Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Endocrinología
versión On-line ISSN 1561-2953
Rev Cubana Endocrinol v.13 n.2 Ciudad de la Habana Mayo-ago. 2002
Instituto Nacional de Endocrinología
Frecuencia, características clínicas y resultados terapéuticos de la hipertensión arterial en diabéticos tipo 2 de un área de salud
Dr. Manuel E. Licea Puig,1 Dr. Omar Singh Linares,2 Dr. Alain Smith Limonta2 y Dr. Rolando Martínez García3
Resumen
Se determinó frecuencia, características clínicas y resultados terapéuticos de la HTA en diabéticos tipo 2 del área de salud «19 de Abril», de Ciudad de La Habana. Se realizó un estudio descriptivo y transversal a 683 pacientes. Se les confeccionó una historia clínica completa: edad, sexo, talla, peso, índice de masa corporal, índice cintura/cadera (ICC), hábito de fumar, tiempo de evolución, tipo de tratamiento y control metabólico de su enfermedad, severidad y control de la HTA. Se indicó glucemia en ayunas, excreción urinaria de albúmina (EUA), ECG y estudio oftalmológico. Se comprobó que utilizaba insulina el 19,65 % de los normotensos y el 29,3 % de los hipertensos (p < 0,001). El tiempo de evolución de la DM fue mayor en los hipertensos al compararlo con el de los normotensos (22,8 ± 2,4 vs 15,3 ± 0,005) p < 0,005. La EUA en los normotensos fue de 159,2 ± 111,7 mg/L y en los hipertensos de 269,4 ± 171,1 mg/L (p < 0,05). El ICC, el antecedente familiar de HTA y la nefropatía fueron significativamente mayores en los hipertensos. Predominó la monoterapia para la HTA. Se halló buen control de la HTA en el 62,36 % y malo, en el 25,84 %; el 8,6 % no tenía tratamiento. La mayoría tenía un control glucémico en ayunas bueno o regular. La nefropatía diabética, aislada o combinada con cardiopatía isquémica y retinopatía, predominó en los casos con HTA. La mayoría de los hipertensos estaban en estadio 1 o 2. Se concluyó que la HTA es frecuente en la DM2 tratada con insulina y se asocia significativamente al ICC > 0,9 cm, a los niveles elevados de EUA, y al antecedente familiar de primera línea de HTA y/o ND. Muchos diabéticos no saben que son hipertensos, su control no es adecuado o no llevan tratamiento, lo cual sugiere que la atención terapéutica de la HTA en la DM2 aún dista mucho del ideal. La ND aislada o asociada a RD y a CI es frecuente en el diabético tipo 2 con HTA.
DeCS: HIPERTENSION/complicaciones; DIABETES MELLITUS NO INSULINO-DEPENDIENTE/complicaciones; FACTORES DE RIESGO; ENFERMEDADES CARDIOVASCULARES; EPIDEMIOLOGIA DESCRIPTIVA; ESTUDIOS TRANSVERSALES.
La mayoría de los investigadores coinciden en que la frecuencia de hipertensión arterial (HTA) en las personas con diabetes mellitus (DM), en particular en la tipo 2 (DM2), es mayor que la observada en la población general.1-3 La HTA y la DM coexistentes, actúan como factores de riesgo de enfermedad cardiovascular, cerebrovascular y vascular periférica.4-9 La mayoría de los estudios han confirmado que la HTA constituye un factor agravante de la microangiopatía diabética.3,4 Por tanto, detectar precozmente la HTA en el paciente diabético, y tratarla de forma adecuada, puede retardar la progresión y el agravamiento, tanto de la retinopatía (RD) como de la nefropatía diabética (ND).5
La HTA suele acompañarse o preceder los trastornos del metabolismo de los glúcidos, si bien la DM duplica su riesgo de aparición, a la inversa, la HTA multiplica el riesgo de desarrollo de la DM2.6
En muchos países, la HTA se ha convertido en uno de los motivos más frecuentes de consulta médica y constituye una de las principales causas de prescripción de medicamentos. Si se tomara la presión arterial sistemáticamente a todos los pacientes con DM que acuden a las consultas, se pudiera detectar y controlar adecuadamente a la mayoría de los diabéticos tipo 2 con HTA.
En la investigación multinacional efectuada por la Organización Mundial de la Salud (OMS),7 dirigida a estudiar la enfermedad vascular en el diabético, y en la cual Cuba participó, se halló que la frecuencia de HTA (excluyendo a los pacientes tratados con drogas antihipertensivas), era del 47,2 % en los hombres y del 46,5 % en las mujeres que padecían DM2. Según estos resultados, la HTA constituye un problema de salud en nuestro país. El objetivo de este trabajo es identificar la frecuencia y las características clínicas de la HTA en un grupo de personas con DM2, y conocer los resultados terapéuticos en estos pacientes.
Métodos
Se realizó un estudio transversal y descriptivo para determinar las características de la HTA en una muestra de personas con DM2 pertenecientes a un área de salud de Ciudad de La Habana.
Universo y muestra
El universo estuvo constituido por todos los pacientes con DM2 del área de salud del Policlínico “19 de Abril”, de Ciudad de La Habana; por su amplitud (n = 1 400 pacientes), se investigó solo una muestra de dicha población. Suponiendo que, aproximadamente, el 60 % de este universo padece también HTA, se calculó el tamaño de la muestra; se consideró un error máximo admisible, en la estimación, del 4 % y se utilizó la fórmula siguiente:
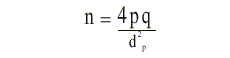
donde:
p = proporción estimada de diabéticos hipertensos.
q = proporción estimada de diabéticos no hipertensos.
d = margen de error máximo admisible al realizar la estimación.
Para nuestro estudio se obtuvo un tamaño de muestra de 683 pacientes, con una precisión del 95 %, los cuales se seleccionaron mediante un muestreo simple aleatorio, y se empleó una lista aleatoria. No se incluyó en este estudio a ningún paciente con amputaciones mayores de los miembros inferiores que impidiera precisar su talla real. Posteriormente, se clasificaron en 2 grupos:I) 311 normotensos y II) 372 hipertensos; de ambos sexos. Para diagnosticar la DM2 se utilizaron los criterios propuestos por la OMS.8
Técnicas y procedimientos de obtención de la información
A todos los pacientes se les confeccionó una historia clínica completa con especial interés en las siguientes variables: edad, sexo, talla, índice de masa corporal (IMC), índice cintura-cadera (ICC), hábito de fumar, tiempo de evolución de la DM, tipo de tratamiento y control metabólico de la, DM, grado de control y severidad de la HTA, presencia de RD, ND o cardiopatía isquémica (CI), niveles de glucemia en ayuna, valores de excreción urinaria de albúmina (EUA) y el resultado del electrocardiograma (ECG). Se obtuvo una muestra de sangre venosa de todos los pacientes, después de 12 h de ayuno y antes de haberse administrado los compuestos orales hipoglucemiantes (CO) y/o la insulina de esa mañana, para determinar la glucemia, lo cual se hizo en un autoanalizador Technicon MT-II (Vital Scientific Holand) por la técnica de la glucosa oxidasa.9 Para determinar la microalbúmina se utilizó orina de 24 h recolectada por el paciente, después de haberlo instruido cuidadosamente durante 3 d consecutivos, y el valor medio de estas determinaciones indicó el valor de EUA expresada en mg/L. Para ello se empleó el método radioinmunológico para albúmina humana de alta sensibilidad y especificidad desarrollada en este laboratorio.10 Para diagnosticar la RD se empleó un oftalmoscopio Carl Zeis de Jena y se clasificó según los criterios propuestos por L’Esperance,11 que la divide en proliferativa y no proliferativa. El control metabólico se clasificó, atendiendo a los valores de glucemia en ayunas en: bueno (< 8 mmol/L), regular (³ 8 £ 10 mmol/L) y malo (>10 mmol/L).12 A todos los pacientes se les determinó la circunferencia de la cintura (cm) y de la cadera (cm), para la primera se tomó como referencia el ombligo y los trocánteres mayores, para determinar el ICC; este último índice se consideró patológico cuando fue > 0,85 en las mujeres y > 0,9 en los hombres.13 Se clasificó como fumador al paciente que fumara más de un cigarrillo al día o que hubiera abandonado el hábito en un período < 6 meses a su inclusión en el estudio. Se aceptó la presencia de CI cuando se confirmó por el electrocardiograma y el interrogatorio, según los criterios propuestos por la OMS, o sea cuando se detectaron alteraciones sugestivas de paro cardíaco primario, angina de pecho, infarto agudo y crónico del miocardio, insuficiencia cardíaca congestiva, trastornos del ritmo y/o la conducción (fibrilación auricular en ausencia de tirotoxicosis y de estenosis mitral, extrasistolia ventricular mayor de 10 % de los complejos cardíacos);14 también cuando el ECG (realizado con un electrocardiógrafo Nihon-Kohden, modelo C-101, Japón) por el método habitual de 12 derivaciones se correspondió con un ECG coronario, según los criterios del código de Minnessota.15 Aceptamos como hipertensos a los pacientes con presión arterial sistólica > 130mmHg y/o diastólica > 85 mmHg, o que tuvieran tratamiento con drogas hipotensoras , independientemente del valor de la presión arterial.
La HTA fue ubicada, según los valores de la presión arterial, en:
- Estadio 1 Sistólica 130-159 mmHg
Diastólica 85-89 mmHg
- Estadio 2 Sistólica 160-179 mmHg
Diastólica 100-109 mmHg
- Estadio 3 Sistólica ³ 180 mmHg
Diastólica ³ 140 mmHg
Se aceptó como HTA sistólica aislada, la presión arterial sistólica > 140 mmHg y diastólica > 85 mmHg. Consideramos que un paciente tenía buen control de la presión arterial cuando sus cifras eran < 130 mmHg para la sistólica y/o < 85 mmHg para la diastólica.16 La presión arterial se determinó por el método de auscultación de Korotkoff y siempre se midió con el paciente sentado. Se tomó como valor de tensión arterial, la media de 2 mediciones con un intervalo de 3min entre cada toma, siempre en el brazo derecho, tras un período de reposo de 5 min. Se clasificaron los pacientes en: normoalbuminúricos, cuando los valores de EUA fueron < 20 mg/L y microalbuminúricos (nefropatía incipiente), cuando los valores estuvieron entre 20 y 300 mg/L y macroalbuminúricos (nefropatía clínica) si los valores eran ³ 300 mg/L.17 El IMC se calculó mediante la fórmula siguiente: peso (kg)/ talla (m)2 y un valor ³ 30 kg/m2 fue el indicador para considerar que existía obesidad.18
Análisis estadístico
Para el análisis estadístico, los pacientes fueron divididos en 2 grupo, según la presencia o no de HTA. Los datos cualitativos se expresaron en frecuencias absolutas y relativas. Para el análisis de la posible asociación y 2 variables o más, se utilizó la prueba de Chi cuadrado, los datos cuantitativos se expresaron en media aritmética (X) ± desviación estándar (DE) y se compararon mediante la t de Student. Se asumió como significativo una p < 0,05.
Aspectos éticos
A estos pacientes no se les realizó ninguna investigación adicional a las establecidas para el control sistemático de su DM y la HTA. Por lo que no se incurrió en ningún riesgo añadido. A todos se les explicó la importancia de este estudio y los beneficios que se pudieran derivar del mismo y estuvieron en libertad de participar o no en él.
Resultados
De todos los pacientes con DM2 estudiados (n = 683), 311 eran normotensos y 372, hipertensos. El análisis de las variables cualitativas no mostró diferencias significativas en relación con el sexo, la raza y el hábito de fumar, lo que sí ocurrió con el uso de CO, al comparar los normotensos con los hipertensos (36,10 % vs. 28,80 %), con una diferencia estadísticamente significativa p = 0,0216. En relación con el uso de insulina, esta fue utilizada en el 19,65 % de los normotensos y en el 29,30 % de los hipertensos con una diferencia estadísticamente significativa p < 0,0177 (tabla 1).
TABLA 1. Características clínicas (variables cualitativas) de los diabéticos tipo 2 atendiendo a la presencia o no de hipertensión arterial
| Variables cualitativas | Normotensos (n = 311= 45,53 %) | Hipertensos (n = 372 = 54,47 %) | Valor | Valor | ||
| n | (%) | n | (%) | Z | p | |
| Sexo | ||||||
| · Masculino | 146 | (46,95) | 178 | (47,25) | -0,258 | 0,4169 |
| · Femenino | 165 | (53,05) | 194 | (52,15) | 0,236 | 0,4069 |
| Raza | ||||||
| · Blanca | 150 | (48,23) | 169 | (45,43) | 0,731 | 0,2325 |
| · Negra y mestiza | 161 | (57,77) | 203 | (54,13) | 0,618 | 0,2683 |
| Fumador | ||||||
| · Sí | 153 | (49,20) | 166 | (44,62) | 1,193 | 0,1165 |
| · No | 158 | (50,80) | 206 | (55,38) | -1,193 | 0,1165 |
| Tratamiento | ||||||
| · Dieta | 79 | (25,40) | 86 | (23,10) | 0,694 | 0,2437 |
| · Compuestos orales (CO) | 112 | (36,10) | 107 | (28,80) | 2,022 | 0,0216* |
| · Insulina | 61 | (19,61) | 109 | (29,30) | -2,916 | 0,0177* |
| · Co + insulina | 59 | (18,97) | 70 | (18,82) | 0,051 | 0,4796 |
* Diferencia estadísticamente significativa.
La edad fue mayor en los hipertensos que en los normotensos, pero sin diferencias significativas (tabla 2). El tiempo de evolución de la DM fue significativamente mayor en los pacientes hipertensos al compararlos con los normotensos. Algo similar ocurrió al analizar el ICC, la TAD, la TAS y la EUA, ya que cada uno alcanzó una diferencia estadísticamente significativa (p < 0,005), lo cual no ocurrió en el resto de las variables cuantitativas evaluadas, (edad, IMC y la glucemia en ayunas).
TABLA 2. Características clínicas (variables cuantitativas) de los diabéticos tipo 2 atendiendo a la presencia o no de hipertensión arterial
| Variables cuantitativas | Normotensos (n = 311) | Hipertensos (n = 372) | Valor | Valor | ||
| X | DE | X | DE | t | p | |
| Edad (años) | 54,1 | 4,79070 | 56,2 | 6,26111 | 0,007117 | > 0,004 |
| Evolución de la DM (años) | 15,3 | 0,52725 | 22,8 | 2,43402 | -57,8294 | < 0,005 * |
| IMC (peso kg/talla m2) | 23,41 | 5,96325 | 24,2 | 6,99872 | 1,5703 | > 0,05 |
| Índice cintura /cadera (cm) | 0,82 | 1,0542 | 0,90 | 0,3146 | 1,2911 | < 0,005 * |
| Tensión arterial (mmHg) | ||||||
| · Sistólica | 126,22 | 4,16548 | 150,6 | 0,12338 | 103,178 | < 0,005* |
| · Diastólica | 79,2 | 3,95416 | 94,6 | 1,9391 | - 62,6709 | < 0,005* |
| Glucemia en ayunas (mmol/L) | 5,73 | 1,9652 | 6,01 | 2,7171 | 1,51579 | > 0,05 |
| Excreción urinaria de albúmina (mg/L) | 159,2 | 111,72 | 269,45 | 171,79 | - 10,0320 | < 0,005 * |
* Diferencia estadísticamente significativa.
Los antecedentes patológicos familiares de primera línea evidenciaron que predominaban, de forma significativa, los hipertensos sobre los normotensos. Algo similar ocurrió con los antecedentes familiares de la nefropatía, se hallaron en 23 (3,37 %) pacientes normotensos y en 55 (8,05 %) hipertensos, con una diferencia estadísticamente significativa de p < 0,004 (tabla 3).
TABLA 3. Antecedentes patológicos familiares de primera línea de hipertensión arterial, nefropatía e hipertensión arterial + nefropatía en diabéticos tipo 2 normotensos e hipertensos
| Antecedentes familiares | Normotensos | Hipertensos | Total | |||
| No. | (%) | No. | (%) | No. | (%) | |
| Hipertensión arterial | 109 | (15,96) | 192 * | (28,11) | 301 | (44,07) |
| Nefropatía | 23 | (3,37) | 55 * | (8,05) | 78 | (11,42) |
| Hipertensión + nefropatía | 8 | (1,17) | 19 | (2,78) | 27 | (3,95) |
| Sin antecedentes | 171 | (25,04) | 106 | (15,52) | 277 | (40,56) |
| Total | 311 | (45,53) | 372 | (54,47) | 683 | (100,00) |
X2 = 50,706.
gl = 2
* p = 0,0004486.
En relación con el tiempo de evolución de la DM, comprobamos que existía una tendencia al incremento del número de hipertensos cuando el tiempo de evolución era mayor (tabla 4).
TABLA 4. Frecuencia de hipertensión arterial en diabéticos tipo 2 y su relación con el tiempo de evolución de la diabetes mellitus
| Tiempo de evolución de la DM (años) | Normotensos ( n = 311) | Hipertensos (n = 372) | Total | |||
| No. | (%) | No. | (%) | No. | (%) | |
| 0 - 4 | 39 | (5,71) | 47 | (6,88) | 86 | (12,59) |
| 5 - 9 | 56 | (8,20) | 63 | (9,22) | 119 | (17,42) |
| 10 - 14 | 69 | (10,10) | 75 | (10,98) | 144 | (21,08) |
| 15 - 19 | 117 | (17,13) | 67 | (9,81) | 184 | (26,94) |
| > 20 | 30 | (4,39) | 120 | (17,57) | 150 | (21,96) |
| Total | 311 | (45,53) | 372 | (54,47) | 683 | (100,00) |
En la tabla 5 se muestran las diferentes modalidades terapéuticas utilizadas para la HTA en nuestra serie. El 8,6 % de los enfermos no usaba ningún tipo de tratamiento, el 13,71 % utilizaba solamente dieta hiposódica y el 58,6 % recibía monoterapia farmacológica; entre los fármacos más utilizados se destacan los diuréticos, los anticálcicos y los inhibidores de la enzima convertidora de la angiotensina (IECA).
TABLA 5.Tratamiento de la hipertensión arterial empleado en diabéticos tipo 2 hipertensos
| Tratamiento | No. | (%) |
| · Ninguno | 32 | (8,60) |
| · Monoterapia | ||
| Dieta hiposódica | 51 | (13,71) |
| Diuréticos | 45 | (12,09) |
| ß- bloqueadores | 27 | (7,30) |
| Inhibidores simpáticos | 17 | (4,52) |
| Inhibidores adrenérgicos | 8 | (2,2) |
| Vasodilatadores | 28 | (7,52) |
| Anticálcicos | 41 | (11,02) |
| Inhibidores de enzima convertidora de angiotensina | 48 | (12,90) |
| Inhibidores de receptores de ATI | 4 | (1,07) |
| Subtotal | 218 | (58,6) |
| · Tratamiento farmacológico combinado | 71 | (19,08) |
Se detectó hipertensión arterial en 12 pacientes (3,2 %), los cuales no sabían que eran hipertensos y no tenían ningún tipo de tratamiento. El 62,36 % de los pacientes con HTA mantenían un buen control de la tensión arterial con tratamiento farmacológico; sin embargo, el 25,84 % a pesar del tratamiento farmacológico no tenía buen control de la presión arterial y 32 pacientes (8,60 %) hipertensos conocidos no tenían ningún tipo de tratamiento.
El 47,58 % de los pacientes tenían un buen control glucémico, el 42,61 % un control regular y el 9,81 % un mal control.
Al comparar los normotensos con los hipertensos en relación con el control glucémico, no observamos diferencias estadísticas significativas.
El análisis de la frecuencia de complicaciones microvasculares y macrovasculares en nuestra serie mostró que la presencia de ND y la combinación de ND con la CI o la RD fueron significativamente mayores en el grupo de hipertensos (tabla 6).
TABLA 6. Frecuencia de las complicaciones microangiopáticas y las macroangiopáticas en diabéticos tipo 2, normotensos e hipertensos
| Complicaciones | Normotensos | Hipertensos | Total | |||
| No. | (%) | No. | (%) | No. | (%) | |
| Retinopatía | 37 | (5,42) | 39 | (5,71) | 76 | (11,13 |
| Nefropatía | 38 | (5,56) | 63* | (9,22) | 101 | (14,79) |
| Cardiopatía isquémica | 24 | (3,51) | 37* | (5,42) | 61 | (8,93) |
| Nefropatía + retinopatía | 47 | (6,88) | 51* | (7,47) | 98 | (16,35) |
| Nefropatía+ cardiopatía isquémica | 93 | (13,62) | 122* | (17,86) | 215 | (31,48) |
| Retinopatía+ cardiopatía isquémica | 16 | (2,34) | 20 | (2,93) | 36 | (5,27) |
| Nefropatía+cardiopatía isquémica + retinopatía | 10 | (1,46) | 27 | (3,95) | 37 | (5,42) |
| Sin complicaciones | 46 | (6,73) | 13 | (1,90) | 59 | (0,64) |
X2 = 34, 627.
gl = 7.
* p = 0,00001269.
La severidad de la HTA se comportó de la siguiente manera, la mayoría de los pacientes estaban en estadio 1 (46,2 %); el 36,6 %, en el 2 y el 17,5 %, en el 3.
El tipo de HTA observado en nuestra serie fue como sigue: sistólica aislada en el 41,2 %, sistodiastólica en el 38,9 % y diastólica aislada en el 19,90 %.
Discusión
La HTA en los pacientes con DM2 es muy frecuente. Orchard y otros19comunican más del 50 % de hipertensos en su serie. Manson y otros,20 encontraron una prevalencia de HTA superior al 60 % en un grupo de diabéticos con más de 20 años de evolución de la DM. Nosotros encontramos en esta serie una elevada frecuencia de pacientes con HTA (54,4 %). El mayor tiempo de evolución de la DM se asocia a una frecuencia aumentada de complicaciones cardiovasculares y a la HTA, lo que fue confirmado en el estudio.
La mayoría de nuestros pacientes era tratada con insulina sola o con la asociación de CO + insulina. El ICC fue significativamente mayor en los hipertensos, y esta condición clínica se asocia con mucha frecuencia a insulinorresistencia, por lo cual podríamos postular que tal vez muchos de estos pacientes hayan tenido esa asociación y que los elevados valores de insulina pueden ser causantes de la retención renal de sodio, con el consiguiente aumento de la volemia, incremento del tono vascular de las arteriolas, disminución de los procesos de relajación de la fibra muscular lisa y aumento de la angiogénesis entre otros efectos, lo que podría explicar, en parte, el desarrollo de la HTA, en estos sujetos. Por tanto, muchos de nuestros pacientes pudieron tener otras anomalías metabólicas asociada a la DM, lo que no fue estudiado en esta investigación.21-23
Algunos autores consideran que la presencia de la microalbuminuria constituye un factor predictor de daño cardiovascular en la población general, lo que es mucho más evidente en los pacientes con DM. Wan y otros,24 estudiaron 926 diabéticos y confirmaron que existía una prevalencia de microalbuminuria del 69,5 %, sobre todo en los tratados con insulina y en los hipertensos. Otras investigaciones comunican resultados similares.25,26 La HTA es un factor reconocido de agravamiento de la progresión de ND, tanto en su forma incipiente como en la clínica. Por tanto, se hace necesario lograr un control estricto de la presión arterial como alternativa en la prevención o posterior evolución de la ND. Es conocido, también, que la ND clínica favorece el desarrollo y el agravamiento de la HTA, por lo cual se estableció un círculo vicioso entre ambas condiciones. Nuestro estudio confirmó la relación existente entre los valores elevados de EUA y la presencia de HTA.
Algunos autores consideran que el aumento de peso está relacionado con la aparición de HTA.26 Nosotros no encontramos esta relación, sin embargo confirmamos que existía una relación positiva entre la presencia de HTA y el aumento del ICC. Consideramos que la alteración de este índice pudiera constituir un factor predictor de aparición de HTA en el paciente diabético. La obesidad abdominal está íntimamente relacionada con la aparición de HTA, con la morbilidad y con la mortalidad cardiovascular.27 Este estudio evidencia la utilidad del cálculo del ICC como una exploración clínica simple y económica, útil para clasificar a los pacientes con posible síndrome X o metabólico, grupo de alto riesgo de morbilidad y mortalidad cardiovascular y de DM2,28 sobre el que podríamos actuar terapéuticamente. Los antecedentes familiares de primera línea de HTA y nefropatía suelen estar presentes de forma significativa en los sujetos con HTA, lo que hace pensar en el papel de los factores genéticos en estas condiciones clínicas. Williams y otros29 demostraron en su investigación la importancia de los factores genéticos en el desarrollo y aparición de la HTA. Otros investigadores han señalado también, que los pacientes con antecedentes familiares de HTA tienen un riesgo mayor de ser hipertensos.30 En nuestro estudio confirmamos la relación de los antecedentes familiares de HTA y de nefropatía en el grupo de pacientes con hipertensión.
La mayoría de los investigadores24,31 plantean que a mayor tiempo de evolución de la DM existe mayor probabilidad de aparición de alteraciones microvasculares y macrovasculares, así como de HTA. Muchos hipertensos en nuestra serie tenían una larga evolución de la DM. Mayauton y otros32 estudiaron 79 diabéticos tipos 1 y 2, encontraron que la HTA era más frecuente en los segundos y su presencia aumentaba de forma lineal a medida que se incrementaba el tiempo de evolución de la DM.
La mayoría de los diabéticos hipertensos de esta serie llevaban tratamiento con monoterapia antihipertensiva, los IECA estaban dentro de los fármacos más utilizados. Estos preparados han demostrado ser efectivos como hipotensores y tener además efectos protectores sobre el riñón, retina, corazón, nervios periféricos y árbol vascular en general, tener pocos efectos adversos y no agravar las complicaciones crónicas de la DM; y son considerados fármacos de primera línea en el tratamiento de la HTA en el paciente diabético.33-35 El tratamiento farmacológico combinado fue utilizado sólo en el 19,08 % de los hipertensos. Amar y otros,36 Sowers37y Mogensen38 comunican porcentajes de utilización superiores a los nuestros y destacan que la terapia antihipertensiva combinada permite lograr mejor control de la HTA y mayor prevención del desarrollo de complicaciones microvasculares y macrovasculares. La utilización de inhibidores del receptor de la angiotensina (AT1) constituye un nuevo pilar en el tratamiento de la HTA y su empleo ha aumentado en los últimos años. Estos preparados tienen efectos beneficiosos similares a los comentados cuando nos referimos a los IECA .39,40
Encontramos un grupo significativo de pacientes que no tenían un buen control de su HTA, ya sea porque se detectaron en el momento del estudio o porque no estaban controlados, a pesar de tener tratamiento farmacológico, y otros estaban sin tratamiento, aunque eran hipertensos conocidos. Si consideramos que la modalidad terapéutica predominante en nuestra serie fue la monoterapia antihipertensiva, podemos inferir que quizás con una terapia combinada se pudiera lograr un mejor control de la HTA y con ello evitar la aparición y/o progresión de las complicaciones vasculares, lo que influiría no sólo en la disminución de la morbilidad y la mortalidad, sino también en la calidad de vida de los pacientes. Estos resultados alertan en que se debe aumentar las medidas de educación para la salud no sólo en los pacientes diabéticos con HTA, sino también en toda la población. Se impone además, desarrollar cursos sistemáticos de actualización en relación con la atención integral del paciente diabético y, en particular, de aquellos con HTA en los equipos de salud del nivel primario, para optimizar el tratamiento de esta afección.
El control metabólico expresado por la glucemia en ayunas no influyó de forma determinante en la presencia de la HTA en la DM2. No obstante, nos llama la atención que más de la mitad de los casos tenían un control glucémico entre regular y malo, y esto es un elemento favorecedor en el desarrollo y la aparición de complicaciones de la DM. Aunque una determinación de glucemia puntual no es representativa del verdadero control metabólico en estos pacientes.
La mayoría de los autores concuerdan en que la coexistencia de HTA y la DM constituye un factor de riesgo adicional en la aceleración de las complicaciones vasculares,2-4 opinión que también compartimos. La presencia de enfermedad coronaria isquémica fue mayor en aquellos con HTA, como era de esperar.
Se considera también que la microalbuminuria constituye un marcador de riesgo de microangiopatía y macroangiopatía diabéticas. Licea y Ezcurra41 estudiaron 315 diabéticos y comprobaron que el 37 % de los casos tenía EUA elevada y que esta variable se asoció con una alta frecuencia a la presencia de HTA, lo cual le confiere a la EUA un posible valor predictivo en el desarrollo y la progresión de la ND. En nuestra investigación, la ND sola y la asociación de ND, CI y RD se presentaron con mayor frecuencia en los hipertensos, lo que ya han comunicado otros investigadores.42
Estos resultados ponen en evidencia el papel de la HTA en la patogenia y la progresión de las complicaciones vasculares en el diabético. Diferentes estudios han demostrado que la HTA en el diabético se asocia con microalbuminuria, como consecuencia de una anormal selectividad renal para la excreción de proteínas y que la misma influye en la progresión de la nefropatía.43 El control estricto de la HTA es indispensable para prevenir o detener la progresión de la nefropatía diabética.
La mayoría de nuestros pacientes presentaban una HTA en estadios 1 y 2 y el 17,5 % estaba en el estadio 3, lo que coincide con lo observado en la población general. Debe prestarse especial interés al control estricto de la HTA y si falla la monoterapia antihipertensiva, indicar terapia combinada.
La HTA sistólica aislada es frecuente en la DM2 y en los sujetos de la tercera edad. En el 41,12 % se presentó HTA sistólica aislada y en el 38,9 %, la sistodiastólica. Algunos investigadores consideran que este fenómeno es muy similar al que se observa en el paciente anciano no diabético,3,9 lo que se ha tratado de explicar por el aumento de la resistencia arterial periférica y por la menor sensibilidad de los barorreceptores. Quizás la aceleración del proceso aterosclerótico que se produce en el diabético, incluso en la edad juvenil, contribuya a la pérdida de la elasticidad de las arterias de mediano y gran calibre lo cual provoque la rigidez de las mismas y la incapacidad de expandirse adecuadamente, lo que traería como resultado el desarrollo de una HTA sistólica.
De este estudio podemos concluir que la HTA es frecuente en la DM2 insulinotratada, con mayor tiempo de evolución de la DM, y se asocia significativamente a la presencia de un ICC > 0,9 cm, a niveles elevados de EUA y a la presencia de antecedentes familiares de primera línea de HTA y de nefropatía. Muchos diabéticos no saben que son hipertensos, su control no es bueno o no llevan tratamiento, lo cual sugiere que la atención de la HTA en la DM2 no es la más adecuada y aún dista mucho de ser la ideal. La ND aislada o asociada a la RD y a la CI son de observación frecuente en este grupo de pacientes. La HTA sistólica aislada y la sistodiastólica se presentaron en la mayoría de los pacientes hipertensos.
Summary
The frequency, clinical characteristics and therapeutic results of AHT were determined in type 2 diabetics from the “19 de Abril” health area, in Havana City. A descriptive cross-sectional study was conducted to 683 patients. A complete medical history of each of them was made. Age, sex, height, weight, body mass index, waist/hip index (WHI), smoking habit, time of evolution, type of treatment and metabolic control of their disease, severity and control of AHT were included. Fasting glycaemia, urinary albumin excretion (UAE), ECG and ophthalmological examination were indicated. It was found that 19.65 % of the normotensive and 29.3 % of the hypertensive used insulin (p<0.001). The time of evolution of DM was higher in the hypertensive compared with that of the normotensive (22.8 ± 2,4 vs 15.3 ± 0.005) (p<0.05). The UAE among the normotensive was 159.2 ± 111.7 mg/L and in the hypertensive it was 269.4 ± 171.1 mg/L (p < 0.05). The WHI, the family history of AHT and nephropathy were significantly higher in the hypertensive. Monotherapy predominated for AHT. A good control of AHT was observed in 62.36 % and a poor control in 25.84 %. 8.6 % had no treatment. Most of them had a good or fair fasting glycaemic control. The diabetic nephropathy, isolated or combined with ischaemic heart disease and retinopathy, prevailed in those cases with AHT. Most of the hypertensive were in stage 1 or 2. It was concluded that AHT is frequent in type 2 diabetics treated with insulin and it is significantly associated with WHI > 0.9 cm, with the elevated levels of UAE and with the first line family history of AHT and/or DN .Many diabetics do not know they are hypertensives, their control is not adequate or they have no treatment, which suggests that the therapeutic attention of AHT in type 2 diabetes mellitus is still far from the ideal. DN isolated or associated with DR and ischaemic heart disease is common in the type 2 diabetic patient with AHT.
Subject headings: HYPERTENSION/complications; DIABETES MELLITUS, NON-INSULIN DEPENDENT/complications; RISK FACTORS; CARDIOVASCULAR DISEASES; EPIDEMIOLOGY, DESCRIPTIVE; CROSS-SECTIONAL STUDIES.
Referencias bibliográficas
1. Licea ME, Padrón RS, Hun S, Márquez A. Hipertensión arterial y diabetes mellitus. Rev Cubana Med 1977;16:311-21.
2. Licea ME, Lang J. Hipertensión arterial y diabetes mellitus. Licea ME. Diabetes Mellitus. La Habana: Editorial Ciencias Médicas. 1986:343-62.
3. Christlieb AR, Warram JH, Korlewki EJ, Busick O, Ganda P, Asmal Acet al. Hypertension: The major risk factor in juvenile-onset insulin-dependent diabetics. Diabetes 1981;30(Suppl/2):90-6.
4. Sowers JR, Levy J, Zemel MB. Hipertensión arterial. Clin Med North Am 1988;6:1507-25.
5. Trocha AK, Schmidtke C, Didjurgeit, Muhlhauser I. Effects of intensified antihypertensive treatment diabetic nephropathy: mortality and morbidity results at a prospective controlled 10-years study. J Hyperten 1999;17:1497-503.
6. Gress TW, Nieto FJ, Shahar E, Wollord MR, Brancali FL. Hypertension and antihypertensive therapy as risk factors for type 2 diabetes mellitus. Atherosclerosis risk in communities study. N Engl J Med 2000;342:905-12.
7. OMS. Boletín de Investigaciones sobre Servicios de Salud. Genéve: OMS; 1990:16-9.
8. World Health Organization (WHO). Diabetes Mellitus. Report of WHO Study Group. Geneva, 1985. (Thecnical Report. Series 72. )
9. Trinder P. Determination of glucose in blood using glucose oxidase with an alternative oxygen acceptor. Ann Clin Biochem 1969;5:24-7.
10. Arranz CM, González R, Díaz M. Radioinmunoensayo para albúmina humana en orina. Rev. Cubana Invest Biomed 1986;5:397-402.
11. L’Esperance FA. Diabetic retinopathy opthalmis. Lasser’s photocoagulation photoradiation and surgery. 2 ed. Saint Louis: Mosby; 1993.p.272-85.
12. Licea ME. Autocontrol de la diabetes mellitus. En: Licea ME. Tratamiento de la diabetes mellitus. 2da ed. Brasilia: IDEAL: 1995;77-85.
13. Servier. Atlas del sobrepeso y la distribución de la grasa abdominal. Servier Guatemala: Litorama S.A; 1997:p.6-7.
14. Diabetes Treating Group: Prevalence of small Vessels and large vessels disease in diabetic patients from 14 center. Word Health Organization Multinational study of vascular disease in diabetics. Diabetología 1994;28:615-5.
15. Rose G, Blackburn H, Prices RJ. Cardiovascular survey methods. Genova: WHO; 1968:p. 162-5. (WHO Monograph Serie No. 56).
16. Joint National Committee on detection, evaluation and treatment of high blood pressure. The Four Report of Joint National Committee on detection, evaluation and treatment of high blood pressure (JNCV). Arch Inter Med 1993;153:154-83.
17. Licea ME, Romero JC. Tratamiento de la nefropatía diabética. En: Licea ME. Tratamiento de la diabetes mellitus. 2 ed. Brasilea: IDEAL; 1985:136-44.
18. Van Der Kooy, Seidell JC. Metodología e índices corporales: Int J Obes 1993;17:187-96.
19. Orchard TT, Dorman JS, Maser RE, Becker DJ, Drash AL, Ellis D et al. Prevalence of complications in IDDM by sex and duration. Pittburgh Epidemiology of Diabetic complications Study II. Diabetes 1990;39:1116-24.
20. Manson JE, Coljitis GA, Stamfer MJ, Willet WC, Kroleweski A, Speizer FE et al. A prospective study of maturity-onset diabetes mellitus and risk of coronary heart disease and stroke in women. Arch Intern Med 1991;151:1141-7.
21. Reaven GM. Rol of insulin resistance in human disease. Diabetes 1998;37:1595-607.
22. Heredia LB, Flores J. Insulinorresistencia en la hipertensión arterial esencial. Acta Médica 1997;7:40-4.
23. Licea ME. Hiperinsulinismo como factor de riesgo cardiovascular disease. Rev Cubana Endocrinol 1998;9:40-6.
24. Wan WM, Letchuman R, Novairi N, Ropilah AN. Systolic hypertension and duration of diabetic mellitus are important determinants of retinopathy and microalbuminuria in young diabetics. Diabetes Res Clin Pract 1999;46:213-21.
25. Que T, Namba M, Nakajima H, Ono A, Horikawa Y. Risk factors for the progression of microalbuminuria in Japanese type 2 diabetic patients – a 10 year follow-up study. Diabetes Res Clin Pract 1999;46:47-55.
26. Modan M. Hiperinsulinemia a link between hypertension and obesity and glucose intolerance. J Clin Invest 1985;75:809-17.
27. Larsson B, SvadsuddK, Welin L. Abdominal adipose tissue distribution, obesity, and risk of cardiovascular disease and death: 13-year follow-up of participants in the study of men born in 1913. Br Med J 1984;288:1401-4.
28. Álvarez J, Del Rivero J, Berrio L, Chimpen Ruiz, González, San Martín F. Waist/hip ratio and vascular risk factors in obese and not obese individuals. An Med Interna 1997;1:3-8.
29. William RR, Hunt SC, Hassted SJ. Definition of genetic factors in hypertension: a research for major genes, polygenes and homogenous subtypes. J Cardiovasc Pharmacol 1988;2(Supl 3):7-20.
30. Christiakov DA, Turakulov RI, Shcherbacheva LN, Manaeva GG. Analysis of polymorphism of the D1132008 locus of the catalase gene in patients with hypertension and ischemic heart disease in non-insulin-dependent diabetes mellitus in the muscovite population. Genetic 2000;36:23-6.
31. Tamler J, Vaccaro O, Neator JD, Wentworth D. Diabetes other risk factor, and 12-yr cardiovascular mortality for men screened in the multiple risk factor intervention trial. Diabetes Care 1993;16:434-6.
32. Mayauton H, Dupuy O, Belmejloub G, Bredin C, Rivetta F, Alvaro JF et al. Effects of the type of diabetes on the prognosis over 4 years of arterial blood pressure. Arch Mal Coeur Vaiss 2000;8:1029-32.
33. Komers R, Anderson S. Are angiotensin-converting enzyme inhibitors the best treatment for hypertension in type 2 diabetes? Curr Opin Nephrol Hypertens 2000;9:173-9.
34. Shiba T, Inove M, Tada II, Hayashi Y. Dolapril versus menidipine in hypertensive therapy to halt the type-2-diabetes mellitus-associated nephropathy. Diabetes Res Clin Pract 2000;47:97-104.
35. Licea ME, Almaraz MC, Seuc A, Quesada X. Efecto nefroprotector a corto plazo del captopril en diabéticos tipo 1 con microalbuminuria. Rev Cubana Endocrinol 1998;9:203-11.
36. Amar J, Chamontin B, Salvador M. Treatment of arterial hypertension in the diabetic. Press Med 2000;29:749-55.
37. Sowers JR. The diabetic patient as paradigm for selective antihypertensive therapy. Clin Cornerstone 1999;2:1-12.
38. Mogensen CE. Drug treatment for Hypertensive patients in special situations: Diabetes and hypertension. Clin Exp hypertens 1999;21:895-906.
39. White WB, Prisant LM, Wright JT. Management of patients with hypertension and diabetes mellitus: Advances in the evidence for intensive treatment. Am J Med 2000;108:238-45.
40. Sowers Jr, Williams M, Epstein M, Baknyg. Hypertension in patients with diabetes. Strategies for drug therapy to reduce complications. Postgrad Med 2000;107:47-60.
41. Licea ME, Escurra E, Arranz MC. Excreción de albúmina urinaria en el diabético: su relación con las complicaciones vasculares. Rev Cubana Endocrinol 1991;1:44-53.
42. Furberg CD. Hipertensión y diabetes: Current issues. Am Heart J 1999;138:400-5.
43. Imanishi M, Yoshika K, Konishi Y. Glomerular hypertension as one cause of albuminuria in type 2 diabetic patients. Diabetología 1999;42:999-1005.
Recibido: 25 de marzo de 2002. Aprobado: 28 de junio de 2002.
Dr. Manuel E. Licea Puig. Instituto Nacional de Endocrinología. Zapata y D, El Vedado, Ciudad de La Habana, Cuba.
1 Especialista de II Grado en Endocrinología. Investigador Titular. Profesor Auxiliar. Instituto Nacional de Endocrinología.
2 Especialista de I Grado en Medicina Interna. Hospital Clinicoquirúrgico «Comandante Manuel Fajardo».
3 Especialista en Bioestadística. Instituto Superior de Ciencias Médicas “Comandante Manuel Fajardo”.














