Introducción
La diabetes mellitus tipo 2 (DM2) se describe como un desorden metabólico caracterizado por una hiperglucemia crónica, consecuencia de numerosas alteraciones en diversos sistemas, que tienen como eje central una disfunción de las células beta del páncreas.1
Las evidencias clínicas actuales y las recomendaciones de consenso apoyan la idea de que la diabetes mellitus (DM) debe ser considerada una situación de alto riesgo cardiovascular, fundamentalmente la DM2.2 En este sentido, las complicaciones cardiovasculares atribuibles a la arteriosclerosis, a nivel coronario, cerebrovascular y vascular periférico, son responsables del 70-80 % de todas las causas de muerte en los pacientes con DM2 y representan más del 75 % del total de hospitalizaciones por complicaciones diabéticas.3
Por su parte, la deficiencia estrogénica que se produce en la mujer luego de la menopausia se ha relacionado también con un aumento del riesgo cardiovascular.4 De hecho, el National Cholesterol Education Program (NCEP) reconoce la condición de postmenopausia como un factor de riesgo para enfermedad cardiovascular, asignándole el mismo peso que pertenecer al sexo masculino.5
Por tanto, en la mujer con DM2 de edad mediana confluyen factores propios de la diabetes (hiperglucemia, glicosilación de lipoproteínas, aumento del estrés oxidativo, resistencia a la insulina, síndrome metabólico, alteraciones de la coagulación, disfunción endotelial e inflamación crónica), otros que se asocian con frecuencia a la diabetes (hipertensión arterial, dislipidemia y tabaquismo), y el déficit estrogénico posmenopáusico que favorecen el proceso arteriosclerótico.6,7) El propósito de este trabajo fue identificar cuáles de estos factores de riesgo están asociados a las complicaciones cardiovasculares en estas mujeres.
Métodos
Se realizó un estudio analítico de tipo casos y controles en mujeres con DM2 de edad mediana (40 a 59 años) que ingresaron consecutivamente en el Centro de Atención al Diabético (CAD) de Bayamo, Granma, desde el año 2010 hasta el 2017. Se excluyeron las mujeres con menopausia artificial.
El universo de estudio estuvo representado por las 611 mujeres con DM2 en edad mediana, admitidas en la institución durante el periodo antes mencionado. El tamaño de la muestra se calculó con el paquete estadístico EPIDAT versión 3.1 y fueron escogidos por muestreo aleatorio simple. Quedó constituida por 375 pacientes: 125 con complicaciones cardiovasculares (casos) y 250 no complicadas (controles). De los 125 pacientes complicados, 96 (76,8 %) tenían enfermedad arterial periférica (EAP); 37 (29,6 %) con cardiopatía isquémica (CI); 6 (4,8 %) con ictus y 11 (8,8 %) presentaron más de una complicación.
Técnicas y procedimientos
De las historias clínicas (HC) de cada uno de los casos seleccionados para la investigación, se obtuvieron los siguientes datos: edad actual al momento del estudio y de la menopausia, tiempo de evolución de la DM2, tabaquismo, peso, talla, circunferencia de la cintura (CC), presión arterial sistólica (PAS), presión arterial diastólica (PAD), niveles de colesterol, triglicéridos, glucemia en ayunas y posprandial, así como las complicaciones cardiovasculares de la DM (cardiopatía isquémica, ictus y enfermedad arterial periférica).
Se aceptó que una persona era fumadora cuando consumía uno o más cigarrillos diariamente o quienes refirieran abandono de la adicción seis meses antes de la inclusión en este estudio.
Para la clasificación de la DM se utilizaron los criterios propuestos por el comité de expertos de la American Diabetes Association (ADA).8)
Se consideraron hipertensas aquellas personas que llevaban tratamiento con fármacos hipotensores, con independencia de las cifras de la presión arterial (PA) o cuando en dos o más ocasiones se comprobaran niveles de PAS ≥ 140 mmHg y/o PAD ≥ 90 mmHg.9
Para evaluar el estado nutricional, se utilizó el índice de masa corporal (IMC) que se calculó mediante la fórmula: peso (kg)/talla (m2). Se clasificó como obesidad cuando el IMC fuera ≥ 30.10 Se consideró obesidad abdominal (OA) cuando la CC fuera ≥ 88 cm.11
A todos los casos se les realizó colesterol total (CT), triglicéridos (Tg) y HDL-colesterol (HDL-c) utilizando un método enzimático colorimétrico de punto final.12,13 Se consideraron niveles elevados de colesterol los valores ≥ 5,2 mmol/L (240 mg/dL), triglicéridos ≥ 1,7 mmol/L (150 mg/dL) y disminuidos de HDL-c ≤ 1,0 mmol/L (< 40 mg/dL).14 Para determinar la glucemia se utilizó el método de glucosa-oxidasa.15 Se estimó buen control glucémico cuando los niveles de glucemia estuvieran por debajo de 6,1 mmol/L (110 mg/dL) en ayunas y 7,8 mmol/L (140 mg/dL) posprandial.16
Se estableció el diagnóstico de síndrome metabólico (SM) según los criterios de la The Third Report National Cholesterol Education Program (NCEP-ATP III),11 con la presencia de tres o más de las siguientes alteraciones: obesidad abdominal (≥ 88 cm); hipertensión arterial (≥ 130/85 mmHg); hipertrigliceridemia (triglicéridos séricos > 150 mg/dL); concentración de HDL-c disminuida (HDL-c < 40 mg/dL) y alteración de la glucemia basal (glucemia en ayunas ≥ 6,1 mmol/L o 110 mg/dL).
Se consideró que una mujer estaba posmenopáusica cuando refirió amenorrea >12 meses. A su vez, esta se clasificó en etapa temprana cuando la amenorrea tenía un tiempo de evolución entre 12 meses y 5 años, y como etapa tardía si el tiempo de evolución de la amenorrea era > 5 años.17
Diagnóstico de las complicaciones cardiovasculares
Para la CI se tuvo en consideración la existencia de diagnósticos o anotaciones médicas argumentadas de esta enfermedad o alguna de sus formas clínicas: angina e infarto del miocardio.
En relación con el ictus se estimó cuando exista diagnóstico o anotaciones médicas argumentadas de este padecimiento o sus formas clínicas: trombosis, embolia, hemorragia cerebral, accidente transitorio de isquemia o infartos cerebrales.
El diagnóstico de EAP se realizó cuando existía claudicación intermitente, amputación mayor o menor de miembros inferiores de causa vascular o disminución de los pulsos de las arterias a nivel poplíteo, tibial posterior o pedio dorsal y/o presencia de gangrena y/o úlcera crónica vascular, además de un índice tobillo- brazo < de 0,9.18
Análisis estadístico
Se obtuvieron distribuciones de frecuencia (números absolutos y porcentajes) de las variables cualitativas y la media y la desviación estándar de las variables cuantitativas. Se empleó la prueba de chi cuadrado para comprobar la hipótesis sobre la relación que pudiera existir entre las variables cualitativas, y se asumió el valor de p < 0,05 para la significación estadística. Se utilizó la prueba t de Student para comparar los valores promedio de las variables cuantitativas entre los complicados y no complicados.
Para el análisis de los factores de riesgo se utilizó una estrategia univariada y una multivariada. La univariada se basó en la determinación de la fuerza de asociación para cada factor de riesgo estimado a la razón de productos cruzados (ODDS-RADIO), asimismo se determinó el intervalo de confianza del ODDS-RADIO con una confiabilidad del 95 %. La multivariada se fundamentó en el ajuste de un modelo de regresión logística con todas las variables. De esta manera, se evaluó la influencia de cada variable sobre la probabilidad de presentar una complicación cardiovascular, a la vez que se controlaban todas las demás. El procesamiento estadístico de los datos obtenidos de cada HC revisada se efectuó con el programa SPSS PASW Statistics 18.
Resultados
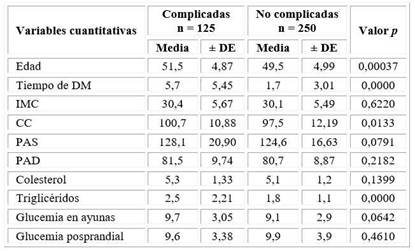
En la tabla 1 se resume que las mujeres con complicaciones cardiovasculares presentaron una edad, un tiempo de evolución de la DM, niveles de triglicéridos y una CC mayor que las no complicadas (p = 0,0003; p = 0,0000; p = 0,0000 y p = 0,0133, respectivamente). No hubo diferencias marcadas entre los dos grupos en cuanto al IMC, PA, niveles de colesterol y de glucemia.
Tabla 1 Características generales de las mujeres con DM2, según la presencia de complicaciones cardiovasculares
En la tabla 2 distinguimos que siete factores incrementaron el riesgo de presentar complicaciones cardiovasculares en las mujeres con DM2 en edad mediana. Tales factores estuvieron encabezados por el tiempo de evolución la DM mayor de 10 años (OR = 5,75; IC: 2,8-11,5; p = 0,000), seguido de la hipertensión arterial (OR = 3,66; IC: 1,9-6,7; p = 0,000), el síndrome metabólico (OR = 2,78; IC: 1,3-5,5; p = 0,0026), el tabaquismo (OR = 2,52; IC: 1,5- 4,2; p = 0,0003), la menopausia (OR = 1,88; IC: 1,1-3,0; p = 0,0077), la hipertrigliceridemia (OR = 1,71; IC: 1,1-2,6; p = 0,0157) y la hipercolesterolemia (OR = 1,54; IC: 1,0-2,3; p = 0,0474).
Tabla 2 Análisis univariado de los factores de riesgo cardiovasculares en las mujeres con DM2 de edad mediana

*p < 0,05; **p < 0,00
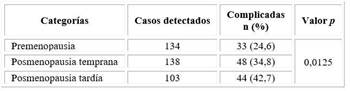
La relación entre las etapas del climaterio y las complicaciones cardiovasculares en las mujeres con DM2 se representa en la tabla 3. Se observa que el número de complicaciones se incrementó con la menopausia y con el tiempo de haber acontecido este evento (p = 0,0125).
Tabla 3 Relación entre las etapas del climaterio y las complicaciones cardiovasculares en las mujeres con DM2 de edad mediana
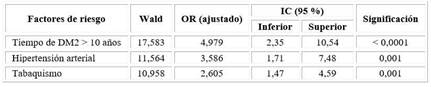
El análisis multivariado mostró que solo tres factores incrementaron el riesgo de forma independiente de presentar complicaciones cardiovasculares en las mujeres con DM2, los cuales fueron: el tiempo de evolución de la diabetes mayor de 10 años (OR = 4,97; IC: 2,35-10,54; p = 0,000), la hipertensión arterial (OR = 3,58; IC: 1,71-7,48; p = 0,001) y el tabaquismo (OR = 2,605; IC: 1,47-4,59; p = 0,001) (Tabla 4).
Discusión
Varios estudios sugieren que la alta incidencia de las complicaciones cardiovasculares en las personas con DM2 se debe, en parte, a una mayor prevalencia de factores de riesgo tradicionales.19,20 Los resultados del análisis univariado del presente trabajo pueden aumentar los argumentos a favor de esta idea, ya que la mayoría de las condiciones que incrementaron el riesgo de estas complicaciones no son propias de la DM como la hipertensión arterial (HTA), el tabaquismo y la dislipidemia.
La hipertrigliceridemia y la OA son comunes en la DM2, usualmente asociadas al SM.21 En la mujer de edad mediana la deficiencia estrogénica posmenopáusica supone a una redistribución central de la grasa, aumentando también la frecuencia del SM.22 La obesidad abdominal se relaciona con resistencia insulínica, hiperinsulinemia, aumento de citocinas proinflamatorias que junto a la hiperglucemia asociada, pueden llevar a disfunción endotelial, perfil anormal de lípidos, HTA e inflamación vascular, todo lo cual promueve la enfermedad cardiovascular.23,24
Un hallazgo del presente estudio es que las mujeres posmenopáusicas presentaron casi el doble del riesgo de complicaciones cardiovasculares que las premenopáusicas. Además, el número de complicadas aumentó significativamente con la menopausia y con el tiempo de haber acaecido este evento.
Varias investigaciones han encontrado resultados similares. Este mismo grupo de trabajo evaluó el riesgo cardiovascular global en 458 mujeres con DM2 de edad mediana. Se observó que el número de estas con riesgo cardiovascular global moderado a muy alto aumentó con la menopausia y con el tiempo de haber ocurrido este suceso.25 También Sariol y otros,26 en un estudio que incluyó 133 mujeres de 40-59 años sin factores de riesgo cardiovasculares, desarrollado en La Habana, hallaron que con el avance de la peri a la posmenopausia tardía disminuyó el porcentaje de mujeres con función endotelial normal (58,5 vs. 23,2 vs. 18,3 %, respectivamente).
Recientemente, Cabrera Rego y otros27 publicaron un estudio con 43 mujeres en edad mediana con DE demostrada y encontraron que los parámetros de rigidez arterial carotidea (velocidad de onda del pulso local [4,7 ± 0,7 vs. 4,8 ± 0,5 vs. 5,6 ± 0,5 m/sec; p < 0,001], módulo de elasticidad de deformación depresión [55,2 ± 13,4 vs. 59,2 ± 11,8 vs. 81,9 ± 15,6 Kpa; p < 0,001], índice de rigidez arterial [4,4 ± 1,4 vs. 5,0 ± 1,1 vs. 6,4 ± 1,3; p < 0,001]) y el espesor del tejido adiposo epicárdico (2,98 ± 1,4 vs. 3,28 ± 1,9 vs. 4,70 ± 1,0 mm; p = 0,007) mostraron un incremento significativo y proporcional en el grupo de mujeres en posmenopausia tardía, comparado con los grupos de posmenopausia temprana y premenopausia, respectivamente.
El riesgo vascular en la menopausia se le ha atribuido a la acumulación de factores de riesgo, secundario a la disminución de los estrógenos,28 pero también se plantea que el déficit de estrógenos per se es determinante del desarrollo de la aterosclerosis, ya que estos disminuyen la apoptosis celular, el paso del colesterol de las lipoproteínas de baja densidad (LDL-c) plasmática hacia el espacio subendotelial, la proliferación de células musculares lisas vasculares y la adhesión de monocitos. Además, los estrógenos son antioxidantes y promueven la liberación de gran cantidad de sustancias con función relajante sobre el endotelio, como la prostaciclina, el óxido nítrico y el factor hiperpolarizante, las que se oponen a la acción de factores vasoconstrictores como la endotelina.29,30,31
Los resultados del presente trabajo sugieren que las complicaciones cardiovasculares en las mujeres con DM2 de edad mediana están asociadas con la acumulación de factores de riesgo, más que al déficit de estrógenos per se, ya que la menopausia no constituyó un factor de riesgo independiente para las complicaciones cardiovasculares. El análisis multivariado exhibió que solo tres condiciones lo hicieron: el tiempo de evolución de la diabetes mayor de 10 años, la HTA y el tabaquismo.
En este sentido, los resultados de la literatura revisada no son concluyentes. Ramos y otros,32 en un estudio con mujeres en edad mediana del municipio Cerro, en La Habana, describieron que los factores asociados con las enfermedades del corazón fueron la HTA (riesgo relativo de 2,299 e intervalo de confianza entre 1,251-4,225; 95 %) y la DM (riesgo de 2,461 e intervalo de confianza entre 1,244-4,871; 95 %). Por el contrario, Zaydun y otros,33 en un estudio con 3149 mujeres entre 21 y 94 años de edad, notaron que aquellas que tenían más de 5 años de menopausia mostraron un aumento de la rigidez arterial (OR ajustado: 2,08, IC: 1,04-4,17) independientemente de la edad y de otros factores convencionales de riesgo cardiovascular, por lo que este aumento estuvo relacionado probablemente con la deficiencia de estrógenos.
De igual manera, el estudio Nacional de Salud Femenina (SWAN Heart),34 diseñado específicamente para evaluar los cambios en la salud que ocurren durante la transición a la menopaúsica, reportó que las mujeres con 3-12 meses de amenorrea, comparadas con las premenopáusicas, exhibieron un aumento significativo del diámetro de la adventicia, lo cual se mantuvo después de ajustar los factores de riesgo tradicionales (p = 0,001). Además, se observó que conforme las mujeres evolucionaron hacia la menopausia y las concentraciones de estradiol disminuyeron, el diámetro de la adventicia aumentó, después de ajustar los factores tradicionales de riesgo (p = 0,023). Es importante señalar que estos trabajos fueron en mujeres no diabéticas.
En conclusión, los resultados del presente estudio sugieren que los principales factores de riesgo asociados a las complicaciones cardiovasculares en mujeres con diabetes mellitus tipo 2 de edad mediana fueron el tiempo de evolución de la diabetes mayor de 10 años, la hipertensión arterial y el tabaquismo. De ahí, que para reducir el riesgo cardiovascular en ellas se debe realizar un abordaje integral con medidas que incluyan, además de la regulación de la glucemia, el control de los factores de riesgos tradicionales, así como modificaciones en el estilo de vida.