INTRODUCCIÓN
La meningoencefalitis bacteriana aguda (MBA) es una emergencia médica, reconocida como una enfermedad específica desde la descripción original hecha por Gaspard Yieusseux en 1805 donde describe el cuadro clínico de esta tras una epidemia en Ginebra. El microorganismo causal logra ser cultivado e identificado en 1887 por Anton Weichselbaum, en Yiena. En 1970 se inicia exitosamente el uso de la primera vacuna contra la Neisseria meningitidis. (1
La incidencia de meningoencefalitis bacteriana aguda varía según el área geográfica, por ejemplo, en Estados Unidos tiene una incidencia de 0.7-0.9/100 000 habitantes anualmente, mientras que en Europa y África es de 10-40/100 000 habitantes al año respectivamente. (1
En Cuba en el año 2000 hubo un total de 41 pacientes que sufrieron de meningitis meningocócica sin meningococemia, en el 2018 un total de 5 pacientes y en el 2019 un total de 8 pacientes; sin embargo, de meningococemia en el 2018 solo enfermaron un total de 2 pacientes y en el 2019 enfermaron 5 pacientes. 2
La púrpura fulminante o meningococemia ocurre cuando el meningococo invade el torrente sanguíneo; es una complicación grave de la meningitis meningocócica, generada por varios tipos de meningococos, es de evolución rápida y se caracteriza por septicemia, coagulación intravascular y shock; ocasionando desbastadoras complicaciones y elevada mortalidad. 3,4
Aproximadamente, el 20 % de los sobrevivientes de la enfermedad meningocócica asociada a meningococemia sufren de secuelas físicas como amputaciones múltiples, cicatrices cutáneas, deformidades secundarias a las propias amputaciones y finalmente dolor crónico.
En la literatura consultada se describen casos que sufrieron amputación de extremidades a causa de la enfermedad meningocócica, sin embargo, en el caso que se presenta lo que ocurrió fue la momificación (autoamputación o amputación natural) de los dedos de las manos y los pies, con la consecuente deficiencia para el paciente. Llama la atención que los casos reportados son más frecuentes en la edad pediátrica. En Cuba se recogen escasas evidencias de casos similares. (5,6,7
CASO CLÍNICO
Paciente masculino adolescente de 18 años de edad, de raza blanca, supuestamente sano; que comenzó con fiebre elevada y cefalea intensa. Al llegar a su área de salud fue examinado por el personal médico los cuales observaron al paciente inquieto, con malestar general, fiebre de 40°, taquicárdico, polipneico, lesiones purpúrico hemorrágicas, petequias y hematomas en toda la piel. Evolutivamente comenzó a deteriorarse su estado hemodinámico llegó al shock. Inicialmente se indicó cristaloides por vía parenteral 35 mL por kg de peso, no se logró tensión arterial y se decidió administrar drogas vasoactivas (norepinefrina ámpula de 4 mg) dosis de 1 mcg por kg de peso, se obtiene tensión arterial y se trasladó hacia la unidad de cuidados intensivos provincial.
Datos positivos al examen físico:
Mucosas: Normohídrica y normocoloreadas.
Facie: Dolorosa.
Piel: Presencia de lesiones petequiales, purpurohemorrágicas diseminadas por todo el cuerpo; presencia de hematomas.
Aparato respiratorio: Murmullo vesicular conservado. No se auscultaron estertores. FR: 26
Aparato cardiovascular: Ruidos cardíacos taquicárdicos, no soplos, presión arterial: 70/40 mmHg, Frecuencia cardíaca: 132.
Abdomen: Suave depresible, ruidos hidroaéreos presentes. No hepatomegalia ni visceromegalia.
Sistema nervioso central: Paciente orientado en tiempo, lugar y persona. Rigidez nucal (xx). Maniobras de Kernig y brudzinski positivas. Pupilas isocóricas y reactivas a la luz.
Resultados de los complementarios:
Leucograma: Leucocitos 7.8 x 109/L, olimorfonucleares 0.85, linfocitos 0.14
Hemoglobina: 12.3 g/L
Creatinina: 124 mmol/L
Coagulograma: Normal
Ionograma y gasometría: Acidosis metabólica y alcalosis respirtoria, hipopotasemia severa, hipoxemia moderada, resto de los parámetros dentro de valores normales.
Rayos X de tórax: No lesiones pleuropulmonares.
Tomografía de cráneo: Negativa
Estudio citoquímico del líquido cefaloraquídeo: Aspecto turbio, pandy positivo a (x), células 630, glucosa 3.4.
Estudio bacteriológico del líquido cefaloraquídeo: Diplococos arriñonados intra y extracelulares gram negativos.
Al considerar los datos clínicos y de los exámenes complementarios se definió el diagnóstico de meningoencefalitis meningocócica. Posteriormente, en la terapia intensiva ocurre un deterioro importante de su estado clínico y hemodinámico donde se observa el paciente con excitación psicomotriz, desorientación temporoespacial, poca respuesta al tratamiento vasopresor con necesidad de aumentar a dosis altas para obtener adecaudas cifras de tensión arterial además de hipoxemia severa.
Teniendo en cuenta estos elementos se acopló al paciente a un equipo de ventilación mecánica artificial ante el estado de shock séptico. El paciente fue tratado inicialmente con cefalosporina de tercera generación y vancomicina. Se le realiza coagulograma de seguimiento hubo necesidad de colocar plasma fresco congelado por prolongación del tiempo de protrombina además se observaron plaquetas normales pero con tendencia a la disminución. Evolutivamente, la hemodinamia del paciente empeora, hace parada cardíaca en taquicardia ventricular y luego fibrilación ventricular con tratamiento farmacológico y desfibrilación sale en 10 min en ritmo sinusal; se le indica una segunda droga vasoactiva. Ante el estado crítico del paciente se repitieron todos los complementarios donde se obtuvo que el paciente estaba en disfunción múltiple de órganos (disfunción cardiovascular, respiratoria, hematológica, renal y metabólica). En ese momento el conteo global de plaquetas estaba en 50 000, por lo que fue necesario tranfusión de 6 unidades de plaquetas y colocar nuevamente plasma fresco congelado; en las gasometrías persistía acidosis respiratoria posventilación e hiperpotasemia. Se indica cambio de antibióticos para meropenem y colistina y se mantuvo tratamiento con vancomicina.
Al quinto día de su estadía en sala de terapia intensiva se hace traqueostomía precoz teniendo en cuenta el empeoramiento radiológico además aumento de los reactantes de la fase aguda y la persistencia de secresiones abundantes por el tubo endotraqueal e hipoxemia.
Durante prolongada estadía en sala de terapia intensiva se comenzaron a observar cambios de coloración en manos y pies de características isquémicas a pesar del tratamiento con heparina de bajo peso molecular y seguimiento diario por Angiología.
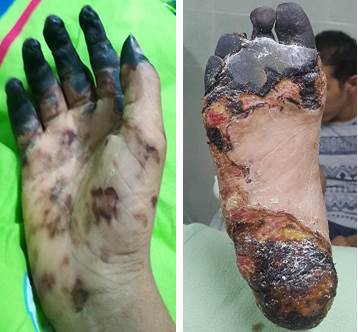
Se retiraron aminas vasoactivas al lograr estabilidad de los parámetros hemodinámicos. A los 13 días se observa necrosis distal en miembro superior derecho, a nivel de las falanges, sin signos de sepsis y las lesiones isquémicas antiguas se convirtieron en costras. (Figura 1)
A los 16 días en sala de terapia se le realiza cultivo de secreción respiratoria donde se aisló un Acinetobacter spp y se decidió por su sensibilidad cambio de antibiótico a linezolid y levofloxacino.
El paciente se separó de la ventilación mecánica artificial y logró sobrevivir a la enfermedad, sufrió amputación natural (momificación) de varias falanges de los dedos de sus manos y pies. Esta situación le provocó un estado ansioso depresivo que hizo que requiriera un seguimiento estricto por parte de los especialistas en Psiquiatría.
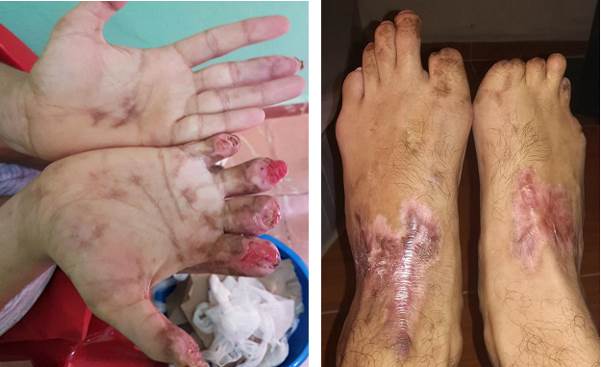
Después del egreso médico se le realizó cirugía planificada por cirugía plástica y traumatología para reconstrucción estética de las secuelas por momificación de falanges. (Figura 2)
DISCUSIÓN
Paciente joven con enfermedad meningocócica que presenta, como complicación momificación de los dedos de las manos y los pies.
La meningococemia es más frecuente en niños y adultos jóvenes, y en los meses de verano e invierno; lo cual coincide con el caso presentado.
Las petequias en la piel y en la conjuntiva son importantes indicios para el diagnóstico, aunque pueden estar ausentes en la mitad de los casos u observarse en otras meningitis, sin embargo, el paciente desde su ingreso presentó lesiones petequiales en la piel, no así en la cojuntiva. El curso de la enfermedad se caracteriza por un comienzo abrupto de los síntomas que pueden ser fiebre, cefalea intensa, rigidez de la nuca, malestar general, vómitos, náuseas, exantemas; algunas de ellas compatibles con el caso presentado. La letalidad por meningitis es aproximadamente del 5-10 %; por septicemia fulminante varía del 15-20 % con porcentajes cercanos al 40 %. 8,9,10
El caso que se reporta no presentó amputación, sino momificación (autoamputación o amputación natural) de las falanges de los dedos de las manos y los pies.