Introducción
Se conoce que la hiperglucemia es la alteración bioquímica que define los diferentes tipos de diabetes mellitus (DM), aun cuando se muestren distintos su historia natural, su etiología, los mecanismos fisiopatológicos y los tratamientos. Esta se caracteriza por alteraciones en los metabolismos de los carbohidratos, las proteínas y las grasas.1,2,3
Estudios epidemiológicos han demostrado el constante incremento de las tasas de incidencia, prevalencia y morbimortalidad, motivo por el cual se ha declarado a la DM como un serio problema global de salud. Tratar de modificar este escenario constituye una pesada carga socioeconómica para los pacientes, sus familias y la sociedad.4,5
En el mundo hay más de 463 millones de personas diagnosticadas con DM, sin contar aquellas que no se han diagnosticado; para 2030 se ha pronosticado que la cifra ascienda a 550 millones. Dicho aumento incidirá en los países latinoamericanos, ya que el 80 % de los años de vida que se pierden por discapacidad a causa de la DM corresponden a los países en desarrollo.4,5
En Cuba,6 al cierre de 2019, la tasa de prevalencia de DM fue de 66,7 por 1000 habitantes, lo que la ubica en el octavo lugar dentro de las 10 primeras causa de muerte, con 2313 defunciones; esto se corresponde con una tasa de mortalidad de 20,6 por 100 000 habitantes.
La DM de tipo 2 resulta la más común y su frecuencia oscila entre el 90 % y el 95 %, con mayor proporción en los países desarrollados o en vías de desarrollo, donde están involucrados rápidos cambios culturales, económicos y sociales, el envejecimiento poblacional, el aumento de la urbanización y los cambios en los estilos de vida. En este tipo de DM, al momento del diagnóstico, las complicaciones micro- y macrovasculares que afectan a los miembros inferiores ya pueden estar presentes.4,5
La DM de tipo 2 se considera un factor de riesgo independiente de la enfermedad coronaria, debido principalmente a la aterosclerosis,7 donde el riesgo absoluto de enfermedad cardiovascular resulta dos veces mayor en los diabéticos que en los no diabéticos,8,9 ya que las complicaciones vasculares periféricas de los miembros inferiores son responsables de más del 60 % de las amputaciones no traumáticas10,11,12 y están ligadas a múltiples factores de riesgo ateroscleróticos como la edad, la hiperglucemia, el tabaquismo, la dislipidemia, la obesidad y la hipertensión arterial,13 mientras que las complicaciones clínicas imponen consecuencias devastadoras a lo largo del curso de la enfermedad, por lo que constituyen un factor de riesgo para la vida de los enfermos.
Cabe señalar que el costo del tratamiento de las complicaciones crónicas representa la mitad de los costos de atención de la DM, mientras que la otra mitad se destina al tratamiento de la DM per se.14
El pie diabético representa la complicación vascular y neurológica más común, compleja, grave y costosa, a la que le temen tanto los pacientes como los cirujanos vasculares, por estar estrechamente relacionada con la pérdida del miembro inferior.15,16,17
En su historia natural, el riesgo de muerte a los cinco años es 2,5 veces mayor para la persona con diabetes que, además, presenten una úlcera de pie diabético que para aquellos pacientes que no la presenten; a los 10 años es tres veces mayor. La presencia de enfermedad arterial periférica incrementa el riesgo de no cicatrización de la úlcera, de infección y de amputación. La mortalidad después de una amputación asciende al 70 % a los cinco años para todas las personas con DM.17,18
Aragón19) encontró que el pie diabético tenía un efecto negativo sobre la calidad de vida de estos pacientes, donde las escalas más afectadas fueron: salud general, función física y rol físico.
Por lo anterior, esta investigación tuvo el objetivo de identificar las complicaciones clínicas en los pacientes ingresados por pie diabético en el Instituto Nacional de Angiología y Cirugía Vascular.
Métodos
Se realizó un estudio descriptivo-retrospectivo de corte transversal en 102 pacientes diabéticos de tipo 2, ingresados en 2019 en el Servicio de Angiopatía Diabética del Instituto Nacional de Angiología y Cirugía Vascular (INACV) por tener diagnosticado pie diabético. Todos los participantes proporcionaron su consentimiento informado para participar en el estudio.
Los datos se obtuvieron por revisión de las historias clínicas, de las que se extrajeron las siguientes variables: edad, sexo, tiempo de evolución de la DM, tipo de pie diabético, cirugía realizada y complicaciones clínicas.
La variable edad se categorizó de la forma siguiente: 40-50; 51-60; 61-70; 71-80 y 81 y más años.
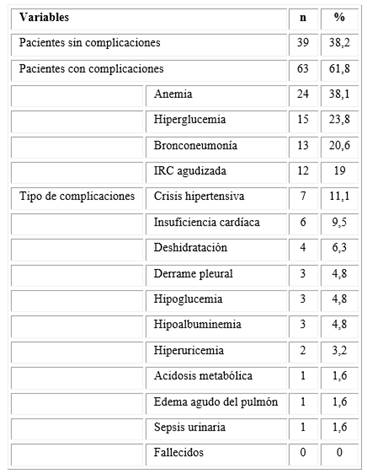
Se buscó la presencia de las siguientes complicaciones clínicas: anemia, hiperglucemia, bronconeumonía, insuficiencia renal crónica (IRC) agudizada, crisis hipertensiva, insuficiencia cardíaca, deshidratación, derrame pleural, hipoglucemia, hipoalbuminemia, hiperuricemia, acidosis metabólica, edema agudo del pulmón, sepsis urinaria y muerte.
El pie diabético se tipificó según la clasificación de Wagner (grados 1, 2, 3, 4 y 5)20 y la clasificación etiopatogénica del profesor Mc Cook (pie diabético neuroinfeccioso o pie diabético isquémico).21
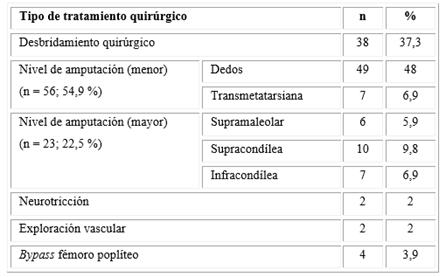
La exploración vascular, la neurotricción, el desbridamiento quirúrgico, las revascularizaciones y las amputaciones fueron las cirugías realizadas que se tuvieron en cuenta; de las amputaciones, se precisó su nivel, y se les agrupó en menor (dedos y transmetatarsiana) y mayor (supramaleolar, supracondílea e infracondílea).
Resultados
Prevaleció el sexo masculino, el grupo etario entre 61 y 70 años, y los pacientes con más de 10 años de evolución de la DM (Tabla 1).
Tabla 1 Características generales de los pacientes estudiados
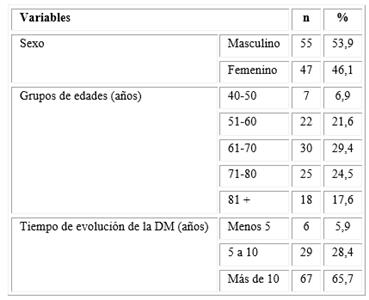
Leyenda: DM = diabetes mellitus. Los porcentajes se calcularon sobre el total de la muestra (n = 102).
Los grados 2 y 3 de la clasificación de Wagner y el pie diabético neuroinfeccioso fueron los más frecuentes en el total de pacientes estudiados (Tabla 2).
Tabla 2 Distribución de los pacientes según el tipo de pie diabético
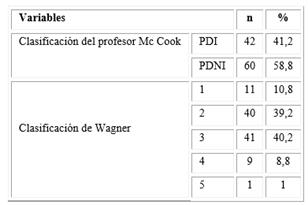
Leyenda: PDNI = pie diabético neuroinfeccioso; PDI = pie diabético isquémico. Los porcentajes se calcularon sobre el total de la muestra (n = 102).
La cirugía más realizada resultó la amputación de dedos, por lo que el nivel de amputación menor predominó, seguido por los desbridamientos quirúrgicos (Tabla 3).
Más del 60 % de los pacientes presentaron complicaciones clínicas durante la hospitalización. Entre ellas, la anemia, la hiperglucemia y la bronconeumonía afectaron a más del 20 % de los pacientes (Tabla 4).
Discusión
Cada vez resulta más difícil ignorar a la DM y al pie diabético como problemas globales de salud. Actualmente, uno de los debates más significativos en el campo de la Angiología es cómo prevenir las consecuencias nefastas del pie diabético y disminuir las elevadas tasas de incidencia, prevalencia y mortalidad.
El haber encontrado un predominio del sexo masculino y de pacientes adultos mayores está en correspondencia con los resultados de estudios previos que han hallado similares resultados;22,23,24) sin embargo, no se corresponden con aquellos donde el sexo femenino fue el más frecuente.25,26,27
Con relación a la edad mayor de 60 años, este era un resultado de esperar, primero porque la DM de tipo 2, por lo general, aparece en la adultez y las complicaciones vasculares pueden preceder el diagnóstico o presentarse a medida que aumenta su tiempo de evolución,1,2,3 y segundo porque Cuba no escapa del fenómeno demográfico del envejecimiento poblacional, al contar ya el 20,8 % de su población con más de 60 años de edad.6
Existen más de 10 clasificaciones para tipificar la úlcera de pie diabético, establecidas con la finalidad de unificar criterios de diagnóstico y tratamientos, y para comparar los resultados científicos; sin embargo, ninguna de ella resulta definitiva.28,29) La más utilizada internacionalmente es la clasificación de Wagner,20 no así la clasificación etiopatogénica del profesor Mc CooK y otros21 que, a pesar de su sencillez, solo se utiliza ampliamente en Cuba.
El haber encontrado que el nivel de amputación menor fue el más frecuente, está en correspondencia con los resultados hallados por Nonell y otros26 y Duque y Valdés;30 no así con lo informado por Sun y otros.31
Con más frecuencia, a los pacientes con diabetes se les realiza amputaciones por pie diabético debido a que la mayor afectación arterial en ellos es infragenicular, mientras que en los ateroscleróticos no diabéticos, el nivel de amputación apunta al supracondíleo, ya que la afectación arterial ocurre en el sector aorto-ilíaco o íleo-femoral.(15, 16,17)
Con respecto a las complicaciones, el hallazgo de que más del 60 % de los que presentaron complicaciones, y de que la anemia, la hiperglucemia y la bronconeumonía fueron las más frecuentes, se corresponde con otros autores. Con respecto a la anemia se ha señalado que es una comorbilidad común e importante, asociada con el aumento de la mortalidad en los pacientes hospitalizados. En un metaanálisis de 33 estudios que involucraron más de 150 000 pacientes, se encontró que la frecuencia de anemia, definida como la concentración de hemoglobina menor de 13 g/dL en los hombres y menor de 12 g/dL en las mujeres, fue de 30 % en pacientes estables y de 50 % en pacientes hospitalizados (complicados o graves); se ha constatado también su presencia en la DM, la enfermedad renal crónica y en los adultos mayores. En la vejez, la anemia se produce por deficiencia nutricional, pero existe un grupo de adultos mayores con anemia en los cuales se desconoce sus causas.32,33,34
La hiperglucemia mantenida desencadena el proceso de glucosilación no enzimática de proteínas, que estará en dependencia de la concentración de glucosa en el medio y del tiempo de contacto entre ambas. La glucosa se une a las proteínas de larga vida media, por ejemplo, la hemoglobina, para generar los productos finales de glucosilación no enzimática, más conocidos como los AGES (Advanced Glycation End-Products); estos se van a acumular de forma indefinida en los diferentes tejidos, lo que modifica su estructura y sus funciones. Se ha planteado que los AGES son los responsables del daño vascular del paciente diabético. Además, la fracción A1c de la hemoglobina, denominada hemoglobina glucosilada (HbA1c), se utiliza para evaluar el control glucémico del paciente con diabetes. Se conoce la susceptibilidad del paciente con diabetes a desarrollar infecciones por tener su sistema inmune deprimido, debido a la glucosilación de las inmunoglobulinas.35,36,37,38
El haber encontrado la bronconeumonía como la tercera complicación más frecuentes coincide con otros autores que plantean que la neumonía intrahospitalaria es la infección más frecuente en las unidades de cuidados intensivos (UCI) y la segunda en las áreas de hospitalización, después de la infección urinaria.39,40
En Cuba, en 2019 se incrementaron las tasas ajustadas de mortalidad para las enfermedades del corazón, la influenza y la neumonía. Esta última ocupa el cuarto lugar entre las diez primeras causas de muerte, con una tasa de mortalidad de 79,5 por 1 000 000 de habitantes. La tasa de mortalidad por neumonía es 1,1 veces superior en los hombres que en las mujeres.41
La limitación del presente trabajo es la propia de este tipo de estudio documental.
Por los resultados obtenidos se concluye que las complicaciones más frecuentes en los pacientes ingresados por pie diabético fueron la anemia, la hiperglucemia y la bronconeumonía.