Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Anestesiología y Reanimación
versión On-line ISSN 1726-6718
Rev cuba anestesiol reanim vol.17 no.1 Ciudad de la Habana ene.-abr. 2018
ARTÍCULO ORIGINAL
Variación de la temperatura central durante la cirugía colorrectal laparoscópica
Cangas in central temperature during laparoscopic colorectal surgery
Wilber Paul Romero Ramírez, Idoris Cordero Escobar
Hospital Clínico Quirúrgico "Hermanos Ameijeiras". La Habana, Cuba.
RESUMEN
Introducción: La hipotermia es una complicación que se produce con frecuencia en el posoperatorio de la cirugía laparoscópica. Múltiples factores potencian la disminución de la temperatura corporal por efecto directo del gas.
Objetivo: Determinar las variaciones de la temperatura corporal en la intervención colorrectal laparoscópica y su influencia en la hipotermia intraoperatoria.
Métodos: Se realizó un estudio descriptivo, longitudinal y prospectivo en pacientes con anestesia general para procedimiento laparoscópico colorrectal electivo con el propósito de identificar la incidencia y variaciones de la temperatura corporal. El estudio se realizó en el hospital "Hermanos Ameijeiras" entre enero de 2014 y enero de 2017.
Resultados: De los 88 pacientes, 78,4 % tenían entre 51 y 60 años. El sexo masculino, los pacientes con sobrepeso y la clasificación ASA II presentaron mayor frecuencia. La temperatura basal media fue de 36,4 oC. Luego de 30 min disminuyó a 35,5 oC, a la hora 35,4 oC, a 90 min 35,1 oC y al finalizar 34,9 oC. Del total, presentaron hipotermia intraoperatoria no intencionada 78,4 %. En ninguno se constató hipotermia severa. El tiempo quirúrgico promedio fue de 183,1 min. Se verificaron 49 complicaciones asociadas a hipotermia.
Conclusiones: Se identificaron las variaciones de la temperatura corporal en la intervención colorrectal laparoscópica y la tendencia de generar hipotermia durante el procedimiento quirúrgico.
Palabras clave: Cirugía colorrectal laparoscópica; pérdida de calor; hipotermia; complicaciones.
ABSTRACT
Introduction: Hypothermia is a complication that frequently occurs in the postoperative period of laparoscopic surgery. Multiple factors boost the decrease in body temperature due to the direct effect of gas.
Objective: To determine the variations in body temperature in laparoscopic colorectal surgery and its influence on intraoperative hypothermia.
Methods: A descriptive, longitudinal and prospective study was carried out with patients, using general anesthesia for elective laparoscopic colorectal procedures and with the purpose of identifying the incidence and variations of body temperature. The study was carried out at the Hermanos Ameijeiras Hospital, between January 2014 and January 2017.
Results: Among the 88 patients, 78.4% were at ages 51-60 years. Male sex, overweight patients and ASA-II classification were more frequent. The average basal temperature was 36.4ºC. After 30 min, it decreased to 35.5ºC; after one hour, to 35.4 ºC; after 90 min, 35.1ºC; and at the end, to 34.9 ºC. From the total, 78.4% presented unintentional intraoperative hypothermia. None of them had severe hypothermia. The average surgical time was 183.1 min. There were 49 complications associated with hypothermia.
Conclusions: Variations in body temperature were identified in the laparoscopic colorectal intervention, as well as the tendency to generate hypothermia during the surgical procedure.
Keywords: laparoscopic colorrectal surgery; warmth loss; hypothermia.
Diversos estudios han demostrado que el tratamiento de los tumores de colon por vía laparoscópica tiene resultados quirúrgicos similares a la cirugía abierta, sin aumentar la morbimortalidad y ofrecen al paciente muchas ventajas.1
La cirugía laparoscópica en los tumores de recto es más controvertida por su complejidad técnica debido a su localización anatómica, a la necesidad de realizar una escisión total mesorrectal con márgenes adecuados, la continuidad con el aparato esfinteriano y su vecindad con el plexo hipogástrico. Aun así, cada vez más investigadores demuestran que la cirugía laparoscópica en el cáncer de recto tiene resultados quirúrgicos y funcionales similares a los de la cirugía abierta.1,2
Las ventajas de la intervención laparoscópica colorrectal sobre la convencional se asientan básicamente en un menor trauma quirúrgico, menos dolor que conlleva una menor estancia hospitalaria, rápida recuperación posoperatoria, menor tiempo de reintegro laboral con la consiguiente disminución de los costos socio-laborales y una importante diferencia desde el punto de vista cosmético, así como menor cantidad de complicaciones.3,4
En 2013, Olivé González5 describió que la hipotermia es una complicación que se produce con frecuencia en el posoperatorio de la cirugía laparoscópica. Además de la disminución de producción de calor del organismo bajo anestesia general, las bajas temperaturas de los quirófanos y la administración de soluciones endovenosas, la administración de CO 2 en la cavidad abdominal potencia la disminución, aún mayor, de la temperatura corporal por efecto directo del gas. Se plantea que cada 50 L de CO2 que pasan por la cavidad abdominal, la temperatura corporal desciende 0,3 °C. Por tal razón, con frecuencia pacientes en las salas de recuperación posanestésica, refieren sentir frío y la mayoría, cursan con temblores de intensidad variable. La importancia de identificar los mecanismos de regulación de la temperatura corporal permite comprender los diferentes cambios presentados durante este proceso, e integrar los conocimientos de la fisiología con el fin de entender cómo se logra y se mantiene la homeostasis.
La temperatura central en el hombre se mantiene normalmente dentro de límites estrechos y oscila entre 36,5 a 37,5 ºC, aún en presencia de condiciones ambientales adversas de temperatura, mediante una combinación de respuestas conductuales y fisiológicas.6
En la actualidad la hipotermia es el trastorno más frecuente de la temperatura durante la anestesia y la intervención quirúrgica. Esto se debe a que la anestesia anula los mecanismos conductuales y fisiológicos de la termorregulación, que unido a la pérdida de calor durante el procedimiento quirúrgico por exposición a un ambiente a bajas temperaturas en los quirófanos o a la administración de líquidos fríos, tiene un impacto significativo sobre el balance térmico corporal que determinan la aparición de hipotermia en un gran porcentaje de pacientes intervenidos quirúrgicamente.6-8
Estudios controlados y aleatorizados demostraron que la hipotermia perioperatoria aumenta la incidencia de efectos adversos: isquemia miocárdica, arritmias cardíacas, trastornos de la coagulación y de la inmunidad, mayor necesidad de hemotransfusión, temblores posoperatorios, despertar retardado de la anestesia, mayor incidencia de infección de la herida quirúrgica, insatisfacción del paciente y mayor estancia en la sala de recuperación posanestésica, además de hospitalización prolongada y por ende, aumento de los costes sanitarios.9-14
La hipotermia intraoperatoria se desarrolla y sigue un patrón característico. Durante la primera hora de la intervención, posterior a la inducción anestésica, la temperatura central disminuye entre 1 y 1,5 ºC, desencadenada por la redistribución del calor desde el compartimiento central al periférico por la acción de los anestésicos y la vasodilatación de los lechos vasculares periféricos cuya magnitud depende de múltiples factores accesorios, para los cuales el impacto en cada paciente es difícil de predecir.15
Después de esta fase inicial, el paciente experimenta una reducción lenta y lineal que dura aproximadamente 2 a 3 h y por último, entra en una fase de meseta durante la cual la temperatura permanece constante. El efecto residual de los anestésicos inhalatorios durante el posoperatorio inmediato y la administración de opioides como analgésicos limitan la respuesta termorreguladora en la fase de recuperación, lo que retarda la normotermia.14,15
Todos los anestésicos generales y regionales pueden alterar los mecanismos autonómicos de termorregulación, básicamente porque atenúan los mecanismos de respuesta ante la pérdida de temperatura y producen vasodilatación periférica. Los opioides alteran los mecanismos de vasoconstricción por sus propiedades simpaticolíticas. Asimismo, los bloqueadores neuromusculares reducen el tono muscular e impiden los escalofríos, lo que aumenta las pérdidas de calor. Por otro lado, la anestesia loco-regional produce bloqueo simpático, neuromuscular y sensorial de los receptores periféricos de temperatura. Todo ello, incrementa las pérdidas de calor corporal. Finalmente, cada litro de suero administrado a temperatura ambiente (o cada unidad de sangre refrigerada) reduce la temperatura media 0,25 ºC en adultos.16
En 2007 se realizó en Europa el estudio TEMMP ( Thermoregulation in Europe, Monitoring and Managing Patient Temperature ) para evaluar el grado de monitorización intraoperatoria de la temperatura y las estrategias utilizadas para evitar la hipotermia perioperatoria. En este estudio el uso de monitorización de la temperatura en pacientes bajo anestesia general fue solo 25 %, mientras que con anestesia regional fue menor (6 %).17-20
Por lo antes expuesto el objetivo de esta investigación fue determinar las variaciones de la temperatura corporal en la intervención colorrectal laparoscópica y su influencia en la hipotermia intraoperatoria.
MÉTODOS
Se realizó un estudio descriptivo, longitudinal y prospectivo en pacientes que requirieron anestesia general orotraqueal en intervención laparoscópica colorrectal programados de forma electiva con el fin de identificar la incidencia de variaciones de la temperatura corporal en dicha intervención y la tendencia de generar hipotermia durante el procedimiento quirúrgico. El estudio se realizó en el Hospital Clínico Quirúrgico "Hermanos Ameijeiras" en el período comprendido entre enero del 2014 y enero del 2017.
El universo estuvo conformado por todos los pacientes programados para cirugía colorrectal laparoscópica, cuyo procedimiento quirúrgico electivo fuera con anestesia general orotraqueal y con un tiempo quirúrgico mayor de dos horas. Se incluyeron un total de 88 pacientes en el periodo de estudio.
Se consideraron los siguientes requisitos de inclusión-exclusión.
En el criterio de inclusión estuvieron pacientes adultos con edades comprendidas entre 18 y los 60 años, con estado físico ASA I-III según la Sociedad Americana de Anestesiología, que requirieran anestesia para cirugía colorrectal laparoscópica de forma electiva.
En el criterio de exclusión se encontraron los pacientes con índice de masa corporal mayor de 30 kg/m2, aquellos cuyo reemplazo de volumen fuera masivo, con soluciones a temperatura ambiente y con antecedentes de alergia a los fármacos administrados.
En el criterio de salida se tuvo en cuenta los pacientes que en el transcurso de la intervención electiva, curse con alguna complicación como shock hipovolémico o paro cardiorrespiratorio.
El día del procedimiento quirúrgico se revisó nuevamente la historia clínica y anestésica del paciente elegido para conformar la muestra y se inició el registro de datos en una planilla confeccionada con este fin. Se anotaron progresivamente todos los parámetros a ser evaluados durante el estudio.
En el preoperatorio a todos los pacientes se les midieron los signos vitales y se les canalizó una vena periférica con trocar 16-18 G. Además, se les aplicó medicación preanestésica con midazolam a razón de 1 µg/kg de peso por vía intravenosa.
Al llegar al quirófano, los pacientes fueron monitorizados con monitor modelo NIHON KOHDEN modelo BSM 2303K para la vigilancia tanto de la frecuencia cardiaca (FC), la presión arterial sistólica (PAS), diastólica (PAD), el trazado electrocardiográfico continuo en D II, (ECG), pulsioximetría (Sat O2) y capnografía (CO 2).
Previa preoxigención con oxígeno por máscara durante 3 min, se realizó inducción anestésica con la administración endovenosa de lidocaína 2 mg/kg, propofol 2 mg/kg y fentanil 2 µg/kg. El bloqueante neuromuscular a utilizar en todos los pacientes fue vecuronio a razón de 1 mg/kg de peso.
Después de intubado, el paciente fue acoplado a un ventilador Drager Primus con un volumen corriente de 6-8 mL/kg, con frecuencia respiratoria de 12 resp/min y una mezcla de oxígeno-aire con una FiO2 0,45. El mantenimiento de la anestesia se realizó con: fentanilo y vecuronio según requerimientos y agentes halogenados (Isofluorano).
La temperatura central se monitorizó de manera continua mediante un termómetro electrónico de tipo termistor a nivel del tercio medio del esofágico. El valor inicial de temperatura se consideró como parámetro basal (T0). Posteriormente, se evaluó cada 30 min T1, T2, T3, T4, T5 y T6 hasta finalizar el procedimiento quirúrgico para determinar si existió o no hipotermina intraoperatoria.
Se consideró la presencia de hipotermia intraoperatoria en aquellos pacientes que registraron cifras de temperatura central inferior a los 36 oC en cualquiera de los momentos evaluados.
El grado de hipotermia se determinó acorde a la siguiente escala:
Leve: temperatura corporal central entre 34 y 35,9 °C
Moderada: temperatura entre 30 y 33,9 °C
Severa: temperatura menor a 30 °C
Las complicaciones atribuibles a la hipotermia no intencionada fueron consideradas durante el acto anestésico y se anotaron en la planilla de recolección según se hicieron evidentes.
La información se recogió a través de una hoja de recolección de datos que se le llenó a cada paciente con los datos provenientes de la historia clínica individual de anestesia.
Para el procesamiento de los datos se utilizó una base de datos en Excel con el empleo del sistema computarizado SPSS versión 16.0.
Se analizaron las variables seleccionadas mediante el cálculo de medidas de resumen para variables cualitativas (números absolutos y porcentajes (%), y cuantitativas (media y desviación estándar). Para la comparación entre grupos se utilizará la prueba estadística Chi-cuadrado de Pearson (X2) como método de análisis para evaluar la asociación entre variables cualitativas y la t-Student para variables cuantitativas. Las diferencias serán consideradas estadísticamente significativas cuando el valor de p sea menor que 0,05.
El protocolo de investigación se analizó y aprobó por los profesores del servicio de anestesiología y reanimación del hospital y la comisión científica de la institución. Se tuvieron en cuenta todos los aspectos de seguridad, así como los aspectos éticos que caracterizan toda investigación clínica.
RESULTADOS
Se estudiaron un total de 88 pacientes que requirieron anestesia para cirugía laparoscópica colorrectal programada de forma electiva, en la cual se describió la repercusión perioperatoria de la hipotermia no intencionada en pacientes que recibieron anestesia general para intervención laparoscopia colorrectal.
De los 88 pacientes que integraron la muestra 69 de ellos tenían entre 51 y 60 años (78,4 %). Los pacientes de 40 años o menos fueron 2 (2,3 %). El sexo de mayor frecuencia fue el masculino con 52 pacientes (59,1 %).
La distribución de pacientes según variables clínicas fue la clasificación ASA II-III del estado físico con 71,6 %. La mayoría de los pacientes estuvieron clasificados según el IMC como sobrepeso (79,5 %). La media del IMC fue de 24,04 ± 1,02 kg/m 2 con un rango entre 21,2 y 26,8 kg/m2.
El tiempo quirúrgico medio fue de 183,1 ± 18,1 min con un rango entre 149,0 y 215,6 min. La media de la temperatura del quirófano 20,1 ± 0,3 oC con un rango entre 17 y 21 oC.
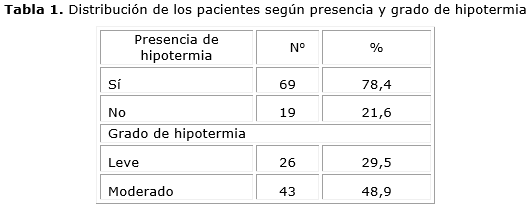
La hipotermia estuvo presente en el 78,4 % del total, la cual fue leve en el 29,5 % y moderada en el 48,9 % (tabla 1).
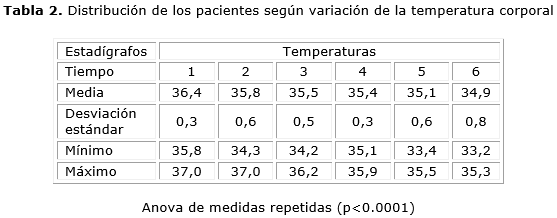
El valor medio de la temperatura basal fue de 36,4 oC. A los 30 min de iniciada la intervención, los pacientes mostraron un descenso de la temperatura central con una media de hasta 35,8 oC. A los 60 min 35,5 oC, a los 90 min 35,4 oC, a los 120 min fue de 35,1 oC y al finalizar fue de 34,9 oC. La media de la variación de la temperatura durante el procedimiento quirúrgico fue de 35,3 ± 0,7 °C. Se encontraron diferencias significativas en los seis momentos de estudio (p<0.0001). De manera que la temperatura central mostró un descenso progresivo y lineal hasta el final de la intervención quirúrgica (tabla 2). La hipotermia no intencionada fue leve en todos los casos y la variación fue de 1,50 oC.
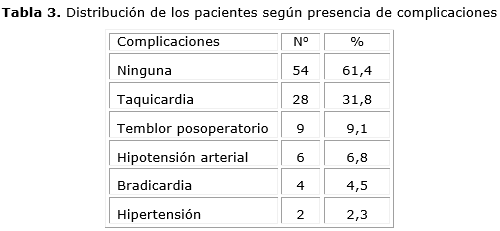
Las complicaciones estuvieron presentes en 38,6 % de los pacientes intervenidos quirúrgicamente, las más frecuentes fueron la taquicardia en 31,8 %, el temblor posoperatorio en 9,1 % y la hipotensión en 6,8 % (tabla 3).
DISCUSIÓN
La expansión de las técnicas mínimamente invasivas ha permitido que un importante número de intervenciones quirúrgicas se puedan realizar mediante cirugía laparoscópica. No obstante, los niveles de implantación y desarrollo son muy variables debido a distintos factores entre los que destacan el tipo de enfermedad, la dificultad técnica de alguna de ellas, las necesidades específicas de formación y la necesidad de enfrentarse a una nueva curva de aprendizaje.20-22La cirugía colorrectal es el grupo que ha experimentado un mayor incremento de su tratamiento laparoscópico, aunque su uso disminuye a medida que aumenta su complejidad. En una encuesta realizada en España, mientras diez años atrás solo se utilizaba esta cirugía de forma rutinaria por el 33 % de los encuestados, en el año 2013, el 57 % utilizó el abordaje laparoscópico para el tratamiento de la enfermedad benigna del colon, 51 % para la maligna y hasta el 43 % para el tratamiento de las neoplasias del recto, cifras que superan a las comunicadas recientemente en la literatura.23
En esta serie, como la cirugía colorrectal laparoscópica se realiza en edades tardías de la vida, en esta muestra cuyo límite de edad no rebasó los 60 años, el 78,4 % de ellos tenían entre 51 y 60 años. Los menores de 40 años tuvieron una escasa representación en la casuística con solo dos pacientes. Además, existió predominio del sexo masculino tal y como refleja la literatura consultada.
En el hospital "Hermanos Ameijeiras", Melo Messa y otros21 evaluaron 114 pacientes que requirieron anestesia general combinada para procederes quirúrgicos abdominales mayores programados de forma electiva, en la cual se describió la repercusión perioperatoria de la hipotermia no intencionada. De los 114 pacientes que integraron dicha muestra 92 de ellos tenían entre 40 y 59 años (80,7 %). Este fue el grupo etario de mayor frecuencia. Los menores de 40 años tuvieron una escasa representación en la casuística con solo 19 pacientes (16,66 %). Solo tres pacientes formaron el grupo de mayores de 60 años (2,63 %). El sexo con mayor número de pacientes en el actual estudio fue el masculino con 59 hombres (51,75 %) pero sin diferencias con respecto al femenino que tuvo una representación de 48,24 % (55 mujeres).
Salvans y otros22 realizaron un estudio prospectivo comparativo de tres cohortes consecutivas de 100 pacientes intervenidos de cirugía de colon o recto. En el grupo operado mediante laparoscopia predominó el sexo masculino con 57 hombres (57 %) y la media de edad fue de 65 ± 15 años.
Vicente Roig y otros23 efectuaron un estudio prospectivo en una cohorte de 108 pacientes, 63 hombres y 45 mujeres, con una media de edad de 67,7 ± 10 (34-86) años, cuyo criterio de inclusión fue la indicación de cirugía colorrectal electiva. En los pacientes de edad avanzada, la hipotermia fue más marcada que en los de menor edad, además de tardar más tiempo en recalentarse porque no pueden aumentar su metabolismo basal igual que los jóvenes. El mecanismo de vasoconstricción se activa con un umbral más bajo (aproximadamente 1.2 °C, con un umbral de 0,2 °C), de menor intensidad.6-8
Para valorar el riesgo anestésico se utilizó la clasificación de la American Society Anesthesiology (ASA ). En el presente estudio la mayoría de los pacientes clasificaron como ASA II-III del estado físico, así mismo la mayoría estuvieron clasificados según el índice de masa corporal (IMC) como sobrepesos seguido por obesos. Estos resultados coinciden con la mayoría de los autores.24-26
En el estudio realizado por Mello Mesa y otros21 se encontró que la clasificación del riesgo quirúrgico según la Asociación Americana de Anestesiología (ASA) fue más frecuente en el ASA II con 65,0 %. La media del IMC fue de 23,12±1.08 kg/m2 con un rango entre 1,9 y 2,6. Resultados similares en cuanto a riesgo anestésicos encontraron Salvans y otros22 cuando estudiaron 60 pacientes (61,2 %) clasificados ASA II, 33 como ASA III (33,7 %) y 5 como ASA I (5,1 %).
La mayoría de los autores concuerdan24-28 que el IMC constituye un factor independiente a evaluar, dado que aquellos pacientes con IMC por encima de 30 tienen una pared abdominal y el mesocolon con mayor cantidad de tejido adiposo, lo que hace difícil la manipulación al realizar la disección; sin embargo, al utilizar la vía de mínimo acceso, las pinzas se movilizan libremente en el espacio creado por este último lo que elimina esta dificultad técnica en el paciente con sobrepeso y acorta, consecuentemente, el tiempo quirúrgico.
Varios autores29-33 plantearon que los pacientes obesos tenían un comportamiento peculiar con respecto a la hipotermia, pues sufren menos redistribución que los pacientes delgados. En este tipo de pacientes el mayor problema es la disipación del calor metabólico. Presentan una mayor vasodilatación periférica que el resto de pacientes que suelen presentar vasoconstricción (sobre todo en una ambiente hospitalario frío). El resultado final es una temperatura del compartimento periférico más alta de lo habitual, con lo que se reduce la redistribución desde el compartimento central después de la inducción anestésica, controlándose mejor la baja temperatura.
En cuanto al tiempo quirúrgico, en esta serie, la media fue de 183,1 ± 18,1 min con un máximo de 215,6 min.
Este tipo de proceder quirúrgico, una vez que se supera la curva de aprendizaje, se realiza en un período relativamente corto.1-4
Otros estudios publicados17-29 muestran cifras disímiles dado que en la técnica laparoscópica se requiere, para la mayoría de los cirujanos, un periodo de formación inicial, con una continua repetición del procedimiento para llegar a ser técnicamente competentes.
En el estudio de Dominno y otros28 el tiempo quirúrgico medio para el colon derecho fue de 82,77 min (rango 40-170), de 122,14 min (rango 75-200) para el colon izquierdo y el recto y de 270 min en la colectomía subtotal.
Salvans y otros22 publicaron una media de duración de la intervención en 172 min con desviación estándar de 85 min; inferior a los valores constatados en este estudio.
El tiempo quirúrgico es un parámetro que juega en contra de la cirugía laparoscópica debido a que en la mayoría de las series es mayor por cirugía laparoscópica que en cirugía abierta.29-33
La hipotermia estuvo presente en el 78,4 %. Estos resultados coinciden con los de algunos autores17-26 que refieren que la temperatura central corporal desciende entre 0.5 y 1 ºC en cualquier procedimiento quirúrgico durante la primera hora de anestesia, como consecuencia de la redistribución interna de calor y otra serie de factores que dependen de cada paciente y de cada intervención quirúrgica; sin embargo, como la cirugía colorrectal laparoscópica resulta algo prolongado, el tiempo quirúrgico y la monitorización debe realizarse al menos cada 30 min para poder controlarla y tomar medidas pertinentes.
El valor medio de la temperatura basal disminuyó después de iniciada la intervención. De manera que la temperatura central mostró un descenso progresivo y lineal hasta el final de la intervención quirúrgica.
Durante el periodo intraoperatorio, la hipotermia incidió en un alto porcentaje de los pacientes lo cual puede estar asociado a varios factores, tales como agentes anestésicos, temperatura ambiental, tiempo de exposición al ambiente con bajas temperaturas, la administración de infusiones venosas frías, disturbios sistémicos, y la presencia de algunos factores de riesgo, por ejemplo, edades cercanas al adulto mayor, recordar que un alto porcentaje tenía entre 51 a 60 años y la manifestación de enfermedades metabólicas o de disturbios neurológicos.
Con respecto a las condicionantes relacionadas con el tipo de intervención es importante mencionar la cirugía laparoscópica. En este caso, la insuflación intrabdominal con CO 2 seco y frío (normalmente a 21 °C) y la gran absorción a nivel peritoneal induce hipotermia, (igual o más que una laparotomía), por lo que es recomendable usar sistema de calentamiento activo. Otros autores28,29 discrepan (laparoscopia no causa la hipotermia) y defienden que es debido a la técnica anestésica. Según estos, la pérdida de calor es independiente de la cantidad de gas insuflado y del calentamiento o no de dicho gas.
Se han realizado múltiples estudios para minimizar y prevenir la hipotermia perioperatoria en procedimientos laparoscópicos. Algunos autores analizaron el efecto de tibiar continuamente los líquidos infundidos. Sajid y otros34 determinaron el efecto de calentar y humidificar el CO2 peritoneal para prevenir la hipotermia peritoneal en la cirugía laparoscópica abdominal.
En una revisión sistemática, los autores concluyeron que existe evidencia moderada para concluir que el uso de mantas de fibra de carbono es tan eficaz como el sistema de calentamiento de aire forzado para evitar la hipotermia y que la utilización de ropas con circulación de agua fue el método más eficaz para mantener la normotermia.32,33
En otra revisión sistemática más reciente que incluyó 67 ensayos controlados aleatorios (5 438 pacientes), 45 ensayos compararon un sistema de calentamiento con una intervención control, 18 compararon diferentes tipos de sistemas de calentamiento y 10 compararon formas diferentes del mismo sistema de calentamiento. Estos autores precisaron que aunque el calentamiento activo tuvo algunos efectos clínicos beneficiosos sobre el paciente (redujo el riesgo de complicaciones mayores cardíacas y circulatorias), aun su uso sistemático no presenta resultados concluyentes.
El bienestar térmico del paciente aumentó en comparación con la intervención control (10 ensayos con 700 pacientes). Por otro lado, el calentamiento logró poco o ningún cambio en el riesgo de muerte, pérdida sanguínea o necesidad de una transfusión de sangre. No se encontraron diferencias en el número de ataques cardíacos no mortales, en la ansiedad o en el dolor, en comparación con los pacientes de los grupos control.34
Hay evidencia que la hipotermia se asocia a complicaciones sistémicas y altera la farmacocinética y la farmacodinamia de los agentes anestésicos. La alteración de la termorregulación perioperatoria más frecuente es la hipotermia inadvertida. La incidencia publicada tiene un amplio rango de variación (del 6 al 90 %), dependiente del tipo de procedimiento quirúrgico, el cual presenta un alto potencial de complicaciones que incluyen el aumento de la pérdida sanguínea, episodios cardiacos mórbidos, compromiso con la cicatrización e infección de las heridas y aumento de la mortalidad.11,15,16
Las alteraciones cardiovasculares provocadas por la hipotermia son consecuencia del aumento de la actividad adrenérgica (mediada por la noradrenalina y de mayor magnitud en jóvenes), y factor predictivo independiente de la aparición de complicaciones cardiovasculares, mediadas por un aumento en las resistencias periféricas, en el trabajo cardíaco y en el consumo de oxígeno. La morbilidad cardiovascular es típica del período posoperatorio teniendo en cuenta que durante la anestesia general esta respuesta es atenuada. En pacientes de alto riesgo, una temperatura central por debajo de 35 °C triplica la incidencia de isquemia miocárdica en el posoperatorio inmediato. El enfriamiento de los pacientes puede provocar un incremento del 55 % en el riesgo relativo de aparición de complicaciones cardíacas durante este período. La incidencia de taquicardia ventricular y otros eventos cardiológicos es menor en los pacientes normotérmicos, pero solo durante el período posoperatorio y no durante el intraoperatorio. Esto se explica debido a que en los pacientes anestesiados la respuesta adrenérgica está bloqueada y se activa durante la fase de recuperación.31-34
En el año 2016, Mason y otros29 publicaron un estudio retrospectivo que incluyó 246 pacientes a los que se les realizó cirugía colorrectal laparoscópica en un hospital especializado del Reino Unido, donde encontraron que los pacientes que sufrieron hipotermia tenían un riesgo incrementado de infección del sitio de la herida quirúrgica (odds ratio 4.0; CI 95 %: 1.25-12.9). Esta complicación no se registró en ninguno de los pacientes incluidos en este estudio. En la muestra estudiada, la tasa de complicaciones posoperatorias se mantuvo estable dentro de los límites publicados en la literatura.
Entre las complicaciones relacionadas con el desarrollo de la hipotermia se resalta la alteración del metabolismo de fármacos, la alteración en el metabolismo de proteínas, que puede comprometer la cicatrización, variaciones en los niveles séricos de potasio, escalofríos y aumento de la demanda metabólica en el posoperatorio. Además, se presentó vasoconstricción periférica y reducción de la tensión del oxígeno, inhibición de las reacciones enzimáticas de la cascada de la coagulación y alteraciones en la coagulación, de la función plaquetaria, con aumento consecuente de la pérdida de sangre en el intraoperatorio. Por último la necesidad de transfundir repercutió en complicaciones en el posoperatorio.21-26
Se destaca que el aumento de la estadía en la sala de recuperación posanestésica, además de estar asociado a las complicaciones provenientes de la hipotermia, tiene como consecuencia el aumento de los costos finales de la estadía hospitalaria del paciente, no solamente en lo que se refiere al cuidado intensivo que le será dado, también por la necesidad de transfusiones, administración de medicaciones adicionales, exámenes de laboratorios, entre otros.21,32
Para ello, la temperatura debe ser considerada como una constante vital más y todo el personal implicado en el cuidado del paciente quirúrgico debe estar concientizado con el mantenimiento de esta dentro de la normalidad.
Se concluye que se demostraron las variaciones de la temperatura corporal en la cirugía colorrectal laparoscópica y la tendencia a generar hipotermia durante el procedimiento quirúrgico. Se estimó que la media de la hipotermia fue de leve a moderada en más de la mitad de la muestra. La variación fue de 1,5 oC entre el inicio y el final de la intervención. Las complicaciones estuvieron presente en algo más de un tercio de los pacientes intervenidos quirúrgicamente. Todas fueron leves y dentro de las más frecuentes se destacan la taquicardia, el temblor posoperatorio y la hipotensión arterial.
Conflicto de intereses
Los autores declaran que no existe conflicto de intereses.
1. Fleshman JW. Laparoscopic colon and rectal surgery. En: Current Surgical Therapy. Eleventh Edition. Saunders, an imprint of Elsevier Inc; 2014. p. 1369-77.
2. Mueller CL, Fried GM. Emerging technology in surgery. En: Sabiston Textbook of Surgery. Twentieth Edition. Elsevier, Inc; 2017. p. 393-06.
3. Ordon M, Eichel L, Landman J. Fundamentals of laparoscopic and robotic surgery. Campbell-Walsh Urology. 10, Eleventh Edition. Elsevier, Inc; 2016. p. 195-224.e9.
4. La Mattina JC, Barth RN. Laparoendoscopic single-site surgery as an Evolving Surgical Approach. En: Current Surgical Therapy, Eleventh Edition. Saunders Ed; 2014. p. 1436-43.
5. Olivé González JB. Complicaciones relacionadas con la anestesia en cirugía laparoscópica. Rev Cubana anestesiol reanim. 2013 [citado 23 nov 2016];12(1):57-69. Disponible en: https://scielo.sld.cu/scielo.php?pid=S172667182013000100009&script=sci_arttext&tlng=en
6. Ellis-Stoll CC, Anderson C, Cantu LG, Englert SJ, Carlile WE. Effect of continuously warmed i.v. fluids on intraoperative hypothermia. AORN J. 1996;63(3):599-606.
7. Sajid MS, Mallick AS, Rimpel J, Bokari SA, Cheek E, Baig MK. Effect of heated and humidified carbon dioxide on patients after laparoscopic procedures: a meta-analysis. Surg Laparosc Endosc Percutan Tech. 2008;18(6):539-46.
8. Peng Y, Zheng M, Feng B, Chen X, Yu B, Lu A, et al. Hyperthermic CO2 pneumoperitoneum induces apoptosis in human colon cancer cells through Bax-associated mitochondrial pathway. Oncol Rep. 2008;19(1):73-9.
9. Hamza Y, Zheng M, Ye Q, Chen X, Yu B, Liu B. Heated and humidified CO2 prevents hypothermia, peritoneal injury and intra-abdominal adhesions during prolonged laparoscopic insufflations. J Surg Res. 2009;151(1):40-7.
10. Hall JE. Body temperature regulation and fever. En: Guyton and Hall Textbook of Medical Physiology. Chapter 74, Thirteenth Edition. Elsevier, Inc. 2016. p. 911-22.
11. Morrison SF. Regulation of body temperature. Medical Physiology, Chapter 59, Third Edition. Elsevier, Inc. 2017. p.1193-1203.
12. Sessler DI. Perioperative thermoregulation and heat balance. Lancet. 2016; 387(10038):2655-64.
13. Warttig S, Alderson P, Lewis SR, Smith AF. Intravenous nutrients for preventing inadvertent perioperative hypothermia in adults. Cochrane Database Syst Rev. 2016; 22;11:CD009906.
14. Rightmyer J, Singbartl K. Preventing perioperative hypothermia. Nursing. 2016;46(9):57-60.
15. Wan Fadzlina WM, Wan Mohd Nazaruddin WH, Rhendra Hardy MZ. Passive warming using a heat-band versus a resistive heating blanket for the prevention of inadvertent perioperative hypothermia during laparotomy for gynaecological surgery. Malays J Med Sci.
2016;23(2):28-37.
16. Nieh HC, Su SF. Meta-analysis: effectiveness of forced-air warming for prevention of perioperative hypothermia in surgical patients. J Adv Nurs. 2016;72(10):2294-314.
17. Torossian A; TEMMP (Thermoregulation in Europe Monitoring and Managing Patient Temperature) Study Group. Survey on intraoperative temperature management in Europe. Eur J Anaesthesiol. 2007;24(8):668-75.
18. Menzel M, Grote R, Leuchtmann D, Lautenschläger C, Röseler C, Bräuer A. Implementation of a thermal management concept to prevent perioperative hypothermia: results of a 6‑month period in clinical practice. Anaesthesist. 2016;65(6):423-9.
19. Bayir H, Yildiz I, Erdem F, Tekelioglu UY, Ozyalvacli ME, Bilgi M, et al. Effect of perioperative inadvertent hypothermia on the ECG parameters in patients undergoing transurethral resection. Eur Rev Med Pharmacol Sci. 2016;20(8):1445-9.
20. John M, Crook D, Dasari K, Eljelani F, El-Haboby A, Harper CM. Comparison of resistive heating and forced-air warming to prevent inadvertent perioperative hypothermia. Br J Anaesth. 2016;116(2):249-54.
21. Melo Messa PL, Cordero Escobar I, Cordoví de Armas L, Mora Díaz I. Hipotermia no intencionada y su repercusión en la morbilidad posoperatoria. Rev Cubana Anestesiol Reanim. 2015 [citado 23 nov 2016];14(3). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1726-67182015000300003&lng=es
22. Salvans S, Gil-Egea MJ, Martínez-Serrano MA, Bordoy E, Pérez S, Pascual M, et al. Rehabilitación multimodal en cirugía electiva colorrectal: evaluación de la curva de aprendizaje con 300 pacientes. Cir Esp. 2013;88(2):85-91.
23. Vicente Roig R, Zielinski MD, Cima RR, Baron TH. Endoscopic transgastric drainage of a postoperative intra-abdominal abscess after colon surgery. Gastrointest Endosc. 2010;71(4):880-2.
24. Hooper VD, Chard R, Clifford T, Fetzer S, Fossum S, Godden B, et al. ASPAN's Evidence-Based Clinical Practice Guideline for the Promotion of Perioperative Normothermia. ASPAN J. 2009;24(5):271-89.
25. Poveda VB, Galvão CM. Hypothermia in the intraoperative period: can it be avoided? Rev Esc Enferm USP. 2013;45(2):411-17.
26. Madrid E, Urrútia G, Roqué i Figuls M, Pardo-Hernandez H, Campos JM, Alonso-Coello P. Active body surface warming systems for preventing complications caused by inadvertent perioperative hypothermia in adults. Cochrane Database Syst Rev. 2016 [citado 23 nov 2016];4: CD009016. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/27098439
27. Azzopardi D, Robertson NJ, Omar O, Strohm B, Tusor N, Edwards AD. Moderate hypothermia within 6 h of birth plus inhaled xenon versus moderate hypothermia alone after birth asphyxia (TOBY-Xe): a proof-of-concept, open-label, randomised controlled trial. Lancet Neurol. 2016;15(2):145-53. Doi:10.1016/S1474-4422(15)00347-6.
28. Donnino MW, Andersen LW, Callaway CW, Soar J; ILCOR ALS Task Force. Temperature Management: An Advisory Statement by the Advanced Life Support Task Force of the International Liaison Committee on Resuscitation and the American Heart Association Emergency Cardiovascular Care Committee and the Council on Cardiopulmonary, Critical Care, Perioperative and Resuscitation. Resuscitation. 2016;98:97-104.
29. Mason SE, Kinross JM, Hendricks J, Arulampalam TH. Postoperative hypothermia and surgical site infection following peritoneal insufflation with warm, humidified carbon dioxide during laparoscopic colorectal surgery: a cohort study with cost-effectiveness analysis. Surg Endosc. 2016 [citado 23 nov 2016]. Disponible en: http://link.springer.com/article/10.1007%2Fs00464-016-5195-0
30. Preventza O, Coselli JS, García A, Kashyap S, Akvan S, Simpson KH, et al. Moderate hypothermia at warmer temperatures is safe in elective proximal and total arch surgery: Results in 665 patients. J Thorac Cardiovasc Surg. 2016 [citado 23 nov 2016]: S0022-5223(16)31162-X. Disponible en: http://linkinghub.elsevier.com/retrieve/pii/S0022-5223%2816%2931162X
31. Tsuchida T, Takesue Y, Ichiki K, Uede T, Nakajima K, Ikeuchi H, et al. Influence of peri-operative hypothermia on surgical site infection in prolonged gastroenterological surgery. Surg Infect (Larchmt). 2016 [citado 23 nov 2016];17(5):570-6. Disponible en: http://dx.doi.org/10.1089/sur.2015.182
32. Horn EP, Bein B, Broch O, Iden T, Böhm R, Latz SK, et al. Warming before and after epidural block before general anaesthesia for major abdominal surgery prevents perioperative hypothermia: A randomised controlled trial. Eur J Anaesthesiol. 2016; 23;33(5):334-40.
33. Levin RF, Wright F, Pecoraro K, Kopec W. Maintaining Perioperative Normothermia: Sustaining an Evidence-Based Practice Improvement. Project. AORN J. 2016;103(2):213e1-213.e13.
34. Sajid MS, Mallick AS, Rimpel J, Bokari SA, Cheek E, Baig MK. Effect of heated and humidified carbon dioxide on patients after laparoscopic procedures: a meta-analysis. Surg Laparosc Endosc Percutan Tech. 2008;18(6):539-46.
Recibido: 31 de julio de 2017.
Aprobado: 2 de noviembre 2017.
Idoris Cordero Escobar. Hospital Clínico Quirúrgico "Hermanos Ameijeiras". La Habana, Cuba. Correo electrónico: ice@infomed.sld.cu