Introducción
El envejecimiento puede definirse como la suma de todos los cambios que se producen en el ser humano con el paso del tiempo y que conllevan a un deterioro funcional y la muerte. Comprende aquellos que se producen en cualquier célula o sistema orgánico en función del tiempo, de manera independiente de cualquier influencia externa o patológica como la enfermedad.1,2
El envejecimiento es una manifestación presente en todas las etapas de desarrollo de la humanidad. Pero fue en el siglo XX donde más y más personas sobrepasaron el inicio de lo que el hombre ha llamado etapa de vejez, y lo que antes era alcanzado por unos pocos se transformó en una oportunidad para muchos.
Este fenómeno no es un problema exclusivo del mundo desarrollado, desde la última década del pasado siglo se reconoce que es una realidad para los países en desarrollo.3
El envejecimiento en América Latina y el Caribe ha sido muy rápido y lo será más. Si en 1950 había 5,5 millones de adultos mayores latinoamericanos y caribeños, medio siglo después la cifra se incrementó a más de 50 millones en el 2006, las cifras se duplican en menos de 25 años; o sea, serán alrededor de 100 millones en el 2025 y casi 200 millones en el 2050.3
El envejecimiento no es una enfermedad pero un importante número de ancianos desarrollan discapacidades por procesos crónicos adquiridos durante la adultez y no originados por la senilidad, como es el caso de la hipertensión arterial, artritis de múltiples etiologías, diabetes mellitus, enfermedades cardíacas, respiratorias, renales, lesiones ortopédicas, visuales, alteraciones mentales y nerviosas, por solo citar algunas.
Las personas que sobrepasan los 65 años padecen 2 veces más discapacidades y 4 veces más limitaciones, asisten al médico con mayor frecuencia y sus estancias hospitalarias son más prolongadas.4,5
En Cuba existe un creciente envejecimiento de la población debido al aumento de la esperanza de vida, lo que supone el incremento de diferentes procedimientos quirúrgicos, tales como la cirugía de cadera debido a la osteoporosis y caída desde su propia altura.6
Se considera que la caída es el factor causal más importante y común de la fractura de cadera y el riesgo de caída se incrementa con la edad, influido por los cambios neuromusculares, deterioro general, consumo de ansiolíticos o psicótropos, enfermedades neurológicas, estado confusional y disminución de los mecanismos de defensa. Entre el 25 y el 33 % de los mayores de 64 años refieren una caída en el último año, mientras que en mayores de 80 años la incidencia aumenta hasta un 50%.6,7
Por lo frecuente que se presenta esta enfermedad en la población de ancianos, lo cual lo hace tributario de tratamiento quirúrgico, ha tenido un gran impacto en la práctica anestesiológica. En las últimas décadas se han realizado más procedimientos quirúrgicos y de mayor envergadura que hace algunos años, pues la senectud y las condiciones acompañantes incrementan la morbimortalidad.8,9
Los propósitos de la anestesia, a pesar del desarrollo de nuevas tecnologías y terapéuticas, no han cambiado, pues en la actualidad persiste el objetivo primordial de conseguir: analgesia, hipnosis, relajación, amnesia y estabilidad hemodinámica, teniendo en cuenta las características de los pacientes y las exigencias de los procedimientos quirúrgicos.10 Los órganos más involucrados en la práctica anestésica son aquellos relacionados con los sistemas nerviosos autónomo, central y periférico, cardiovascular y renal, incluyendo al hígado.
La conducción óptima de la anestesia dependerá de la clara comprensión de los cambios anatomofisiológicos, farmacodinámicos y cinéticos que se producen con la edad. En efecto, se debe considerar los efectos de la edad sobre la farmacología de las drogas anestésicas en los pacientes geriátricos.11,12
A pesar de que existen múltiples técnicas anestésicas disponibles para la cirugía de cadera, la elección de la técnica dependerá de varios factores: las comorbilidades del paciente, el tipo de revisión, el motivo de la revisión, la duración esperada y la pérdida esperada de sangre.
Dada las condiciones que anteceden, los anestésicos locales como bupivacaína, ropivacaína o tetracaína se definen como principales agentes para el bloqueo de los receptores sensoriales y motores centrales. Los anestésicos locales en la anestesia regional bloquean la transmisión nociceptiva en la periferia (a través del bloqueo de nervios periféricos) y el sistema nervioso central (a través de los bloqueos espinales/epidurales). Algunos agentes pueden ser coadministrados con anestésicos locales en un intento de mejorar la calidad del bloqueo neuronal. Entre los agentes más utilizados se incluyen opioides (morfina, fentanilo) y agonistas del receptor alfa-2 (clonidina); sin embargo, la relación riesgo-beneficio siempre debe ser individualizada para cada paciente.13,14,15,16
En consideración a lo anterior, el objetivo fue evaluar la eficacia de la anestesia espinal con bupivacaína más morfina en la cirugía de fractura intertrocantérica de cadera.
Métodos
Se realizó un estudio clínico, experimental, no aleatorizado, prospectivo y de corte longitudinal en el Hospital Universitario “Faustino Pérez Hernández” de Matanzas de octubre de 2017 a octubre de 2019.
El universo estuvo conformado por todos los pacientes con fractura de cadera atendidos en dicho hospital durante el período comprendido de octubre de 2017 a octubre de 2019, programados para cirugía de urgencias (845). La muestra seleccionada se conformó por muestreo intencional a criterio del autor con un total de 120 pacientes.
Se incluyeron los pacientes que estuvieron de acuerdo en participar en la investigación a través de consentimiento informado y los pacientes entre 60 y 90 años con diagnóstico de fractura intertrocantérica de cadera que recibieron tratamiento quirúrgico urgente con aplicación de anestesia espinal.
Los criterios de exclusión fueron los pacientes con algún tipo de alergia conocida a los anestésicos locales tipo amida. Pacientes con contraindicaciones para la anestesia regional.
Pacientes con antecedentes de trastornos neurológicos o afecciones psiquiátricas que impidiera la evaluación posterior y los pacientes con antecedentes de alergia al diclofenaco de sodio y a la dipirona.
Los criterios de salida lo conformaron los pacientes que, durante la anestesia subaracnoidea, presentaran alguna complicación que conllevara a la anestesia general.
El origen de información secundaria fueron la historia clínica general y la de anestesia, cuya información se resumió en una planilla de recolección de datos, que constituyó la fuente primaria, luego dicha información se vertió en una base de datos utilizando el Microsoft office Excel 2010 y se procesó por medios y métodos computarizados. Todo fue revisado y clasificado para ser sometido después a las distintas etapas de análisis estadísticos.
Procedimientos
Luego de obtener el consentimiento informado de los pacientes que cumplieron los criterios de inclusión, se procedió a asignar a cada uno al grupo de tratamiento correspondiente. Para esto se seleccionaron de forma no aleatoria y se utilizaron dos grupos, uno en el que se desarrolla la intervención (grupo caso) y otro en el que no se interviene (grupo control).
Se especificó entonces como Grupo estudio (M): Pacientes que recibieron anestesia subaracnoidea con mini dosis de bupivacaína al 0,5 % 7 mg más 0,2 mg de morfina.
Grupo control (B): Pacientes que recibieron anestesia subaracnoidea con bupivacaína 0,5 % 10 mg.
Esto permitió obtener la cifra de 60 personas necesarias en cada grupo, en total 120 pacientes y la comparación de las dos dosis.
Se consideraron como variables las siguientes:
Resultados
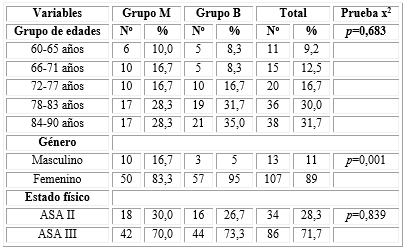
Las variables grupos de edades y género fueron homogéneas en ambos grupos.
Predominó el grupo de edades de 84 y 90 años con 38 pacientes para un 31,7 %, con una edad media de 81.84 en el grupo M y de 82,35 en el grupo B y el género femenino tanto en el grupo M (n= 50; 83,3 %) como en el B (n=57; 95 %).
En relación al estado físico también en ambos grupos prevalecieron los pacientes clasificados como ASA III; 42 (70 %) de ellos en el grupo M y 44 (73,3 %) en el grupo B. Los resultados encontrados no tenían significación estadística (Tabla 1).
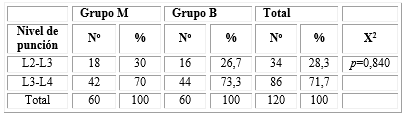
Tanto en el grupo M (n=42; 70 %) como en el B (n=44; 73,3 %) prevaleció el nivel de L3-L4. Tampoco hubo resultados con significación estadística (Tabla 2).
El tiempo de inicio del bloqueo motor fue de 6,18+1,49 para el grupo B, mientras que para el grupo M, la instalación del bloqueo motor fue de 4,16+ 2,46, resultados sin significación estadística (p=0,874).
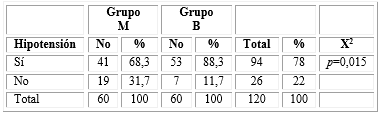
Del total de pacientes estudiados, 41 (68,3 %) del grupo M y de 53 (88,3 %) del B presentaron hipotensión. Hubo resultados con significación estadística (Tabla 3).
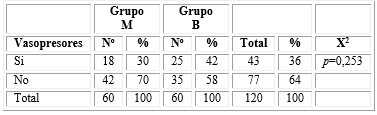
El uso de vasopresores fue de 36 % (n=43). Por grupos, el comportamiento fue similar con 30 % (n=18) en el M y 42 % (n=25) en el B. No se evidenció significación estadística (Tabla 4).
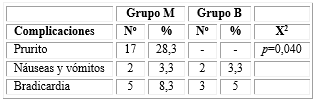
La distribución de los pacientes según complicaciones secundarias a la técnica anestésica se presenta en la tabla 5. Se evidencia un predominio del prurito en el grupo M (17; 28,3 %) y de la bradicardia en el grupo B (3; 5 %). Estas complicaciones solo fueron estadísticamente significativas para el prurito.
Discusión
La anestesia subaracnoidea constituye una alternativa en la realización de la cirugía de cadera.
Tal como se ha demostrado, la edad constituye un factor de riesgo importante en la fractura de cadera, la cual es frecuente después de los 60 años y aún más después de los 65 años.13
La literatura revisada refiere una mayor frecuencia de fractura de cadera en los ancianos; favorecida por un déficit nutricional, que se traduce en hipoproteinemia y déficit de ingesta de vitaminas D.14 La carencia de vitamina D tiene una gran repercusión al producir un hiperparatiroidismo secundario, empeora la osteoporosis y contribuye a la sarcopenia.
Bower ES y otros plantean en un estudio que la edad en pacientes mayores de 50 años, intervenidos de fractura de cadera varía entre 70 y 90 años y afirman además, que la edad avanzada es un factor de riesgo de muerte posterior a la fractura de cadera en ambos sexos.2
En la investigación realizada por Rego Hernández y otros,16 la edad que predomina es mayor o igual a 80 años, lo que representa el 60,7 %, con una media de 81,7 años (desviación estándar DS+ 7.6) en el grupo caso, mientras que en el grupo control el 57,7 % tiene edades comprendidas entre 65 y 79 años con una media de 78.9 años (DS + 7.4). Esta variable se comporta como un factor de riesgo para la aparición de la fractura de cadera.
El género femenino tiene una mayor afectación por la osteoporosis, como resultado de la supresión estrogénica que supone la menopausia y además, la masa ósea es más baja en la mujer que en el hombre.17
El predominio de las féminas en esta investigación coincide con lo que han reportado diferentes autores.1,2)
En la investigación de tipo observacional y retrospectivo de Vado5 se estudian pacientes mayores de 65 años, diagnosticados con fractura no desplazada de cuello femoral, con una edad media global de 82,3 años (+ 6.2) con un rango entre 70 y 97 años, en el que 69,23 % son mujeres (n=72).
Pazmiño Moreira y Pedrosza Uzhca,18 encuentran también en un estudio retrospectivo y descriptivo con 77 pacientes con artroplastia total de cadera por fractura, un predominio ligero del género femenino y una edad promedio de 63 años.
En relación al predominio de los pacientes ASA III en ambos grupos, este resultado se explica por la presencia de enfermedades sistémicas descompensadas como hipertensión arterial, diabetes mellitus tipo II, anemia, y artrosis, resultados similares son constatados por otros investigadores.6,19
Ariza Vega y otros7 refieren en un estudio una prevalencia de pacientes ASA II (20,27 %) y ASA III (72,97 %), resultados similares a los de esta serie.
El predominio de la hipotensión arterial en el grupo B puede estar en relación a los niveles altos de bloqueo simpático consecuentes al uso de una dosis mayor del anestésico local. Al agregar pequeñas dosis de anestésico local a una inyección intratecal de opioides se reducen mucho los requerimientos de estos últimos, además de atenuar la respuesta simpática, resultados similares a los de Chico y otros11 que hallaron mayor estabilidad en el grupo opioide.
En cuanto al uso de vasopresores en ambos grupos fue similar, los pacientes mayores de 65 años presentan un proceso inflamatorio crónico que produce aumento de la rigidez valvular, fibrosis y calcificación progresiva con su consecuente estenosis aórtica, por lo que se debe evitar la hipotensión, teniendo presente que existe un bajo gasto cardiaco en el anciano.20
Al analizar las principales complicaciones identificadas en la investigación, relacionadas con el método anestésico, existió un predominio del prurito en el grupo M y de la bradicardia en el grupo B.
La frecuencia cardíaca puede disminuir durante un bloqueo neuroaxial alto como resultado del bloqueo de las fibras cardioaceleradoras que surgen de T1-T4 y puede disminuir en presencia de una simpatectomía periférica extensa (T5-L2), con acumulación venosa en la extremidad inferior y en las vísceras abdominales y pélvicas.
Aunque la hipotensión desencadenará una respuesta compensadora de los barorreceptores simpáticos (vasoconstricción y aumento de la frecuencia cardíaca) por encima de la zona de bloqueo, la reducción del retorno venoso y del llenado de la aurícula derecha provoca una disminución en la señal de salida desde los receptores de estiramiento cronótropos intrínsecos situados en la aurícula derecha y en las grandes venas, lo que conduce a un marcado aumento de la actividad parasimpática (tono vagal). Las dos respuestas opuestas están generalmente controladas con un cambio de la frecuencia cardíaca mínimo (o una ligera reducción). Sin embargo, cuando la anestesia neuroaxial se extiende a la altura de T1, el bloqueo de las fibras cardioaceleradoras, además de la marcada reducción del retorno venoso, puede dar lugar a la bradicardia grave, incluso asistolia, a causa de la actividad parasimpática sin oposición.
Aunque poco frecuente, la probabilidad de paro cardiaco parece ser mayor en pacientes jóvenes, sanos y conscientes. El reflejo de Bezold- Jarisch puede ser una causa de bradicardia extrema y colapso circulatorio después de la anestesia subaracnoidea, especialmente en presencia de hipovolemia, cuando un volumen telediastólico del ventrículo izquierdo reducido puede desencadenar una bradicardia mediada por mecanorreceptores.21
Álvarez Barzaga22 plantea que excepto en los bloqueos en silla de montar puede aparecer bradicardia en cualquier raquianestesia. Refiere que su principal causa es la disminución del retorno venoso al corazón derecho y que la frecuencia cardíaca se correlaciona más con la tensión arterial que con el nivel de anestesia.
En otro estudio15 se demuestra que las complicaciones más frecuentes del uso de la morfina intratecal, independientemente del tipo de procedimiento quirúrgico, son el prurito y las náuseas. No se tuvo en cuenta la retención urinaria porque a todos los pacientes se les colocó sonda vesical.
Se plantea que el prurito se presenta en el rostro y en tórax superior, sin cambios inflamatorios visibles y no está relacionado con la liberación de histamina, pues la morfina induce el prurito por acción en los receptores 5HT, los cuales están concentrados en la raíz dorsal del cordón espinal y en el núcleo del trigémino.16
Es importante resaltar la ausencia de la depresión respiratoria en la presente investigación, la cual se considera el efecto más temido de los opioides intratecales.
La asociación bupivacaína/morfina en anestesia regional espinal para cirugía de urgencia en el adulto mayor por fractura de cadera proporciona mejores resultados, sin complicaciones mayores; lo que constituye una herramienta más para disminuir la morbilidad perioperatoria en el anciano.