Introducción
Según estimaciones de la Organización Mundial de la Salud (OMS), la hemorragia obstétrica pos parto (HPP) complica al 10,5% de los nacimientos a nivel mundial, lo que en números absolutos representan 13.795.000 mujeres que experimentan dicha complicación cada año. Se estima que alrededor de 140,000 mujeres mueren debido a esta causa y que contribuyen un 40% a la morbilidad y un 40% a la mortalidad materna. En Latinoamérica constituye la segunda causa de mortalidad materna con 20,8% en su incidencia.1,2
La HPP resultó ser la primera causa de ingreso en la Unidades de Cuidados Intensivos Polivalentes, la primera indicación de histerectomía obstétrica y la segunda causa de muerte materna del Hospital Provincial Dr. “Gustavo Aldereguía Lima” de la provincia de Cienfuegos en los últimos años. Estas son razones por la cuál ha sido objeto de atención priorizada, dada su repercusión sobre la morbimortalidad materna, la salud reproductiva de la mujer y su calidad de vida.3
Esta entidad se define como la pérdida de sangre mayor de 500 mL en un parto vaginal y mayor a 1000 mL en partos por cesárea. Otros autores la conceptualizan como todo sangramiento que se produce en el posparto, capaz de producir inestabilidad hemodinámica o que amenaza con causarla. Es una complicación obstétrica grave, que implica una situación de riesgo vital para la paciente y cuya causa más frecuente es la atonía uterina.3,4
Clásicamente el algoritmo de manejo de esta complicación comenzaba con tratamiento médico (masaje uterino, reposición volumétrica y uso de oxitócicos como la oxitocina, ergometrina y prostaglaninas), y de ser refractario se procedía a un tratamiento quirúrgico radical como la histerectomía obstétrica. Desde hace algunos años, los protocolos internacionales coinciden en un paso intermedio: taponamiento endouterino con gasas o balón, las suturas compresivas uterinas, devascularización pelviana y la embolización arterial radiológica, que permiten mantener la fertilidad en mujeres con paridad no satisfecha y mejorar la calidad de vida de las mismas.1,2,5,6
Las técnicas endouterinas más representativas corresponden al balón de Bakri, balón de Rusch, sonda de Sengstaken Blackemore, condón hidrostático intrauterino y los catéteres de Foley. Las medidas compresivas endouterinas tienen como objetivo activar los mecanismos hemostáticos naturales, formar un coágulo estable y crear una presión intraluminal que excede la presión arterial sistólica de la paciente para detener el sangrado.1
El modelo endouterino se basa en un mecanismo de actuación por compresión (se rellenan con aproximadamente 500 ml de solución salina fisiológica) una vez haya sido introducido correctamente a través del canal cervical. El más usado en el actual contexto es el balón de Bakri, compuesto 100 % de silicona (sin látex), con una forma dúctil que le permite ajustarse a la anatomía uterina y que posee una sonda con dos vías: una para el inflado del balón y la otra para drenar la cavidad uterina que permite efectividad en la compresión intrauterina y visualizar la hemorragia oculta situada en el fondo uterino.3,7
Una revisión sistemática del tratamiento conservador de la hemorragia posparto concluyó que las medidas compresivas con balón intrauterino debe considerarse un primer paso no traumático cuando no hay reacción favorable a los uterotónicos; y esta no sea consecuencia a ruptura uterina, traumatismo genital, tejido retenido o trastornos de la coagulación.1,8 Estas técnicas quirúrgicas conservadoras se introdujeron en Cuba en el año 2016 y se comenzaron a utilizar en los servicios obstétricos de Cienfuegos a partir de ese mismo año. Este artículo tiene el objetivo de exponer el informe de un caso en el que se aplicaron las medidas compresivas endouterinas mediante el taponamiento con balón de Bakri ante hemorragia obstétrica postparto.
Presentación del caso
Se presenta el caso de una gestante de 37,5 semanas de 20 años de edad, con historia obstétrica de gestación 1 partos 0, abortos 0, que ingresó al servicio de prepartos y parto con diagnóstico de rotura prematura de membranas (RPM) de más de 24 horas de evolución para interrupción del embarazo mediante la inducción con oxitocina. Valoración de riesgo materno fetal: paciente nulípara, talla límite (1,50 cm), uso de oxitocina, feto clinicamente grande, riesgo de conflicto mecánico, riesgo de coriamnionitis, riesgo de asfixia, riesgo de sangramiento y riesgo quirúrgico.
El examen físico reveló como datos positivos: bioparámetros en límites normales, útero grávido con altura uterina de 39 cm, presentación cefálico, dorso derecho, movimientos fetales referidos, tono uterino normal y frecuencia cardíaca fetal de 144 latidos por minuto; al tacto vaginal se constató un puntaje de siete según índice de Bishop, así como la salida de líquido amniótico claro, no fétido ni caliente por el orificio cervical externo.
Durante la inducción del parto, se mantuvo un adecuado bienestar materno fetal y se constatató un evento de polisistolia (6 contracciones/10 min) que fue resuelto con tocolisis. A las seis horas del comienzo de la inducción, inició la fase activa del parto con 4cm de dilatación, sin cambios en las características del líquido amniótico ni del bienestar fetal y con la presentación en primer plano de Hodge. Dos reevaluaciones de las características cervicales con un período de tres horas de diferencia, informaron el progreso adecuado de la dilatación (7cm y 10 cm respectivamente) y del descenso de la presentación en un tercer plano de Hodge, con evolución satisfactoria del mismo según partograma. Se constata una variedad de la presentación no fisiológica (occipito sacra), aparición de líquido amniótico meconial verde fluido de reciente emisión y alteraciones cardiotocofgráficas de la frecuencia cardíaca fetal, por lo que se decide abreviar período expulsivo mediante la utilización del forceps.
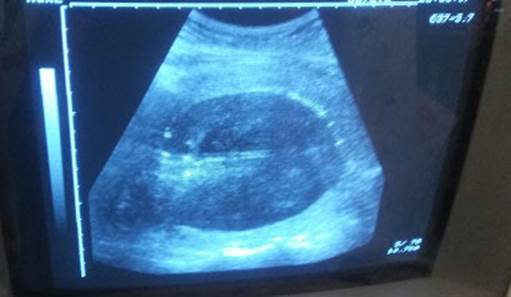
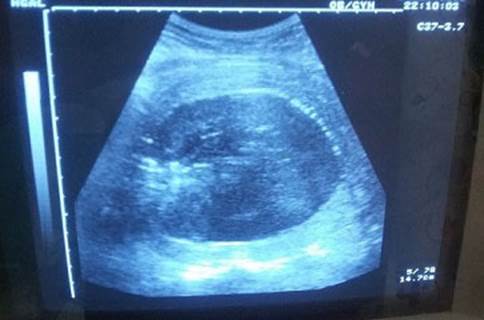
Se extrajo recién nacido femenino con test de Apgar 8/9 y peso de 4025 g. Se realizó alumbramiento activo y se constató hemorragia obstétrica mayor por atonía uterina (pérdida aproximada del 25 % de la volemia), refractaria al tratamiento médico y se decidió realizar manejo conservador del útero, mediante el taponamiento endouterino con balón de Bakri. En el propio salón de partos se realizó reposición volumétrica con cristaloides y protocolos de transfusión masiva (glóbulos, plasma y plaquetas) en correspondencia con el grado de shock diagnosticado (leve). Se comprobó mediante ecografía abdominal la colocación adecuada del balón y se logró contractilidad uterina y hemostasia. (Figuras 1 y 2). Finalizó el procedimiento sin otras complicaciones y luego de alcanzar la estabilidad hemodinámica de la paciente, esta fue trasladada a Unidad de Cuidados Intensivos Polivalentes, para mejor seguimiento de su condición.
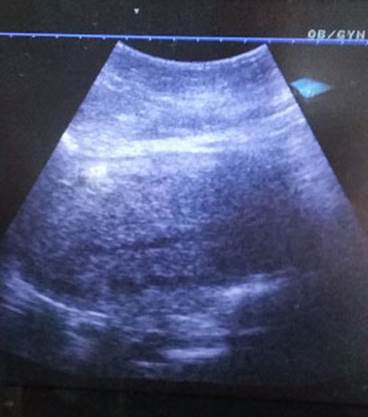
Se retiró balón endouterino 24h posterior al parto y la evolución clínica de la puérpera fue satisfactoria, logrando contracción uterina y comprobación ecográfica de la línea endometrial. (Figura 3). Se indicó profilaxis antimicrobiana de amplio espectro y de la enfermedad trombo embólica. La paciente fue egresada siete días después del parto, con una involución puerperal adecuada y sin otras complicaciones.
Discusión
La HPP se clasifica en temprana o tardía. La primera, también llamada inmediata, supone la pérdida sanguínea originada en el canal de parto, dentro de las primeras 24 horas. Se debe generalmente a alteraciones con el tono uterino (atonía uterina en el 70 % de los casos), traumatismos del canal blando del parto (20 % de los casos), retención de la placenta o parte de esta (9 %) y a trastornos de la coagulación (1 %). La tardía o secundaria, se refiere al sangrado anormal o excesivo que puede ocurrir entre las primeras 24 horas posteriores al parto y el final del puerperio (42 días), correspondiéndose generalmente con endometritis, endomiometritis y retención de restos ovulares.9
En el caso presentado la hemorragia obstétrica se diagnosticó en el posparto inmediato, luego del alumbramiento activo, con una pérdida aproximada del 25 % de la volemia total y con repercusión hemodinámica. La causa de la HPP fue la atonía uterina, también existían otros factores de riesgos anteparto como el uso de oxitocina en la inducción del parto, el agotamiento de la fibra muscular uterina (evento de polisistolia), y finalmente el riesgo incrementado del parto distócico mediante la instrumentación obstétrica (forceps). La edad materna (20 años), la paridad no satisfecha y la cuantía del sangrado, fueron los elementos considerados en la decisión de realizar manejo quirúrgico conservador del útero, al ser insuficiente el tratamiento médico convencional de la atonía uterina.
Desde finales del siglo XX se describen en la literatura médica varias técnicas conservadoras del útero para controlar la hemorragia pos parto y conservar la fertilidad. La literatura especializada reconoce al taponamiento uterino con balón como una alternativa terapéutica útil ante la HPP y reporta tasas de éxito mayores al 90%. Cabrera Santiago asevera que es una técnica fácil de administrar con rápida evaluación de la efectividad, fácil medición de las pérdidas sanguíneas por el volumen y su remoción es rápida, sin otro acto quirúrgico que permite un manejo conservador del útero ante la hemorragia uterina. 3,7
Por su parte Karlsson H y colaboradores publican que este modelo se basa en un mecanismo de actuación por compresión (se rellenan con aprox. 500 ml de solución salina fisiológica) una vez haya sido introducido correctamente a través del canal cervical y que se disponen de un orificio para el drenaje sanguíneo del fondo de la cavidad uterina. El uso del balón endouterino puede suponer por sí solo una medida eficaz en el control de la HPP, evitando recurrir a técnicas quirúrgicas de mayor complejidad.8
Esta técnica debe usarse en correspondencia con el conocimiento y la experiencia del equipo médico que interviene en la solución de la complicación obstétrica, pero tales como: la perforación de la pared uterina, inflado excesivo, demora en realizar procedimientos quirúrgicos, punción del balón e infección, los cuales pueden afectar la morbilidad y mortalidad materna.3
La selección del proceder quirúrgico conservador del útero ante la HPP está en dependencia de la disponibilidad de medios para realizarlas, así como del conocimiento y la experiencia del equipo médico que interviene en la solución de la complicación obstétrica, ya que ofrece muchos beneficios en mujeres que deseen conservar la fertilidad. Por estas razones se decide realizar la compresión endouterina con balón de Bakri, la cual ofrece ventajas en relación al resto de las descritas, ya que además de ser una técnica sencilla, requiere de menor tiempo quirúrgico, menor agresión uterina y permite la estabilización hemodinámica de la paciente en caso de requerir otro tipo de tratamiento (conservador o radical).
En el caso presentado, el manejo conservador del útero mediante el uso del balón de Bakri, demostró su efectividad como medida terapéutica útil ante la HPP causada por atonía uterina. Con la aplicación de estas técnicas se logró la contractilidad de la fibra muscular uterina, estabilidad hemodinámica, disminución de la hemorragia obstétrica y conservación de la fertilidad.