INTRODUCCIÓN
La pancreatitis aguda, como parte del abdomen agudo, es una entidad nosológica grave con una alta morbimortalidad que ha conllevado a múltiples análisis y controversias a nivel mundial. El abdomen agudo constituye una de las urgencias médicas más comunes dentro de las afecciones quirúrgicas, sus causas, así como los órganos involucrados en estos procesos, son muy numerosas y, por lo general, complejizan la evolución clínica, el diagnóstico y la terapéutica que se puede seguir en el paciente.1
Dentro de la cirugía de urgencia, el abdomen agudo reviste una extraordinaria importancia debido a la frecuencia de su presentación, a lo variado de sus entidades nosológicas y a lo abigarrado que a veces se presentan los cuadros, ya sea por la edad de los pacientes o por el tiempo de evolución.1
El concepto de abdomen agudo es introducido inicialmente por el cirujano John B. Deaver (1855-1931) hacia finales del siglo XIX como cualquier afección aguda de la cavidad abdominal que necesita tratamiento urgente, en ocasiones médico, pero en la mayoría de veces quirúrgico y que compromete la vida del paciente. Dicha terminología ha permitido agrupar una serie de entidades nosológicas de gran importancia en la práctica clínica, y más aún, en el ámbito quirúrgico.1
El páncreas es un órgano situado en la parte superior del abdomen, por detrás del estómago y los intestinos, en la porción retroperitoneal de la cavidad abdominal. El conducto del páncreas desemboca en la segunda porción del duodeno junto con el conducto biliar (colédoco), que trae la bilis del hígado y la vesícula. El páncreas participa en la absorción de los alimentos produciendo un líquido que contiene enzimas que los digieren. También controla los niveles de glucosa en la sangre mediante la producción de insulina. La primera descripción del páncreas se atribuye a Herófilos. 1
En la antigüedad las enfermedades inflamatorias del páncreas eran llamadas “cirrosis” término preconizado por Galeno, pero la importancia del páncreas como órgano intraabdominal y la gravedad de sus alteraciones inflamatorias no son reconocidas hasta que se describe su función como parte del aparato digestivo hacia el siglo XIX.2
La pancreatitis aguda es descrita inicialmente en 1889 por Reginald Heber Fitz, notable patólogo de la Universidad de Harvard, en estudios de autopsia, mediante los cuales aporta valiosas observaciones sobre la historia natural y la evolución clínica de la enfermedad. Fitz expuso los signos clásicos, la descripción anatómica y patológica, sugiriendo la intervención quirúrgica temprana como inefectiva y muy peligrosa.2,3,4,5
A comienzos del siglo XX, Sir Berkely Moyniham describió la pancreatitis aguda como “la más temible de todas las calamidades intraabdominales, que ocurren en relación con las vísceras abdominales. Su rápida evolución, agonía ilimitable y elevada mortalidad hacen de ella la más terrible de las catástrofes”. Él estableció la práctica de una intervención quirúrgica inmediata para remover los productos tóxicos que se acumulan en la cavidad peritoneal, modalidad terapéutica que fue adoptada por la mayoría de los centros hospitalarios y que permaneció como el tratamiento estándar durante por lo menos 20 años. 6
La pancreatitis aguda se define como la reacción inflamatoria aguda del páncreas, que asienta sobre una glándula anteriormente sana y provoca su autodigestión, su incidencia oscila entre la cuarta y sexta década de la vida, y su mortalidad entre un 30-50 %. La evolución de la enfermedad depende de la extensión de la necrosis pancreática y extrapancreática, del estado físico del enfermo y del tratamiento intensivo y precoz. Cursa con complicaciones locales y sistémicas que condicionan marcada morbimortalidad, existiendo controversia en puntos importantes del manejo médico y quirúrgico.2,3,4,5
Su presentación clínica es muy variable y en algunos casos tiene una morbimortalidad importante. Requiere de un diagnóstico precoz y un manejo oportuno para evitar complicaciones y muertes. 2
Aproximadamente el 75-80 % de los episodios de pancreatitis aguda son leves y evolucionan favorablemente con la única ayuda de medidas de soporte general. La pancreatitis aguda grave está asociada a una mortalidad que oscila entre 10 y 30 % en centros hospitalarios especializados; además que representa el 20 % de los diagnósticos de pancreatitis. La mortalidad en pacientes intervenidos quirúrgicamente oscila entre el 20 y el 80 %. 7
La incidencia de la pancreatitis aguda parece haberse incrementado notablemente en los últimos años y muestra amplias variaciones de unos países a otros e incluso dentro de una misma nación, según el área considerada.7
La pancreatitis mostró una incidencia considerable en un hospital general, entre 15 y 33 casos por cada 100 000 habitantes. Motiva el 0,1 al 1,5 % de todos los ingresos hospitalarios con un costo de 4 a 6 billones de dólares anuales a nivel mundial. En Inglaterra es de 5,4 por 100 000 personas al año y en Estados Unidos es de 79,8 por cada 100 000 sujetos y como consecuencia surgen 185 000 casos nuevos de pancreatitis aguda aunque otras series estiman una incidencia anual de 300 000 casos.5,7,8
Los estudios hechos en Cuba reflejan cifras entre 0,12 y 1,8 % del total de ingresos en su incidencia. La mayoría de las pancreatitis se producen en edades entre 40 y 75 años, siendo muy infrecuente en el niño. El sexo es variable en función de la causa, donde las de etiología biliar son más frecuentes en el sexo femenino y las alcohólicas en el masculino. 5,8
La pancreatitis aguda constituye la 11na causa de muerte por enfermedades digestivas y la 5ta causa de mortalidad de origen no maligno. La mortalidad oscila desde un 1 % en los casos de pancreatitis leve hasta cifras cercanas a un 10 a 30 % en los casos de cuadros necróticos, hemorrágicos e infestados (pancreatitis grave) con una distribución bimodal ya sea en las primeras dos semanas, cuando el síndrome de disfunción multiorgánica es el resultado de una intensa y progresiva cascada inflamatoria y el período tardío en que la mortalidad a menudo se debe a las complicaciones septicémicas. La mortalidad en pacientes intervenidos quirúrgicamente oscila entre el 20 y el 80 %. 8
La incidencia de la pancreatitis aguda y la mortalidad por esta causa parece haberse incrementado notablemente en los últimos 20 años en los países desarrollados donde las comunidades alcanzan mayor longevidad, se introducen mejores medios diagnósticos y aumenta la población obesa. 8
Puede ser causada por distintas etiologías, la biliar y alcohólica son las más frecuentes siendo la primera de mayor incidencia en América del Sur (Argentina, Chile, Paraguay), algunas áreas de EEUU y países Europeos mientras que la segunda se presenta especialmente en países Escandinavos y también EEUU y Brasil. 8
Es una entidad con un amplio espectro de severidad y complicaciones; sin embargo muchas veces las estadísticas no reflejan lo que ocurre en la realidad ya que pasan inadvertidas para el médico, de allí la necesidad de identificar precozmente a los pacientes con esta afección que pueden beneficiase con el tratamiento lo más temprano posible.7,8,9
En la práctica médica sistemática esta entidad ha demostrado que puede presentar dificultades en el flujo diagnóstico-terapéutico, con retraso en el diagnóstico, así como demora en el tiempo transcurrido entre el diagnóstico y la decisión de la intervención quirúrgica oportuna y/o el tratamiento médico/intensivo. Por tales razones se realizó esta investigación con el objetivo de determinar las características clínico quirúrgicas de pacientes con pancreatitis aguda.
MÉTODOS
Se realizó una investigación de serie de casos, sobre pacientes que fueron ingresados con el diagnóstico de pancreatitis aguda, en el Servicio de Cirugía General del Hospital General Universitario Dr. Gustavo Aldereguía Lima, de Cienfuegos, en el período comprendido del primero de junio de 2018 al treinta y uno de mayo de 2020.
Se incluyeron todos los pacientes que fueron ingresados con el diagnóstico de pancreatitis aguda, incluyendo los que fueron intervenidos quirúrgicamente, como una cirugía mayor (según clasificación de Altemier). La información se obtuvo del expediente clínico y un modelo recolector de datos, donde se analizaron las siguientes variables: edad, sexo, hábitos tóxicos, comorbilidades, manifestaciones clínicas, variables analíticas (amilasa sérica), hallazgos ultrasonográficos, resultados tomográficos según criterios de Balthazar, índice de severidad determinado por tomografía axial computarizada, clasificación según la gravedad, lugar de ingreso, estadía hospitalaria, tipo de tratamiento, evolución y complicaciones.
Los datos que obtenidos se procesaron mediante el programa estadístico SPSS versión 21 y los resultados se presentan en tablas mediante números absolutos y porcentaje.
La investigación fue aprobada por el Consejo científico de la institución.
RESULTADOS
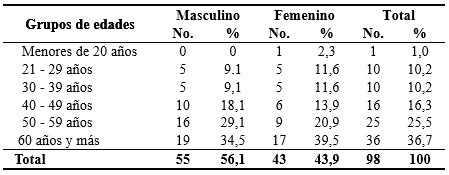
Del total de 98 pacientes predominó el grupo de 60 años y más con 36(36,7%), fundamentalmente del sexo masculino con 19 (34,5%), seguido del de 50 a 59 años (25,5%). Según el sexo hubo un predominio del masculino representado por el 56,1 %. Solo se reportó un caso con menos de 20 años. (Tabla 1).
Tabla 1 Distribución de pacientes ingresados con el diagnóstico de pancreatitis aguda, según grupos de edades y sexo. Años: 2018-2020
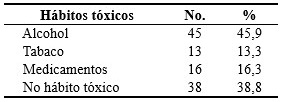
El hábito tóxico más frecuentemente declarado fue el consumo de alcohol, presente en 45 pacientes (45,9%), seguido de los pacientes sin hábito tóxico, con 38 (38,8%). (Tabla 2).
Tabla 2 Hábitos tóxicos presente en los pacientes ingresados con el diagnóstico de pancreatitis aguda en Cirugía General. Años: 2018-2020
En el período de la investigación, 49 pacientes (50,0 %) de los ingresados con el diagnóstico de pancreatitis aguda presentaban comorbilidad no asociada a la enfermedad. La hipertensión arterial fue la no asociada más frecuentemente observada. Entre los enfermos con afección asociada a la entidad se encontraron 34 casos (34,7 %), la litiasis biliar fue el principal factor etiológico, seguido por obesidad e hiperlipidemias. (Tabla 3).
Tabla 3 Comorbilidades presentes en los pacientes ingresados con el diagnóstico de pancreatitis aguda en el Servicio Cirugía General. Años: 2018-2020

El dolor abdominal y los vómitos como variables clínicas estuvieron presentes en la mayoría de los pacientes estudiados con un porcentaje individual de 99,0 %, en 97 pacientes y 81,6 % en otros 80, respectivamente. Los signos evidentes fueron la distensión abdominal en 32 (32,7 %) y el síndrome de respuesta inflamatoria sistémica en 30 pacientes para un (30,6 %). (Tabla 4).
Tabla 4 Síntomas y signos presentes en los pacientes con pancreatitis aguda en el Servicio Cirugía General. Año: 2018-2020

En el período estudiado se realizó, en el momento del ingreso, amilasa sérica a 88 pacientes, en 60 de ellos se encontró triplicado su valor para un 61,2 %. El valor elevado se encontró en 15 (15,3 %) y en solo 10 pacientes no se realizó el estudio por la falta de disponibilidad en el centro. (Tabla 5).
Tabla 5 Variable analítica (amilasa sérica) realizada a los pacientes con diagnóstico de pancreatitis aguda al momento del ingreso en el Servicio de Cirugía General. Años: 2018-2020

A todos los pacientes ingresados con diagnóstico de pancreatitis aguda se le realizó la ecografía abdominal en el momento del ingreso, siendo el hallazgo más relevante la litiasis biliar en 42 enfermos para un 42,9 %, seguido por un aumento del volumen del páncreas en 19 que representa el 19,7 %. En 18 pacientes (18,4 %), no se presentaron alteraciones. (Tabla 6).
Tabla 6 Hallazgos ultrasonográficos obtenidos en los pacientes con el diagnóstico de pancreatitis aguda al momento del ingreso en el Servicio de Cirugía General. Años: 2018-2020

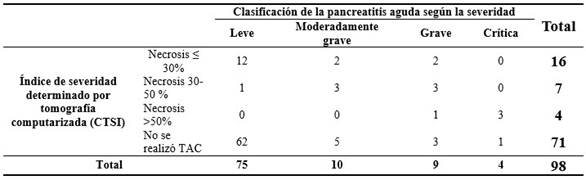
Del total de los pacientes ingresados a solo 27 pacientes (27,6 %) se le realizó tomografía computarizada permitiendo el cálculo del índice de severidad. En 16 pacientes dicho score correspondió a una necrosis equivalente a menos de un 30 %, para un 16,3 %. En 71 pacientes se difirió el estudio en correspondencia con la mayoría de casos leves valorados. (Tabla 7).
Tabla 7 Índice de severidad determinado por tomografía computarizada (CTSI) realizado a los pacientes con el diagnóstico de pancreatitis aguda en el Servicio de Cirugía General. Años: 2018-2020

Según la severidad de los casos, la forma leve prevaleció en 75 pacientes (76,5 %), 19 pacientes presentaron formas moderadamente grave o grave, con un 10,2 % y 9,2 % respectivamente. La forma crítica de la enfermedad fue la minoría con un total de 4 enfermos (4,1%).
El análisis de la relación entre el índice de severidad determinado por TAC con la severidad de la pancreatitis aguda mostró que, de los 71 pacientes a los que se le realizó el score, 62 fueron casos leves y el resto mostró alteraciones graves de la enfermedad que fueron diagnosticadas por laparotomía y/o el fallo orgánico persistente. En los 16 casos donde el estudio reportó una necrosis menor de un 30 %; tuvo relación en 12 pacientes, para una eficacia de un 75 %. Solamente en 1 enfermo de los 7, donde la necrosis se extendió entre un 30-50 %, no se demostró relación y en los 4 casos más graves el estudio reportó una eficacia de un 100 %. La eficacia del score en todos los casos fue de 81,4 %. (Tabla 8).
Tabla 8 Relación entre el índice de severidad determinado por tomografía computarizada (CTSI) y la severidad de la pancreatitis aguda en los pacientes ingresados en el Servicio de Cirugía General. Años: 2018-2020
El tipo de tratamiento que predominó en la muestra fue el médico con 58 casos (59,3 %) y el quirúrgico con 32 pacientes (32,6 %). Sólo 8 enfermos (8,2 %) recibieron tratamiento intensivo no quirúrgico.
El procedimiento quirúrgico más empleado en los 32 casos fue la colecistectomía convencional, representada por 11 pacientes (34,4 %), seguido por la necrosectomía pancreática y toilette en 8 para un 25,0 %. El régimen de relaparotomía programada + necrosectomía pancreática + yeyunostomía + toilette se realizó en los 5 individuos con diagnóstico de severidad grave y crítico (15,6 %). El resto de los tratamientos representó el 28,1 %. (Tabla 9).
Tabla 9 Tipo de tratamiento quirúrgico empleado en los pacientes ingresados con el diagnóstico de pancreatitis aguda en el Servicio de Cirugía General. Años: 2018-2020

Según la evolución de los pacientes, 73 evolucionaron de forma satisfactoria (74,5 %); 14 evolucionaron de forma no satisfactoria (14, 3 %) y 11 fallecieron (11,2%).
De la totalidad de los pacientes estudiados 33 presentaron alguna complicación, predominando el shock en casi la mitad (45,5 %). La deshidratación y el derrame pleural aportaron la misma cantidad de pacientes para un 54,6 % de las complicaciones. (Tabla 10).
Tabla 10 Complicaciones presentes en los pacientes con pancreatitis aguda en el servicio de Cirugía General. Años: 2018-2020

La mayoría de los pacientes fueron ingresados en sala de cirugía general, con un total de 66 (63,3%), y el resto (32,7 %) recibieron atención en una unidad de cuidados intensivos, 14 (14, 3 %) en UCI polivalente y 18 (18, 4 %) en UCI quirúrgica.
La estadía hospitalaria de menos de 7 días sobrepasó la mitad de los casos estudiados (65) que representó el 66,3 %, seguido de un período entre 7 y 14 días (26,6 %) y solo una minoría representada por 7 pacientes superó los 14 días (7,1 %). Tabla15.
DISCUSIÓN
En el período de estudio comprendido del primero de junio de 2018 al treinta y uno de mayo de 2020, se trataron 98 pacientes con el diagnóstico de pancreatitis aguda. La incidencia mayor en el sexo masculino se corresponde con un estudio realizado en el centro hospitalario donde se realiza la presente investigación 10) y otro realizado en el Hospital General Universitario Manuel Ascunce Domenech, 11 y difiere de algunos reportes en estudios internacionales.12,13,14
Con relación al grupo etáreo predominó el de 60 años y más, seguido por el de 50 a 59 años, concordando con los resultados expuestos por Marín R, y col. 10 Esta distribución coincide además con la literatura revisada en diferentes artículos internacionales, donde la mayor incidencia ocurre en los adultos a partir de 50 años.13,15,16
La morbilidad por pancreatitis aguda recae con mayor frecuencia en las edades comprendidas entre 50 y 75 años, la incidencia aumenta a medida que aumenta la edad. El sexo varía en función de la causa que la determina y la proporción de hombres y mujeres afectados es de aproximadamente 1:0,6 respectivamente. 17,18
El hábito tóxico que predominó en la investigación fue el consumo de alcohol. El consumo de bebidas con un alto contenido de etanol representa aproximadamente un tercio de las causas de pancreatitis aguda. Se plantea que el mismo actúa como tóxico celular aumentando la actividad proteolítica y predispone el daño tisular. 18) Olivos y col. 19 citan al alcohol como un factor de riesgo, con una predisposición de 2.977 veces mayor con respecto a los que no consumen esta droga. Resultados similares encontraron Alfonso, et al., 20) donde el 38,10 % de los pacientes con pancreatitis aguda tuvieron la ingesta de alcohol como principal hábito toxico.
Entre las comorbilidades de los pacientes estudiados, el 50,0 % presentó afecciones no asociadas a la pancreatitis aguda y la hipertensión arterial fue la entidad más frecuente. Entre los enfermos con enfermedad asociada a la entidad se encontraron 34 casos (34,7 %) siendo la litiasis biliar el principal factor etiológico, seguido por obesidad e hiperlipidemias. Tales hallazgos coinciden con investigación realizada en el país21 y en Colombia.13,16
En lo referente a las variables clínicas el dolor abdominal y los vómitos estuvieron presentes en la mayoría de los pacientes estudiados. Álvarez T, 22 y Monserrate J.23) en sus estudios demostraron que el dolor abdominal está presente en la pancreatitis aguda de manera universal y los vómitos en más del 80 %. Dichos porcentajes no se corresponden con estudio realizado por Olivos C. y col. 19) donde la fiebre, nauseas, vómitos y disnea resultaron los síntomas predominantes.
La distensión abdominal y el síndrome de respuesta inflamatoria sistémica, predominantes en el estudio como signos de la enfermedad, concuerdan con diferentes autores,11,21 estos lo establecen además como predictor de signos de alarma y severidad en la pancreatitis aguda al ingreso y en las primeras 48 horas.11,21,24
Al identificar la amilasa sérica como variable analítica al momento del ingreso, se demostró que fue realizada en casi la totalidad de los pacientes estudiados, en 60 de ellos se triplicó su valor, representando un indicador analítico patológico en el diagnóstico inicial de pancreatitis aguda para el centro donde se realiza la investigación. En estudio realizado en el Hospital Regional Honorio Delgado Espinoza de Arequipa, Perú, en el año 2015 se encontró que la amilasa se realizó en todos los pacientes y en el 85 % de ellos estuvo elevada tres veces por encima de su valor normal. 22) Uno de los resultados más relevantes en los exámenes complementarios realizados es la amilasa sérica aumentada, la cual guarda una estrecha relación con la investigación de Arroyo S y col. 25 y García N, 26
Los hallazgos por métodos de imágenes (ultrasonido abdominal) al ingreso, por su accesibilidad y mayor sensibilidad en el área biliar, son un predictor diagnóstico y etiológico de la pancreatitis aguda. 27) Martínez R, 13) informa que, como parte del protocolo inicial para el estudio de la enfermedad, se le realizó al 100 % de los enfermos la ecografía abdominal, mientras que Álvarez T,22 no lo hace al solo 5,6 % de los pacientes. De manera global 98 de los enfermos evaluados en la investigación fueron sometidos a examen ultrasonográfico lo que representa el 100 % de la muestra.
El resultado ultrasonográfico más relevante en la presente investigación fue la litiasis biliar, seguido por un aumento del volumen del páncreas. En la literatura revisada pudimos encontrar un comportamiento porcentualmente similar. 13,22
Al analizar el hallazgo ecográfico más evidente podemos afirmar que la etiología biliar fue la causa más frecuente en la investigación, aportado por el ultrasonido abdominal en el momento del ingreso, lo que determinó casos nuevos donde la litiasis biliar era asintomática.
La tomografía computarizada (TAC) con contraste intravenoso y vía oral ha demostrado ser de gran utilidad para el diagnóstico, reconocer complicaciones y evaluar el grado de inflamación y necrosis del páncreas, estableciendo un pronóstico de severidad de la enfermedad con el índice CTSI. 28 A solo 27 de los pacientes ingresados se le realizó tomografía computarizada permitiendo el cálculo del índice de severidad para un 27,6 %, en relación con la forma de presentación del cuadro clínico de los pacientes en el momento del ingreso, con la dificultad del diagnóstico en algunos casos y la disponibilidad del tomógrafo y los medios auxiliares para la realización del examen. Comparado con el estudio de Marín R, y col. 10 la TAC fue realizada a la totalidad de los pacientes y permitió determinar el score en el 100 % de los casos. Puerto H y col. 16 en su estudio en Colombia realizaron el CTSI a solo el 38,5 %. El 59,3 % de los pacientes evaluados por TAC presentó un score con una necrosis menor al 30 % del órgano y el resto tuvo relación con formas graves de la enfermedad coincidiendo con el estudio de Chawla S, y col. 28)
Al categorizar la severidad de la pancreatitis aguda se hace determinante la disfunción orgánica, sin embargo la presencia de complicaciones locales es un factor predictor de severidad y es directamente proporcional a la persistencia del fallo orgánico y la mortalidad. Definirla y estratificarla es importante para identificar pacientes potencialmente graves que requieren tratamiento agresivo, identificar pacientes que ameriten referirse para atención especializada y estratificar dichos pacientes en subgrupos ante la presencia de fallo orgánico persistente y complicaciones locales o sistémicas.(12,16, 29)
Al clasificar los pacientes ingresados según la severidad de la pancreatitis aguda se halló que más de las tres cuartas partes de los casos mostraron un comportamiento leve de la enfermedad, siendo menos frecuentes las formas moderadas, graves y críticas. La nueva clasificación de Petrov y Windsor se basa en los factores locales y sistémicos de gravedad de la enfermedad pancreática, en lugar de la descripción de los eventos que están asociados con la causa de la gravedad. En nuestra experiencia, basados en la clasificación citada, se encontró un comportamiento similar al de Porto V y col. (30
Al relacionar el índice de severidad por TAC y la clasificación de la pancreatitis aguda según la severidad se demostró que de los 71 pacientes donde no se le realizó el score 62 fueron casos leves y el resto mostró alteraciones graves de la enfermedad que fueron diagnosticadas por laparotomía y/o el fallo orgánico transitorio o persistente. En los 16 casos donde el estudio reportó una necrosis menor de un 30 %, tuvo relación en 12 pacientes, para una eficacia de un 75 %. Solamente en 1 enfermo de los 7, donde la necrosis se extendió entre un 30-50 %, no se demostró relación y en los 4 casos más graves, el estudio reportó una eficacia de un 100 %. La eficacia del score en todos los casos fue de 81,4 %). De modo general la necrosis menor del 30 % predominó al obtenerse en 16 pacientes de los 27 a los que se le realizó el estudio.
Hay una correlación estadísticamente significativa con el incremento continuo de la incidencia de morbilidad y mortalidad en pacientes clasificados de acuerdo a la severidad. Se ha comprobado que los pacientes con índice de severidad de 0 a 1 no muestran morbilidad ni mortalidad lo que representan formas en su mayoría leves de la enfermedad, mientras que los pacientes con índice de severidad de 2 tienen morbilidad de 4 % sin mortalidad. En contraste, un índice de severidad de 7 a 10 tiene una mortalidad de 17 % y una tasa de complicaciones de 92 %. 28
La deficiencia de la precisión de la tomografía computarizada para evaluar la existencia y extensión del daño al parénquima pancreático, que ocurrió en 5 pacientes de esta investigación, depende de muchos factores, pero principalmente de la calidad del estudio. La administración intravenosa de material de contraste es esencial, particularmente en pacientes con pancreatitis aguda severa, porque permite la visualización del páncreas y la diferenciación de la glándula de colecciones líquidas, heterogéneas y adyacentes y el tejido inflamatorio peripancreático. 28,29
El incremento de las complicaciones locales observado en las formas clínicas severas de la enfermedad se comprobó estadísticamente y se corresponde con las descripciones realizadas en la literatura. 10,28,29
Los porcentajes de tratamiento definitivo hallados en nuestra investigación mostraron que el tratamiento médico prevaleció en más de la mitad de los casos, seguido por el quirúrgico y solamente se limitó al intensivo una minoría. Estos resultados se relacionan con la forma de severidad que predominó en el estudio y confirman los hallazgos obtenidos en la literatura revisada. 10,11,26,31
El tratamiento médico de soporte es la base fundamental de la pancreatitis aguda como se evidenció en los resultados, el objetivo consiste en limitar la secreción exocrina del páncreas, mantener un estado hídrico óptimo y detectar las complicaciones que puedan aparecer ya sea en una sala abierta o en una Unidad de Cuidados Intensivos (UCI). 10,11,31
La tendencia quirúrgica que desde hace varios años predominaba en relación con la pancreatitis aguda ha ido variando y las indicaciones se han reducido a tal punto que va quedando solamente para la segunda fase de la enfermedad, en la que aparecen las complicaciones sépticas. Teniendo en cuenta lo anteriormente planteado se debe valorar muy bien el momento de la intervención y que la cirugía se reserve para las complicaciones como la colecistopancreatitis, pancreatitis hemorrágica, el fallo multiorgánico con necrosis que no responde al tratamiento conservador, síndrome compartimental, necrosis infectada, absceso pancreático, perforación intestinal y además en caso de duda diagnóstica. 11,29,31
El procedimiento quirúrgico más empleado fue la colecistectomía convencional, respaldado por la mayoría de casos con diagnóstico de litiasis biliar, seguido por la necrosectomía pancreática y toilette. Comparado con el estudio de Ibarra P, y col. 32) existió un porcentaje similar en caso de necrosis pancreática.32 El régimen de relaparotomía programada + necrosectomía pancreática + yeyunostomía + toilette se realizó en los 5 individuos con diagnóstico de severidad grave y crítico, donde existió una elevada cantidad de complicaciones y una mortalidad de un 100 %. Dicho resultado coincide con los obtenidos por Porto y col. 30)
Los protocolos actuales de manejo de los pacientes con sospecha de necrosis pancreática infestada sugieren la aspiración con aguja fina guiada por TAC para la confirmación y antibiograma, y debido a la alta morbilidad y mortalidad del desbridamiento abierto, cada vez más se utilizan las técnicas endoscópicas y laparoscópicas. 10 Desafortunadamente, en nuestro medio no contamos con un servicio de imagenología intervencionista que nos permita cumplir con estas recomendaciones.
La evolución satisfactoria de los pacientes ingresados con pancreatitis aguda en el período 2018-2020 prevaleció, relacionado en su totalidad con la forma leve de la enfermedad. En el estudio la evolución no satisfactoria estuvo representada por los pacientes con una larga estadía y/o con dos o más complicaciones. La mortalidad se asoció a formas graves y críticas de la enfermedad. Evaluando la información recolectada encontramos que la mortalidad asociada a la severidad de la patología presenta un comportamiento similar al descrito en la literatura consultada. 10
Si bien, durante muchos años, la mortalidad era atribuida a la infección, en la actualidad, se considera que la disfunción orgánica es el principal determinante de la mortalidad.10,33 A nivel mundial el porcentaje oscila entre el 1-7 % del total de los casos, cuando existe necrosis pancreática se eleva hasta un 20 % y cuando se desarrolla la disfunción orgánica persistente alcanza entre un 30-50 %. 10,33,34,35
De la totalidad de los pacientes estudiados, 33 presentaron alguna complicación, predominando el shock en casi la mitad de los casos. Este resultado se relacionó con las formas más severas de la enfermedad y el fallo orgánico persistente. Vera E y col. 31) difieren de nuestros resultados en porcentaje total de complicaciones, sin embargo, al evaluar la información recolectada pudimos comprobar que la frecuencia de las complicaciones presentó un comportamiento similar con la literatura consultada. 15,22,26,36
El algoritmo de estudio inicial y tratamiento del paciente con pancreatitis aguda depende fundamentalmente de la severidad de la enfermedad y determina la ubicación del paciente en sala abierta de cirugía general, unidad de cuidados intensivos quirúrgicos o polivalente. 31 La mayor cantidad de pacientes con pancreatitis aguda ingresados en el período de estudio fueron derivados a sala de cirugía general con una forma leve de la enfermedad y una evolución satisfactoria. Los pacientes que requirieron ingreso en unidad de cuidados intensivos quirúrgicos superaron a los que ingresaron en unidad de cuidados intensivos polivalente, lo que se justifica porque no estuvieron en régimen de relaparotomía programada y no mostraron formas críticas de la enfermedad.
La estadía hospitalaria guarda una relación directamente proporcional con la severidad de la pancreatitis aguda, en la muestra estudiada hallamos que la estadía hospitalaria de menos de 7 días sobrepasó la mitad de los casos, seguido de un período entre 7 y 14 días y solo una minoría superó los 14 días, como consecuencia de complicaciones asociadas y bajo régimen de relaparotomía programada.
Los pacientes con pancreatitis aguda deben recibir un seguimiento clínico y analítico protocolizado y periódico, durante las primeras 72 horas, para detectar precozmente el fallo orgánico e iniciar su tratamiento enérgico lo antes posible.














