Introducción
Las arritmias cardíacas son una de las complicaciones más frecuentes en el período postoperatorio inmediato de cirugía cardíaca con circulación extracorpórea, esto ocurre entre el 35% y el 50% de los pacientes sometidos a esta intervención terapéutica. Entre los factores causales, se encuentran alteraciones electrolíticas, agresión quirúrgica directa en el tejido cardíaco y alteraciones secundarias al daño celular isquémico que se produce en el miocardio durante la circulación extracorpórea (Camarero, 2005).
Asimismo, el elevado índice de complicaciones asociadas a la cirugía cardíaca ocasiona en términos de morbilidad, invalidez y consumo de recursos; representando un problema de enormes proporciones a nivel de la sociedad, con ello trae el aumento de estancia hospitalaria y los costos de un proceso de atención que a priori ya son muy elevados (Caballero Galvez, García Camacho & Siannes Blanco, 2011).
Esta situación ha condicionado que la morbimortalidad de la fase postoperatoria de los pacientes de cirugía cardíaca haya evolucionado positivamente en los últimos años. Esta suma de mejoras ha animado a intervenir pacientes con mayor comorbilidad y por tanto más susceptibles de presentar complicaciones. No obstante, a ello, la cirugía cardíaca, constituye un procedimiento de alta complejidad, determinado en gran medida por la magnitud de la cirugía requerida, así como por las particularidades que la caracterizan; ejemplo de ello es el empleo de la circulación extracorpórea (CEC), conjuntamente con la hipotermia y la hemodilución, además del uso de hemoderivados, y por último, la pluripatología habitual del paciente (Caballero Galvez, et al., 2011).
Por otro lado, la insuficiencia renal aguda (IRA) es una complicación frecuente después de la cirugía cardíaca y se asocia con un mal pronóstico. La ventilación mecánica es un factor de riesgo importante para desarrollar IRA en pacientes críticos. La ventilación con altos volúmenes de marea se ha asociado con disfunción orgánica postoperatoria en pacientes con cirugía cardíaca.
En los últimos 30 años la cirugía cardíaca se ha caracterizado por mantener un desarrollo notable, el cual se ve manifestado en la permanente actualización de la técnica quirúrgica, en especial las relacionadas con la revascularización coronaria sin circulación extracorpórea, el diseño y construcción de prótesis valvulares muy avanzadas, la aplicación de eficientes técnicas de circulación extracorpórea, los avances en la protección del miocardio ante la isquemia provocada durante la circulación extracorpórea, así como, el uso de técnicas futuristas en la exploración y diagnóstico de las patologías cardíacas.
Por lo tanto el estudio de los pacientes en la etapa del posoperatorio inmediato de cirugía cardíaca, permite obtener información objetiva en cuanto a la naturaleza de los cambios fisiológicos así como, la identificación de los riesgos reales y potenciales que puedan comprometer la evolución satisfactoria del mismo y por consiguiente, la implementación de estrategias efectivas de intervención y la posterior evaluación de los resultados, proporcionando de esa manera, las herramientas necesarias para elevar la calidad en la atención de enfermería hacia los pacientes desde una perspectiva holística.
Otras investigaciones estiman que la cardiopatía coronaria será la primera causa de muerte en el mundo para el año 2020. Este fenómeno se atribuye a los cambios que se han producido en los países en vías de desarrollo: el control de las enfermedades infecciosas, el aumento de las expectativas de vida y por el cambio de estilo de vida, a un modelo "occidental", con menos actividad física y mayor consumo de calorías y grasas animales (Lanas, et al., 2003). Por su parte las enfermedades cardiovasculares tienen mayor impacto epidemiológico respecto a otras enfermedades crónicas no trasmisibles, ya que son las responsables del 30 % de las defunciones a nivel mundial, diversas series consultadas, muestran que la enfermedad valvular y la enfermedad coronaria seguida de las patologías combinadas, son los diagnósticos más frecuentes en pacientes con indicación de cirugía cardíaca.
Es así que, en los procedimientos alternativos, como la cirugía sin bomba, pueden ayudar a evitar complicaciones asociadas con la bypass cardiopulmonar (BCP), pero debido a limitaciones específicas no reemplazarán la cirugía de derivación convencional. La realidad descrita, unido al hecho de la existencia de un Cardiocentro en la provincia de Manabí, con un servicio de cirugía cardiovascular iniciada en el año 2014, con una notable actividad quirúrgica en este rubro, y con una clara tendencia al aumento en los últimos años, constituyeron la motivación para realizar un estudio prospectivo en el ámbito de la Clínica Cardiocentro de Manta. Con el objetivo de describir las complicaciones postoperatorias inmediatas, tras la cirugía cardiaca programada en una población no seleccionada por su riesgo, así como identificar las variables asociadas a una mayor mortalidad. Asimismo, es importante señalar que a nivel nacional se percibe la escasez de estudios que permitan establecer comparaciones entre los resultados de la actividad quirúrgica de las diferentes instituciones dedicadas a la cirugía cardíaca.
Materiales y métodos
Se realizó una fase introductoria donde se explicó el objetivo general de la investigación, se aclaró que la misma tiene fines académicos y de carácter confidencial y anónimo, bajo la autorización de consentimiento informado respetando el principio de autonomía. Se realizó un estudio descriptivo, prospectivo, de corte transversal y cuantitativo, en el que se caracterizó la evolución del paciente intervenido de cirugía cardíaca en la etapa posoperatoria inmediata. Se realizó en unidad de salud de tercer nivel. El diseño muestral estuvo constituida por 76 pacientes intervenidos de cirugía cardíaca en el período comprendido entre Abril y Junio del 2018. Los criterios de inclusión fueron: adultos ingresados en la unidad de cuidados intensivos con diagnósticos con problemas cardiovasculares con capacidad para interactuar. Se excluyeron los pacientes bajo los efectos de la sedación y aquellos que negaron su consentimiento para participar en el estudio. Se realizó un muestreo aleatorio de tipo probabilístico obteniéndose una muestra de 71 pacientes. El análisis e interpretación de resultados con el programa estadístico SSPS23.
Resultados y discusión
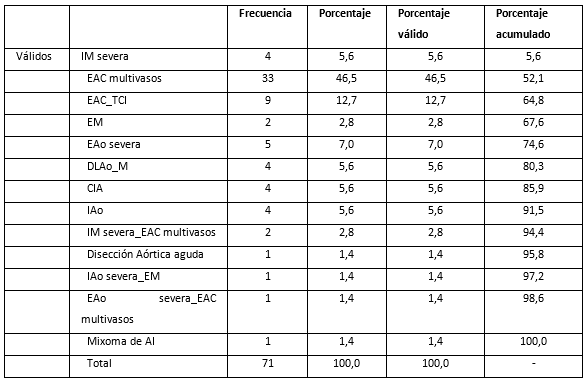
En la distribución de diagnósticos preoperatorio, se aprecia que el 46.5 % de los pacientes intervenidos de cirugía cardíaca presentaron enfermedad multivasos de las arterias coronarias, enfermedades valvulares, como la estenosis aórtica severa (7%), la insuficiencia aórtica, la doble lesión aórtica y la insuficiencia mitral representadas por el (5,6%) respectivamente. Similar cifra se presenta en el caso de la comunicación interauricular (CIA) (Tabla 1).
Las patologías combinadas, que corresponden a la coexistencia de las valvulopatías aórtica y mitral, con las enfermedades de las arterias coronarias, presentaron un menor porcentaje de frecuencia representado por el 1,4% y el 2,8%. Seguido de los mixomas de la aurícula izquierda (AI) y la disección aórtica aguda, cada una de ellas con el 1,4 %. Dentro de la población estudiada, encontramos que las válvulas aórtica y mitral fueron las más afectadas dentro del grupo de las enfermedades valvulares (Tabla 2
Se evidencia Cirugías de revascularización miocárdicas (RVM) con un 49.3%, seguidas de las sustituciones valvulares y por último las cirugías reparadoras con un 5.6% respectivamente, un estudio realizado por la Sociedad Española de Cirugía Torácica-Cardiovascular en el año 2015 donde se muestra la actividad quirúrgica de 62 centros; las cifras indicaron que la cirugía valvular, ya sea aislada o combinada con revascularización coronaria, representó el 51,22 % de los casos registrados.
También se observó una tendencia al incremento progresivo de la cirugía valvular, la cirugía coronaria y los procedimientos misceláneos, y se mantuvieron las cifras en la cirugía de la aorta y de las cardiopatías congénitas (CC). Esta situación se debe a que en Europa existe una elevada prevalencia de las enfermedades cardiovasculares especialmente la cardiopatía isquémica y las valvulopatías, las cuales requieren de indicación quirúrgica cuando se encuentran en una etapa avanzada o se necesita una cirugía de remplazo valvular o una combinación de ambos tipos de cirugía.
En el ámbito regional podemos destacar el estudio realizado en el Hospital “Carlos Andrade Marín” en la ciudad de Quito, Ecuador (2015); que recoge la estadística relacionada con la cirugía cardíaca: en la que la cirugía valvular alcanzo el 45 %: (aórtica; 50%); (mitral, 46.9%); respecto a la cirugía de RVM con un 14 %, (5 pacientes con enfermedad de tronco izquierdo y 16 con enfermedad trivascular) (Tabla 3).
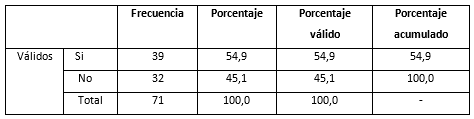
Se muestra el porcentaje de intervenciones quirúrgicas que requirieron circulación extracorpórea (CEC). Del total de las cirugías cardíacas realizadas, que fueron 71 (100%); el 54.9 % de las intervenciones quirúrgicas, se realizaron con CEC. Lo que indica que más de la mitad de los pacientes intervenidos de cirugía cardíaca fueron expuestos a esta técnica.
Estos resultados coinciden con la literatura cientifica consultada. Un estudio realizado en el Hospital Universitario Germans Trias I Pujol de Badalona en el año 2002, en el que se analizaron los datos de 302 pacientes intervenidos de cirugía cardíaca, demostró que se utilizó la técnica de circulación extracorpórea (CEC) en el 85 % de los casos.
La cirugía con CEC, es la técnica más utilizada en la práctica clínica actual, y los avances tecnológicos y quirúrgicos han permitido excelentes resultados. Por otra parte, la cirugía de revascularización miocárdica (RVM) sin CEC ha ganado aceptación en la medida que muestra una disminución en las tasas de morbilidad y mortalidad, generando de esta forma una reducción de los costos en la atención al paciente.
Contrariamente, otros autores afirman que la cirugía de RVM sin CEC, implica riesgos de inestabilidad hemodinámica intraoperatoria y de revascularización incompleta, que aumentan la morbilidad y mortalidad a largo plazo. En tanto podemos concluir que la aparente superioridad de la técnica quirúrgica de RVM sin CEC en comparación a la cirugía de RVM con CEC, carece de demostración en contextos clínicos particulares (Tabla 4).
Tabla 4 Complicaciones intraoperatorias.
| Categorías | # | % | |
|---|---|---|---|
| INESTABILIDAD HEMODINÁMICA | Si | 23 | 32,4% |
| No | 48 | 67,6% | |
| BAV COMPLETO | Si | 16 | 22,5% |
| No | 55 | 77,5% | |
| TV | Si | 2 | 2,8% |
| No | 69 | 97,2% | |
| FV | Si | 15 | 21,4% |
| No | 55 | 78,6% | |
| ASISTOLIA | Si | 2 | 2,8% |
| No | 69 | 97,2% | |
| BRIHH | Si | 3 | 4,2% |
| No | 68 | 95,8% | |
| TSV | Si | 3 | 4,3% |
| No | 67 | 95,7% | |
| HTA | Si | 3 | 4,2% |
| No | 68 | 95,8% | |
| HIPOXEMIA | Si | 3 | 4,3% |
| No | 67 | 95,7% | |
| VASOPLEJIA | Si | 2 | 2,8% |
| No | 69 | 97,2% | |
| SHOCK HEMORRÁGICO | Si | 2 | 2,9% |
| No | 68 | 97,1% | |
| SHOCK CARDIOGÉNICO | Si | 5 | 7,0% |
| No | 66 | 93,0% | |
| SANGRADO | Si | 3 | 4,2% |
| No | 68 | 95,8% | |
| PCR | Si | 1 | 1,4% |
| No | 70 | 98,6% | |
| COAGULOPATÍA | Si | 1 | 1,4% |
| No | 70 | 98,6% | |
| MUERTE | Si | 3 | 4,2% |
| No | 68 | 95,8% | |
| FA | Si | 4 | 5,6% |
| No | 67 | 94,4% | |
| SIN COMPLICACIONES | Si | 28 | 39,4% |
| No | 43 | 60,6% |
En el presente estudio se aprecia que del total de la muestra (71 pacientes) 43, presentaron complicaciones durante el acto quirúrgico para un 60.6%. La inestabilidad hemodinámica fue la complicación más frecuente, con un 32.4 %, seguida de las arritmias, dentro de este grupo, se destacaron los trastornos de la conducción, en este caso los bloqueos auriculo ventriculares completos, con un 22.5 % y los episodios de fibrilación ventricular con un 21.1 % respectivamente.
El shock cardiogénico (7%), la HTA y el sangrado, ambas con el 4.2%, se presentaron con menor frecuencia. Por tanto, los resultados del estudio son similares con los reportados por otras investigaciones a nivel regional e internacional. Morlans, et al. (2011), revisaron los datos de 212 pacientes intervenidos de cirugía cardíaca por un período de 5 años.
Los reportes indicaron que las complicaciones más frecuentes durante el período transoperatorio fueron: los estados de hipotensión (15.6%), la hipertensión arterial (16.5%), las arritmias (9.4%) y los trastornos de la conducción representado por el 6% (Morlans, et al., 2011), es habitual que la función miocárdica se deteriore durante las horas siguientes a la cirugía, volviendo a su estado previo en unas 24 horas, esto se produce por el daño de isquemia-reperfusión y a la utilización de soluciones cardiopléjicas.
La prevalencia de las arritmias perioperatorias varía de acuerdo con la literatura, con el tipo de procedimiento quirúrgico y con el paciente. En un estudio multicéntrico realizado con 17.201 pacientes sometidos a la anestesia general, fueron encontrados 70,2% de arritmias (taquicardia, bradicardia u otras arritmias), pero apenas un 1,6% exigió tratamiento y la ocurrencia de arritmias durante el período intraoperatorio se debe a las variaciones séricas en los niveles de potasio, las cuales pueden ser secundarias a la asociación de medicamentos hipotensores con diuréticos potentes, o por la hipocapnia producida durante la ventilación artificial la cual hará decaer los niveles séricos de potasio.
El shock cardiogénico (SC) se presenta en 5% a 10% de los pacientes con infarto agudo de miocardio. El antecedente de un infarto previo favorece la aparición de SC, como se pudo observar en el estudio Gusto I, 25% de los pacientes que sufrieron SC tenían IAM previo. El SC en el IAM generalmente ocurre por una falla ventricular izquierda. En el SHOCK Trial Registry se reportó en 78,5 % de los casos.
La insuficiencia mitral fue causa en el 6,9%, la ruptura del septum interventricular en 3,9%, ruptura de la pared libre en 1,4%, e infarto de ventrículo derecho en forma aislada como causa de SC en 2.8% de los casos. En cuanto a anestesia general, la administración de los inductores en pacientes hipertensos produce una disminución importante de la presión arterial, pero al momento de la laringoscopia e intubación presentan elevaciones bruscas de presión.
Durante el intraoperatorio la estimulación simpática inducida por el dolor puede producir vasoconstricción y elevación de la presión arterial nuevamente. En los pacientes con un control inadecuado presentan elevaciones bruscas y caídas importantes durante el evento quirúrgico (Vargas-Trujillo, 2015).
La utilización de la bomba de circulación extracorpórea (BCEC), conjuntamente con la hipotermia trae consigo la reducción de las plaquetas al 50%, se produce además una disminución significativa de los factores de la coagulación II, V, VII, IX, X y XIII, en parte debido a la hemodilución. El avance del proceso de fibrinólisis realzado por el activador tisular del plasminógeno, como consecuencia de la activación por el daño endotelial comprometen la hemostasis sobre todo con la prolongación del tiempo de BCEC y por último los efectos deletéreos de la heparina manifestado por el fenómeno de rebote contribuyen al sangrado en la etapa intraoperatoria (Tabla 5).
Tabla 5 Complicaciones posoperatorias.
| # | % | ||
| IH POSOPERATORIA | Si | 16 | 22,5% |
| No | 55 | 77,5% | |
| TAPONAMIENTO CARDÍACO | Si | 1 | 1,4% |
| No | 70 | 98,6% | |
| BRIHH POSOPERATORIA | Si | 1 | 1,4% |
| No | 70 | 98,6% | |
| PCR POSOPERATORIA | Si | 3 | 4,2% |
| No | 68 | 95,8% | |
| SANGRADO POSOPERATORIO | Si | 7 | 9,9% |
| No | 64 | 90,1% | |
| VASOPLEJIA POSOPERATORIA | Si | 1 | 1,4% |
| No | 70 | 98,6% | |
| SHOCK CARDIOGÉNICO POSOPERATORIO | Si | 2 | 2,8% |
| No | 69 | 97,2% | |
| ANEMIA SEVERA | Si | 1 | 1,4% |
| No | 70 | 98,6% | |
| SIN COMPLICACIONES POSOPERATORIAS | Si | 40 | 56,3% |
| IH POSOPERATORIA | No | 31 | 43,7% |
Los resultados obtenidos en la presente investigación evidencian algunas diferencias en relación a los datos de un estudio similar realizado en Quito, Ecuador en el año 2010; en el que se estudiaron 147 pacientes. Las complicaciones reportadas fueron: la sepsis asociada a la ventilación mecánica (32%), síndrome de bajo gasto cardíaco (30%), el infarto de miocardio perioperatorio (8%), la hipertensión arterial (6%) además del sangrado posquirúrgico, el delirium, la insuficiencia renal, la insuficiencia hepática representando el 4.3% cada uno de ellos.
La incidencia del síndrome de bajo gasto cardíaco (SBGC), varía entre el 3 y el 45% en los diferentes estudios y se asocia a un aumento de la morbimortalidad, con una prolongación de la estancia en UCI y un aumento en el consumo de recursos. En nuestro estudio nos referimos al SBGC con el término de inestabilidad hemodinámica, en el que fueron considerados los pacientes que por su sintomatología, requirieron apoyo con inotrópicos de forma transitoria o balón de contrapulsación.
En la literatura encontramos múltiples factores pre e intraoperatorios relacionados con el SBGC. Pérez Vela, et al. (2018), citando al estudio realizado por Rao et al., con posoperados de revascularización miocárdica, describe como factores predictores independientes la FEVI<20%, la reintervención, el género femenino, la diabetes, la edad superior a los 70 años, la estenosis del tronco coronario izquierdo, el IAM reciente y la enfermedad multivasos. También se relacionan con la aparición del SBGC, la protección miocárdica durante el proceso quirúrgico, tiempo de clipaje aórtico prolongado o tiempo de bomba, los efectos residuales de la cardioplejia, niveles post CEC de ácido láctico>4 mMol/L.
Factores muy similares son argumentados por otros autores. Uno de los hallazgos de nuestra investigación fue la incidencia de sangrado en la etapa posoperatoria inmediata, con respecto a otras complicaciones más frecuentes reportadas por la literatura científica. En nuestro caso el sangrado se presentó en los 3 pacientes que sufrieron más de dos complicaciones. Diferentes autores coinciden en que el sangrado excesivo en cirugía cardíaca oscila entre 3 a 11% del total de procedimientos. En nuestro estudio, esta complicación representó el 9,9%, (7 pacientes de 31). El 5% de estos pacientes requieren reexploración, de los cuales el 50-60% de los casos, el origen del sangrado es de tipo quirúrgico.
Las circunstancias que contribuyen al sangrado fueron descritas en las complicaciones intraoperatorias. En tanto que el índice de masa corporal (IMC) menor que 26.35kg/m², el tiempo de CEC mayor de 90 minutos, la temperatura esofágica menor que 32°C, la acidosis metabólica y el tiempo de tromboplastina parcial activada mayores que 40s, son factores asociados al sangrado posoperatorio identificados en el estudio realizado por Vieira Braga & Gomes Brandao (2018). En la presente investigación de 31 pacientes que presentaron complicaciones posoperatorias, sólo 3 sufrieron una parada cardiorrespiratoria PCR (4.2%), cifra significativamente menor a datos reportados por otros autores.
Un estudio en el que participaron 582 pacientes que fueron intervenidos de cirugía cardíaca, 56 de ellos (9.6%) presentaron PCR. El paciente intervenido de cirugía cardiaca, enfrenta numerosos retos asociados a su cardiopatía de base, a los efectos adversos de la CEC y la anestesia, a la movilización de grandes volúmenes vasculares, al deterioro de la hemostasia, al sangrado importante, a los trastornos hidroelectrolíticos y ácido-básicos, a la posibilidad de taponamiento cardíaco, disfunción miocárdica y bajo gasto cardíaco, a la utilización de fármacos de efectos cardiovasculares potentes, así como a trastornos graves del ritmo y la conducción eléctrica del corazón.
Por estas razones, no es inusual que se presente el PCR. El SC es una complicación evidenciada en el 5-8% de los IAM con elevación del segmento ST (IAMCST) y en el 2,5% de los casos de IAM sin elevación del segmento ST (Echazarreta, 2012). La ocurrencia de SC reportado en nuestro estudio (2.8 %), es menor en comparación con las cifras presentadas por otras series, e influyeron significativamente en la mortalidad. Los dos casos presentados en el estudio, fallecieron. Se estableció una asociación estadísticamente significativa entre el SC y los fallecidos con una p=0.006. Las causas asociadas al SC fueron analizadas en el apartado de las complicaciones transoperatorias.
De los 31 pacientes que presentaron complicaciones (43.7%), sólo el (1.4%), presentó episodio de taponamiento cardíaco (TC). En la literatura médica aparecen reportes que señalan la incidencia de TC entre el 3 y el 6 % en el posoperatorio. Fitch & Barash (1994), plantean que del 3 al 6 % de los adultos después de la circulación extracorpórea desarrollaron TC como resultado de un excesivo sangramiento en el mediastino sin una evacuación adecuada o debido a hemorragia masiva.
El TC es una de las complicaciones más temidas en el posoperatorio de la cirugía cardiovascular y la posibilidad de éste siempre está presente. El TC generalmente se presenta dentro de las primeras 24 horas, pero se puede presentar hasta 10 y 14 días en el posoperatorio y aún después. La incidencia de TC aumenta en el paciente anticoagulado.
Varios de los estudios consultados coinciden en que las arritmias constituyen la complicación que con mayor frecuencia se presenta en el posoperatorio, dentro de este grupo la fibrilación auricular es la más frecuente, seguida de los bloqueos A-V. En nuestro estudio se reportó una mayor incidencia de arritmias en el transoperatorio, siendo el bloqueo A-V completo (22.9%) y la fibrilación auricular (21.1%) las más frecuentes.
En el posoperatorio, el bloqueo de rama izquierda (BRIHH) resultó ser la arritmia que predominó (1.4%). Un estudio observacional comunica una baja tasa de arritmias posoperatorias del 15%, de las cuales 8.5% son tipo taquicardia ectópica de la unión, 2.1% taquicardia ventricular (TV) y 0.5% arritmias supraventriculares (Enríquez & Jiménez, 2010). Los trastornos de la conducción intraventricular como los bloqueos de rama y/o hemibloqueos, no requieren tratamiento especial, sino observación y valoración de posible necrosis perioperatoria asociada (Alconero Camareo, et al., 2005) (Tabla 6).
Tabla 6 Porcentaje de pacientes que recibieron transfusión sanguínea.
| Frecuencia | Porcentaje | Porcentaje válido | Porcentaje acumulado | ||
|---|---|---|---|---|---|
| Válidos | Si | 32 | 45,1 | 45,1 | 45,1 |
| No | 39 | 54,9 | 54,9 | 100,0 | |
| Total | 71 | 100,0 | 100,0 | - | |
Se aprecia que de la mitad de los pacientes intervenidos de cirugía cardíaca 39 (54.9 %), no requirió transfusión. Estos datos difieren de los reportados en la literatura los cuales reflejan una elevada incidencia de transfusiones. Los resultados de nuestro estudio evidencian, por una parte, la adecuada valoración y preparación de los pacientes para la cirugía cardíaca. Por la otra, el seguimiento de las buenas prácticas que permiten la reducción de las necesidades de transfusión sanguínea, como el uso de recuperadores celulares, o la disminución del volumen de cebado y la ultrafiltración.
Los pacientes intervenidos de cirugía cardíaca (CC), tienen un riesgo elevado de hemorragia, esto implica que el porcentaje de pacientes que reciben transfusión de componentes sanguíneos sea elevado. En España, el 47% de los centros transfunde a más del 75% de sus pacientes.
Otros autores entre ellos Magovern y colaboradores estudiaron 2033 pacientes intervenidos de revascularización coronaria, de los cuales, 1245 (61%) recibieron transfusiones. Goodnough et al. encontraron en un estudio realizado en 18 hospitales que el 68%, de los pacientes intervenidos de cirugía cardíaca con el procedimiento de revascularización coronaria recibieron transfusiones. Serrano Valdés (2006), afirma que las transfusiones sanguíneas están asociadas a una elevada incidencia de complicaciones, siendo las más importantes, las reacciones hemolíticas, las infecciones, hematológicas e inmunológicas.
Conclusiones
El estudio permitió analizar los casos que se presentaron con cirugía cardiacas con complicaciones posoperatoria, podemos decir que es habitual que la función miocárdica se deteriore durante las horas siguientes a la cirugía, volviendo a su estado previo en unas 24 horas, esto se produce por el daño de isquemia-reperfusión y a la utilización de soluciones cardiopléjicas y el tipo de procedimiento quirúrgico. Asimismo, diversos estudios concuerdan en que las arritmias constituyen la complicación que con mayor frecuencia se presenta en el posoperatorio. Este hecho da la pauta de las brechas que existen para minimizar la morbi-mortalidad hospitalaria. Por tanto, invita a reflexionar sobre las prestaciones de salud. Siendo esta investigación un punto de partida para pronósticos y predicciones en problemas prácticos de salud para reducir estas complicaciones posoperatorias.