INTRODUCCIÓN
Entre las causas de muerte en la mujer, se reportan en Cuba desde el año 2018, los tumores malignos. La presencia de estos tumores ocupa la segunda tasa de mortalidad más alta. 1 Las metástasis óseas en la mujer son ocasionadas con mayor frecuencia por el cáncer de pulmón y de mama, sin embargo, ante la presentación de una mujer con lesiones óseas sugestivas de malignidad, pueden ser otras las causas y entre ellas se encuentra el linfoma de Hodgkin (LH) con una baja incidencia. Se trata de una neoplasia poco común que afecta los ganglios linfáticos. Tiene dos picos de incidencia, uno entre 15 y 30 años de edad y otro a los 55 años. Representa aproximadamente entre el 15 y el 20 % de todos los linfomas, generalmente se presenta como linfoadenopatías que se extienden ordenadamente. 2,3
El LH se distingue de otros tipos de linfoma por la presencia de células de Hodgkin y de Reed-Sternberg, estas últimas son linfocitos B grandes y anormales que a menudo son multinucleares con apariencia característica de ojos de búho. Las células de Hodgkin son más grandes que los linfocitos normales, pero más pequeñas que las células de Reed-Sternberg. (4
Muchos pacientes no presentan ningún síntoma. Generalmente además de las adenomegalias suele ocasionar síntomas generales denominados síntomas B, entre los cuales se citan los sudores nocturnos excesivos, pérdida de peso y fiebre sin explicación. Otros síntomas también suelen aparecer como la fatiga constante, prurito, anorexia, dolor abdominal y sensación de saciedad debido a hepatoesplenomegalia, así como dolor esporádico de los ganglios linfáticos después de beber alcohol, lo cual es poco común, pero específico. También la afectación ósea forma parte de su cuadro clínico en algunos casos. (4
Se requiere una biopsia de un ganglio linfático afectado o de otra parte del cuerpo con afectación tumoral para establecer el diagnóstico de LH. Se clasifica en LH nodular de predominio linfocítico y LH clásico. Este último a su vez se divide en cuatro variantes: LH clásico con esclerosis nodular; rico en linfocitos; los de celularidad mixta; y otros con depleción de linfocitos. 5
La estadificación se basa en el sistema de Ann Arbor, con una subdivisión para la existencia o ausencia de síntomas sistémicos (A: sin síntomas. B: con síntomas). Se clasifican además en tres grupos: etapa temprana favorable (estadio I-II sin factores desfavorables), etapa temprana desfavorable (estadio I-II con cualquier factor desfavorable) y etapa avanzada de la enfermedad (estadio III-IV). (3,4
Generalmente el LH se presenta como linfoadenopatías que se extienden ordenadamente, siendo frecuente la afectación de la médula ósea, sin destrucción del hueso, en las etapas avanzadas de la enfermedad. La afectación ósea sintomática por LH destruye el tejido y es una forma inusual de inicio en esta población, solo representa un 3 % de los linfomas óseos, lo cual explica los pocos casos comunicados en la literatura. Se debe distinguir entre el LH óseo primario donde el hueso es la única localización afectada; las lesiones óseas en el curso de un LH; y la afectación ósea inicial por LH, la más común, donde es frecuente encontrar adenopatías simultáneas. A excepción de aquellas lesiones óseas que aparecen en la evolución de un LH, el diagnóstico de la afectación ósea inicial por LH es siempre difícil y confunde con otras entidades óseas por lo que su diagnóstico suele retrasarse por meses 6,7) como en este reporte.
En este artículo, se presenta el caso de una paciente con LH variedad esclerosis nodular que desde el inicio de la enfermedad presentó afectación ósea. La interpretación médica de las manifestaciones óseas condujo a diagnósticos iniciales errados que demoraron la definición patológica final.
Dada la poca frecuencia de estos casos se considera necesaria su publicación para alertar sobre la inclusión de este pensamiento diagnóstico en pacientes que presentan dolores óseos como inicio de un cáncer aún no diagnosticado.
PRESENTACIÓN DEL CASO
Se presenta el caso de una paciente de 32 años de edad, de color de piel negra, con antecedentes de salud anterior. Cinco meses antes del ingreso hospitalario comenzó con dolor lumbar ligero para el cual se le prescribieron analgésicos orales como el acetaminofén y la dipirona. El dolor se incrementó progresivamente sin lograr alivio con los fármacos indicados. Dos meses después apareció debilidad muscular e hipoestesia en miembros inferiores, se interpretó como una polineuropatía. Debido a este planteamiento diagnóstico se le prescribió tratamiento con vitaminas orales y parenterales del complejo B. Esta sintomatología no mejoró. Se incrementó progresivamente la debilidad muscular y la pérdida sensitiva en miembros inferiores asociados a dolor intenso en columna lumbar que requería analgésicos opioides para su alivio. Ante el empeoramiento fue ingresada en el Hospital Provincial Universitario Arnaldo Milián Castro de Villa Clara.
Al interrogatorio se refirió además astenia, anorexia y ligera pérdida de peso. En el examen físico al ingreso se constató palidez cutáneo-mucosa, dolor intenso en la exploración de la columna dorsolumbar, paraparesia crural y pérdida sensitiva del dolor y tacto, conservando la sensibilidad profunda.
Entre las pruebas de laboratorio realizadas se encontró anemia ferropénica, elevación de la enzima láctico-deshidrogenasa y eritrosedimentación acelerada. (Tabla 1).
Los resultados del ultrasonido de mamas y la radiografía de tórax fueron normales. El ultrasonido abdominal refería vesícula de paredes normales, colédoco y vías biliares normales, hígado con aumento ligero de su ecogenicidad, adenopatías peri-pancreáticas midiendo una de ellas 13X6mm y derrame pleural izquierdo pequeño.
Se realizó tomografía axial computarizada (TAC) de columna dorso-lumbar observándose láminas destructivas mixtas líticas y blásticas, a predominio blásticas, a nivel de cuerpos vertebrales desde L3-L4, hueso sacro, ambas crestas ilíacas y espinas isquio-pubianas, interesando elementos posteriores de los cuerpos vertebrales.
En la resonancia magnética nuclear (RMN) de columna vertebral T2 FLAIR T2 TRAN se observaron cambios en la intensidad de señal de los cuerpos vertebrales cervicales C6 y C7, dorsales altos y bajos, así como lumbares altos los cuales se muestran hipointensos en T1 e hiperintensos en T2 y a su vez se iluminan en el STIR. Se observó conservación de la altura y cuadrantura. Llamó la atención los cambios en la intensidad de señal que comprometen los elementos posteriores del cuerpo vertebral, pedículo, láminas y procesos transversos fundamentalmente en cuerpos vertebrales dorsales altos y bajos, a este último nivel existe infiltración de las partes blandas perivertebrales y de los planos musculares. En T2 sagital existió disminución de la intensidad de señal de los discos cervicales e hipointensidad de los discos dorsales y lumbares altos visualizados de igual forma en el T1 sagital lo cual sugirió proceso de naturaleza infiltrativa a este nivel y hallazgos a nivel del cordón medular dados por infiltración del cordón medular desde D10 hasta L1 con engrosamiento de las partes blandas epidurales con cambios en la intensidad de señal a este nivel y en consecuencia dilatación del conducto ependimario por encima de D10 llamando la atención aumento del diámetro longitudinal del bazo en T2 axial. (Fig 1).
En la TAC toracoabdominal con cortes a 3 mm de espesor sin la administración de contraste se observó hepatoesplenomegalia difusa sin nódulos, múltiples adenomegalias mesentéricas, periaórticas, peripancreáticas y en cadenas inguinales, la mayor periaórtica midió 25 x 14 mm. Se observó además derrame pleural izquierdo de pequeña cuantía, múltiples adenomegalias precarinales cervicales laterales y posteriores que medían 12 mm de diámetro, múltiples imágenes óseas mixtas en la totalidad de la columna dorsolumbar más acentuadas a nivel bajo lumbar y en los huesos de la pelvis y cabezas femorales, la mayor lítica a nivel de D10 que medía 17 x 11 mm. Discreto aumento de partes blandas paravertebrales. (Fig 2).
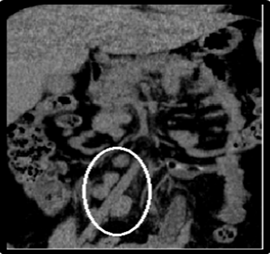

Fig 2 TAC toracoabdominal: mostró adenomegalias precarinales en tórax (flecha blanca) y múltiples adenomegalias intra-abdominales (dentro del círculo blanco)
Se realizó biopsia de médula ósea que mostró marcada depresión de las tres series. Apareció evolutivamente adenomegalia inguinal y se sometió a exéresis de este ganglio linfático para su análisis histopatológico. En la biopsia ganglionar se observaron las típicas células de Reed-Sternberg del Linfoma de Hodgkin y las bandas de esclerosis que distinguen la variedad esclerosis nodular. Una vez realizado el diagnóstico comenzó el tratamiento combinado de quimioterapia y radioterapia. (Fig 3).
DISCUSIÓN
El linfoma de Hodgkin variedad esclerosis nodular se caracteriza por la presencia de células en forma de palomitas de maíz, que son una variante de las células de Reed-Sternberg. Aproximadamente el 95 % de los pacientes con linfoma de Hodgkin tienen el subtipo clásico como en esta paciente donde se diagnosticó la variedad esclerosis nodular, la cual ha predominado en estudios publicados. Esta se describe de forma más común en adultos jóvenes, con una incidencia similar en hombres y mujeres. 8
Se debe distinguir entre LH óseo primario donde el hueso es la única localización afectada, las lesiones óseas en el curso de un LH, y por último, la afectación ósea inicial por LH (AOLH) donde es frecuente encontrar adenopatías simultáneas como en este caso. La AOLH generalmente se presenta entre la segunda y quinta décadas de la vida, aunque ha sido descrita a cualquier edad. A excepción de aquellas lesiones óseas que aparecen en el curso de un LH, la AOLH suele presentarse con dolor como único síntoma, confundiéndose con otras entidades, lo cual retrasa su diagnóstico definitivo. Las áreas que más afecta son: la pelvis y la columna vertebral-fémur, como en este caso, aunque también se han descrito en esternón, escápula, clavícula, costillas, cráneo y tibia. Esta paciente al diagnóstico se encontraba en Estadio IV-A del sistema de estadificación de Ann Arbor para la enfermedad de Hodgkin. (6,9
El LH habitualmente compromete estructuras del sistema linfoide, el compromiso raquimedular es poco común, pero en algunos casos se observa afectación extranodal, asociada o formando parte de un compromiso primario como en esta paciente. Sus patrones son limitados: compromiso óseo, con lesiones únicas o múltiples, solitario o asociado a masas sólidas con extensión intrarraquídea, infiltración leptomeníngea y lesiones medulares. La resonancia magnética es considerada la técnica de elección en casos con sospecha de patología raquimedular porque se puede valorar con excelente detalle el compromiso vertebral, incluyendo la médula ósea, todos los espacios intrarraquídeos fundamentalmente el extradural, y la médula espinal y raíces nerviosas. 10) En la paciente que se presenta en este estudio reveló la afectación ósea y medular.
En los últimos 30 años los avances en el tratamiento del LH han logrado la curación en alrededor del 75-80 % de los enfermos, con quimioterapia estándar o con la combinación de esta y radioterapia. 5,11 La paciente después 6 meses de tratamiento se encuentra con una favorable evolución.
La evolución y el tratamiento de estos pacientes dependen del diagnóstico rápido y eficaz. Es por ello que este caso resalta la importancia de incluir este pensamiento diagnóstico en aquellos pacientes donde aparecen lesiones óseas sugestivas de malignidad sin el origen primario conocido, en los que la demora en el diagnóstico retarda el tratamiento y empeora el pronóstico.

















