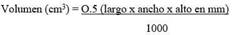INTRODUCCIÓN
Los craneofaringiomas son considerados una enfermedad molecular compleja, que los ha hecho diferentes a otros tumores que se asientan en la misma región anatómica, como son: adenomas hipofisarios y meningiomas. 1,2) Estudios histopatológicos han evidenciado una proliferación celular exagerada, así como mayor invasividad y adherencia a las estructuras neurovasculares profundas situadas en la base del cráneo. 3,4 La mejor terapéutica ha constituido un tema controversial. 5-8 La resección quirúrgica radical ha constituido el gold standard, sin embargo, el índice de resección total se ha asociado a una alta tasa de morbilidad y mortalidad. 3-9 En el último decenio, con la introducción y desarrollo de los abordajes endonasales endoscópicos a la base craneal a través de corredores naturales (abordajes extendidos) se ha reforzado el paradigma de la exéresis quirúrgica radical en dependencia de las características anatómicas del tumor. 10-14) El objetivo del siguiente artículo ha sido mostrar un modelo práctico de disección quirúrgica según nuevas clasificaciones relacionadas con aspectos anatómicos del tumor en el espacio supraselar, que confieren el carácter de intervención quirúrgica personalizada.
MÉTODOS
Se realizó un estudio descriptivo, longitudinal y prospectivo en pacientes con diagnóstico clínico e imagenológico de craneofaringioma. Los pacientes fueron remitidos a consulta de tumores de la región selar en el Hospital Clínico Quirúrgico Hermanos Ameijeiras (HCQHA) durante el período comprendido entre enero de 2010 a diciembre de 2019, procedentes de los servicios de neurooftalmología, endocrinología e imagenología del centro y otros servicios del país. En todos los casos se realizó un abordaje endonasal endoscópico extendido siguiendo la regla de 3 de la disección quirúrgica.
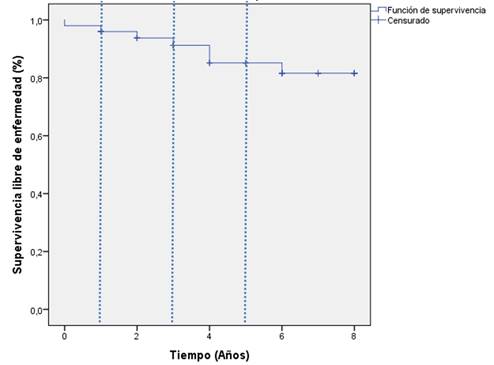
La regla número 1 se denomina abordaje endonasal endoscópico extendido (AEEE) transmedioselar (TmS) y exposición del complejo trianatómico. Se realizó a través de una osteotomía trapezoidal en la base del cráneo, limitada lateralmente por los recesos ópticocarotídeos mediales (punto cardinal) y expandido superiormente a nivel del plano esfenoidal. Seguidamente, la apertura dural se realizó en proyección del área infraquiasmática, aproximadamente a 2 mm por encima del pliegue dural que marcó un cambio en su dirección de vertical a horizontal y en la cara anterior de la silla turca. A continuación, se exponen los 3 complejos anatómicos relacionados con el tumor (figura 1).
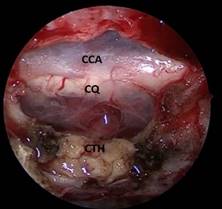
Fig. 1 Identificación del complejo trianatómico. CTH: complejo túbero-hipofisario, CQ: complejo quiasmático, CCA: complejo cerebral anterior.
La regla número 2 se denomina disección tumoral trilaminar en el plano sagital según la medición del ángulo premamilar y el patrón de crecimiento tumoral. Para su aplicación se consideraron 3 láminas: la lámina del tumor, lámina hipotalámica y lámina o membrana de Liliequist. La posición anatómica de estas láminas se determinó previamente en la etapa preoperatoria a través de la medición del ángulo premamilar y de la identificación de los patrones de crecimiento tumoral a través de una resonancia de cráneo (IRM) ponderada en T1, vista sagital a nivel de los cuerpos mamilares. La línea vertical, tangencial al borde anterior del cuerpo mamilar formó un ángulo con el hipotálamo, el cual se consideró normal entre 85 a 95 grados (figura 2).
Se consideró un patrón de crecimiento caudo-rostral. Cuando el ángulo premamilar fue inferior a 85º la lámina tumoral ocupó una posición intermedia entre la lámina de Liliequist (inferior) y la lámina hipotalámica (superior), por tanto, la disección axial trilaminar se realizó en 2 sentidos: por encima del tumor con el hipotálamo y por debajo con la membrana de Liliequist. En el caso del patrón rostro-caudal, el ángulo premamilar fue superior a 95º, las láminas hipotalámica y Liliequist se adhirieron y el tumor se encontraba encima de ellas; por tanto, la disección se realizó solo en sentido inferior al tumor (figura 3).
Fig. 3 Patrón de crecimiento tumoral según medición del ángulo premamilar. Hip: Hipotálamo, M: cuerpo mamilar, T: tumor, H: hipófisis, L: membrana de Liliequist, B: arteria basilar.
La regla número 3 se denomina disección tumoral del trípode vascular en el plano axial, según patrones de contacto del tumor con las principales arterias en la base craneal. Para su puesta en práctica se construyó una clasificación de los patrones de contacto del tumor con las estructuras vasculares de mayor relevancia: las 2 arterias carótidas internas y la arteria basilar (trípode vascular). Si el contacto vascular involucraba solo a la arteria basilar se identificaba como un patrón unipodal, si contactaba además con una de las arterias carótidas (patrón bipodal) y si incluía las 3 arterias (patrón tripodal). Esta interpretación se ha realizado a través de la evaluación de la IRM contrastada, ponderada en T1 en vistas axiales, las cuales se transpolaron a un esquema tridimensional con fines didácticos (figura 4).
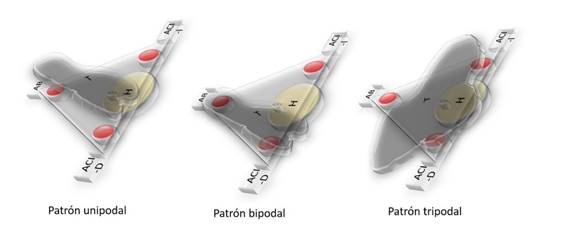
Fig. 4 Patrones de contacto del tumor con el trípode vascular. AB: arteria basilar, T: tumor, ACI: arteria carótida interna, H: glándula hipófisis.
En el caso del patrón unipodal la sistemática de disección axial se inició hacia ambos lados del tumor, se separó de la aracnoides circundante -en este caso no existía contacto carotídeo- por lo tanto fue una disección menos riesgosa. Posteriormente se realizó el vaciamiento tumoral y al final la disección inferior de la arteria basilar. En el patrón bipodal se inició la disección por el punto carotídeo libre, se continuó con el vaciamiento tumoral, seguido de la disección del punto carotídeo de contacto tumoral y al final del punto basilar. En el patrón tripodal se inició con el vaciamiento tumoral y posteriormente se disecó de los puntos carotídeos y al final del punto basilar. La sistemática propuesta permitió separar el tumor de los 3 puntos vasculares más importantes con el menor riesgo posible.
El grado de resección tumoral se determinó por IRM de cráneo contrastada y tomografía (TAC) simple de cráneo, realizada a los 3 meses de operados. Se calculó el volumen tumoral residual captante y el de las calcificaciones según la fórmula del elipsoide, se categorizó en: total, casi total y parcial (tabla 1). 9
Tabla 1. Grado de volumen tumoral
| Total | No residuo tumoral ni calcificaciones |
| Casi total | Residuo o calcificación ≤ 0,5 cm3 |
| Parcial | Residuo o calcificación >0,5 cm3 |
El estatus funcional al egreso se categorizó según la escala de Karnofsky modificada con una puntuación que varía de 0 a 100 puntos (tabla 2).
Tabla 2. Escala de Karnofsky modificada
| 100 | Normal: no síntomas, no evidencia de enfermedad | Capaz de realizar una actividad normal y trabaja. No necesita cuidados especiales | |||
| 90 | Capaz de llevar una actividad normal: menores síntomas o signos | ||||
| 80 | Actividad normal con esfuerzo: algunos síntomas y signos | ||||
| 70 | Se autocuida: incapaz de realizar una actividad normal o un trabajo activo | Incapaz de trabajar. Capaz de estar en la casa, realiza sus necesidades personales. Requiere asistencia variable | |||
| 60 | Requiere asistencia ocasionalmente: necesita más cuidados | ||||
| 50 | Requiere considerable asistencia y frecuentes cuidados | ||||
| 40 | Discapacitado: requiere cuidados especiales y asistencia | Incapaz de autocuidarse: requiere el equivalente de cuidados hospitalarios. Enfermedad que puede estar en rápida progresión | |||
| 30 | Severamente discapacitado: hospitalizado; muerte no inminente | ||||
| 20 | Muy enfermo: hospitalizado; necesita cuidados de soporte activos | ||||
| 10 | Moribundo: proceso fatal en progresión | ||||
| 0 | Muerte | ||||
RESULTADOS
En la tabla 3 se aprecia la distribución de los casos según características preoperatorias. Se observó un ligero predominio del sexo masculino (29 pacientes que representaron el 58 %) y del grupo etáreo entre 41 y 60 años (23 pacientes que representaron el 46 %) aunque se evidenció un porciento elevado de casos entre 19 y 20 años (22 %). La variante histopatológica más frecuente fue la adamantinomatosa (39 pacientes que representaron 78 %). Se evidenció en cuanto al tamaño tumoral, un predominio de los casos con tumores medianos y grandes (25 pacientes que representaron el 50 %) seguido de los gigantes (13 pacientes que representaron el 26 %) y solo presentaron tumores pequeños 12 casos (24 %). En cuanto al patrón de crecimiento tumoral existió un predominio del patrón caudo-rostral (38 pacientes que representaron el 76 %) y de acuerdo a los patrones de contacto vascular se evidenció un predominio del bipodal (25 pacientes que representaron el 50 %), seguido del unipodal (15 pacientes que representaron el 30 %) y el 20 % presentó un patrón tripodal.
Tabla 3. Distribución de los pacientes según características preoperatorias
| % | |||
|---|---|---|---|
| Sexo | Masculino | 29 | 58 |
| Femenino | 21 | 42 | |
| Edad (años) | ≤20 | 11 | 22 |
| 21-40 | 16 | 32 | |
| 41-60 | 23 | 46 | |
|
Histopatología (variantes) |
Papilar | 11 | 22 |
| Adamantinomatoso | 39 | 78 | |
| Tamaño tumoral (mm) | Tamaño pequeño (<25) | 12 | 24 |
| Tamaño mediano-grande (26-49) | 25 | 50 | |
| Tamaño Gigante (≥50) | 13 | 26 | |
| Patrón de crecimiento tumoral | Caudo- rostral | 38 | 76 |
| Rostro- caudal | 12 | 24 | |
| Patrones de contacto con el trípode vascular | Unipodal | 15 | 30 |
| Bipodal | 25 | 50 | |
| Tripodal | 10 | 20 | |
Fuente: Historias clínicas
En la tabla 4 se muestra la distribución de los pacientes según las variables posoperatorias. Se observó que en la mayoría de los casos se realizó una resección tumoral total (45 pacientes que representaron el 90 %) seguido de casi total (4 pacientes que representaron el 8 %) y parcial (1 paciente que representó el 2 %) respectivamente. Al evaluar el estatus funcional al egreso (Karnofsky) se apreció que 40 pacientes (80 %) egresaron con más de 70 puntos, 6 pacientes (12 %) entre 50 y 70 puntos y solo 4 casos (8 %) menos de 50 puntos de Karnofsky. Las complicaciones quirúrgicas más frecuentes en el seguimiento clínico de los pacientes fueron: la diabetes insípida permanente (13 pacientes que representaron el 26 %) seguido de la hidrocefalia (8 pacientes que representaron el 16 %) y la fístula de LCR (7 pacientes que representaron el 14 %). La muerte quirúrgica ocurrió en 3 pacientes (6 %) los cuales presentaron otras complicaciones como fístula de LCR, meningitis e hidrocefalia previamente.
Tabla 4 Distribución de los pacientes según características posoperatorias
| % | |||
|---|---|---|---|
| Grado de resección tumoral | Total | 45 | 90 |
| Casi total | 4 | 8 | |
| Parcial | 1 | 2 | |
| Estatus funcional al egreso (Karnofsky) | >70 puntos | 40 | 80 |
| 50-70 puntos | 6 | 12 | |
| <50 puntos | 4 | 8 | |
| *Complicaciones quirúrgicas | Diabetes insípida permanente | 13 | 26 |
| Hidrocefalia | 8 | 16 | |
| Fístula de LCR | 7 | 14 | |
| Síndrome de retención de sal | 6 | 12 | |
| Hipotermia y/o arritmia cardiaca | 4 | 8 | |
| Meningitis | 4 | 8 | |
| Infarto cerebral | 1 | 2 | |
| Muerte | 3 | 6 | |
Fuente: Historias clínicas
En la tabla 5 y la figura 5 se muestra la supervivencia libre de enfermedad de la muestra estudiada durante 8 años de seguimiento clínico e imagenológico. Al año de operados la supervivencia libre de enfermedad fue de 96 %, a los 3 años 91,2 % y fue descendiendo paulatinamente, a los 5 años a 85,2 % y a los 8 años a 81,6 %.
Tabla 5. Comportamiento de la supervivencia libre de enfermedad
| Un año | 96,0 | 93,2-98,8 |
| Tres años | 91,2 | 87,0-95,4 |
| Cinco años | 85,2 | 79,5-90,9 |
| Ocho años | 81,6 | 75,1-88,1 |
Fuente: Base de datos
DISCUSIÓN
Estudios epidemiológicos han reportado que los craneofaringiomas no han mostrado una asociación significativa con un sexo u otro, 5,15,16) sin embargo, la revisión sistemática de estudios de reportes de casos ha señalado que en edades pediátricas ha sido más frecuente en el sexo masculino y en edades adultas en el femenino. 17,18) Los resultados de la investigación han evidenciado que el tumor se comporta con una frecuencia muy similar en ambos sexos, con discreto predominio del masculino. Estos resultados han reforzado lo reportado por Müller Hl, 19 quien señaló mayor proporción del sexo masculino, independiente de la edad (pediátrica o adultos). Estudios descriptivos, epidemiológicos y observacionales en relación a la edad, reportaron que estos se manifiestan en la edad adulta entre 40 y 60 años. 18-22) Los resultados reportados en la investigación actual han reforzado estos estudios.
Los tumores de tamaño mediano-grande predominaron en la serie (50 %), seguido de los gigantes (26 %), estos resultados se correspondieron con la amplia serie de 500 casos reportada por Prieto R y colaboradores 23 donde existió un predominio de los mediano-grandes y un comportamiento similar entre pequeños y gigantes. En la siguiente serie se apreció un predominio del patrón de crecimiento caudo-rostral, lo cual ha podido indicar que el crecimiento tumoral se inició en la parte antero-superior de la hipófisis, en relación con el tallo hipofisario subdiafragmático y creció hacia el espacio supraselar. En la mayor proporción de casos el tumor contactó con 2 puntos arteriales principales dentro del trípode vascular, lo cual ha podido relacionarse con el predominio de tumores medianos-grandes en la serie estudiada.
La variante histopatológica adamantinomatosa fue la más frecuente, lo cual reforzó lo reportado en diversos estudios internacionales que han señalado un predominio de los mismos tanto en adultos como en niños y han ocupado aproximadamente 2/3 del total, mientras que la variante escamosa papilar es propia de la edad adulta y ha representado 1/3 de los mismos. 24,25
Con la estrategia quirúrgica endoscópica realizada siguiendo la regla de 3 se alcanzó un elevado por ciento de resección macroscópica total, en concordancia con los mejores resultados descritos en la literatura internacional con diferentes filosofías quirúrgicas, la cual varía de un 6,9 % a un 90 %. 16,26-28) Autores como Yasargil MG 29 han reportado un 90 % de resección total con el abordaje pterional u orbito-cigomático en el año 1990, aunque con mayor morbilidad posoperatoria. Esto corredores han permitido acceder de forma satisfactoria a las cisternas supraselares, sin embargo, han tenido como desventaja la difícil visualización del triángulo óptico-carotídeo y del espacio retrocarotídeo contralateral, así como de la pared hipotalámica ipsilateral. 30
Morisako H et. al. 9 reportaron un 59,7 % de resección total y un 38,9 % de casi total, siguiendo una estrategia quirúrgica que incluyó tanto abordajes transcraneales como transesfenoidales. Recomendaron la ruta transesfenoidal para las variantes infra y prequiasmática, para la retroquiasmática una transpetrosal y para los de gran crecimiento supraselar una vía pterional u orbitocigomático.
Con los abordajes transcraneales como el transbasal subfrontal o el interhemisférico se ha podido acceder satisfactoriamente al tercer ventrículo, sin embargo, el corredor quirúrgico no ha permitido una exposición adecuada de toda la lesión y en regiones infra y retroquiasmática no se ha logrado una visualización óptima. 21,30
Al-Mefty O et. al. 31 y Hakuba A et. al.32 describieron el abordaje petrosal posterior para craneofaringiomas que han crecido a la porción retroquiasmática. Estos abordajes han tenido la desventaja de la retracción prolongada del lóbulo temporal lo que ha potenciado la lesión de la vena de Labbé y la pérdida de la orientación de la línea media por la proyección lateral.
Con el uso del abordaje transesfenoidal se ha proporcionado una visión directa desde la perspectiva central e inferior de toda la región supraselar sin retracción de estructuras neuro-vasculares. (33-36) Inicialmente este abordaje fue reservado para craneofaringiomas principalmente subdiafragmáticos con silla turca aumentada de tamaño, sin embargo, con el surgimiento del abordaje extendido y del corredor transplano-transtubérculo acompañado de la magnificación endoscópica se ha logrado acceder a los que ocupan completamente el espacio supraselar y que presentan anatómicamente silla turca normal. 37,38) Otras series que han utilizado el abordaje endoscópico reportaron porcientos de resección total de 80 %, subtotal 17 % y parcial 3 %. 33-36
El evento adverso posoperatorio más frecuente fue la diabetes insípida permanente, aunque inferior a lo reportado en la literatura internacional. Es necesario señalar que 8 casos la desarrollaron antes del tratamiento quirúrgico y empeoraron después del mismo. La diabetes insípida es más frecuente en filosofías quirúrgicas agresivas, 30) aunque diferentes investigadores han señalado que puede estar presente en el 30 % de los casos desde antes del tratamiento. 39,40) En estudios comparativos entre la cirugía transcraneal y endonasal endoscópica, la diabetes insípida fue de un 50 % en el primero y un 55,5 % en el segundo. 7,26,41,42
En un metaanálisis realizado por Komotar JR et. al.30 la diabetes insípida en la cirugía endonasal endoscópica fue de 27,7 %. Cavallo LM et. al.43) reportaron un 55,5 % de diabetes insípida permanente en una serie de 103 pacientes intervenidos por esta vía. Jeswani S et al.26) señalaron una incidencia de 31,6 %, mientras que Koszewski JI et. al. 41) una frecuencia de 32,3 % en una serie de 64 pacientes por vía endonasal endoscópica.
La hidrocefalia y la fístula de líquido cefalorraquídeo han sido temidas complicaciones íntimamente relacionadas, que pueden frustrar los objetivos de la cirugía. Para el diagnóstico de la hidrocefalia el índice de sospecha debe ser elevado, no se manifiesta con un gran patrón de dilatación ventricular debido a la pérdida de LCR a través de puntos específicos en la zona de reparación entre el lecho quirúrgico y el espacio nasoesfenoidal. 44 En la serie la mayoría de los casos con hidrocefalia se manifestaron con fístula de LCR. Por otra parte, la fístula puede desencadenar un proceso infeccioso intracraneal que podrían afectar la absorción del LCR y empeorar la hidrocefalia, lo cual crea un círculo vicioso que puede terminar con la vida del paciente. De los 8 pacientes que presentaron esta complicación (tabla 4), 7 fueron de novo, es decir, no tenía hidrocefalia previamente y en un caso se presentó una disfunción del sistema derivativo. En los reportes clínicos de este caso se evidenció una posición subóptima del catéter ventricular.
En el metaanálisis realizado por Komotar RJ et. al.30 se señaló que el 15,8 % de los pacientes operados por vía endonasal endoscópica presentaron hidrocefalia ulteriormente. Jeswani S et. al.26 reportaron un 15,5 % tras los abordajes endonasales endoscópicos, mientras que Koszewski JI et. al.41 un 12,7 %.
En la evaluación funcional de los pacientes al egreso, la mayoría de los casos pudo incorporarse a una vida normal y trabajar (Karnofsky>70 puntos). Se identificaron 8 casos con severos trastornos visuales y con incapacidad de autocuidarse, que después de la descompresión quirúrgica, mejoraron su estado visual y alcanzaron un Karnofsky >70 puntos. Morisako H et. al. 9) con una estrategia quirúrgica agresiva reportaron un Karnofsky medio preoperatorio de 83,2 puntos y posoperatorio de 86 puntos y mejoraron después de la cirugía un 26,4 % de los pacientes.
Según Müller HI et. al. 19) la supervivencia global en el tratamiento de los craneofaringiomas es de aproximadamente un 92 %, sin embargo, son muy frecuente las recidivas y la progresión tumoral y la supervivencia libre de enfermedad es menor. En el presente estudio se mostró una elevada supervivencia libre de enfermedad a los 8 años de seguimiento, superior a lo reportado en la literatura internacional. Diferentes estudios señalaron que el porciento de casos libres de recurrencia después de una resección quirúrgica total a los 10 años puede variar de un 74 % a un 81 %. 25,30,40) Yang I et. al. 6 en 442 pacientes operados señalaron que, a los 5 años de seguimiento, un 67 % estuvo libre de enfermedad con una resección macroscópica total y un 69 % con una resección macroscópica subtotal, más radioterapia.
Conclusiones
La estrategia endonasal endoscópica descrita, siguiendo la regla de 3 de la disección quirúrgica: con la exposición del complejo trianatómico, disección trilaminar y disección del trípode vascular, permitió un elevado por ciento de resección tumoral total, con mínimas complicaciones y una elevada supervivencia libre de enfermedad a los 8 años de seguimiento posoperatorio.