Introducción
La retinopatía diabética (RD) es una de las complicaciones más graves de la diabetes mellitus, y en los países industrializados se ha convertido en la causa principal de pérdida visual y ceguera en los adultos. La Organización Omundial de la Salud (OMS) estima que el 4,8 % de la ceguera global es causada por RD, pero en Latinoamérica esto aumenta al 7 %.1
Según el reporte de la Academia Americana de Diabetes, en el año 2018 la retinopatía diabética fue la causa más frecuente de nuevos casos de ceguera en adultos con edades entre 20 y 74 años.2
En Cuba los datos más recientes sobre ceguera por retinopatía diabética se observan en la investigación de Rodríguez Rodríguez y otros sobre la discapacidad visual en el paciente diabético, en la cual se encontró una prevalencia de discapacidad visual grave y de ceguera de 16,7 % en el municipio Playa en la provincia de La Habana.3
Son múltiples los factores relacionados tanto con la aparición, como con la progresión de la RD, entre los que se destacan la duración de la diabetes, la hiperglicemia crónica, la hipertensión arterial, la enfermedad renal, la dislipidemia y el embarazo.4
Durante muchos años se ha estudiado el efecto del buen control metabólico en el tratamiento de las complicaciones de la diabetes. El primer estudio prospectivo se realizó en el año 1976, el cual demostró que los pacientes con buen control metabólico por medio de múltiples inyecciones diarias de insulina mostraron menos progresión de la RD.5
La utilidad clínica de la hemoglobina glicosilada en el seguimiento del paciente diabético fue a partir del Diabetes Control and Complications Trial (DCCT), estudio multicéntrico randomizado realizado en EE.UU. y Canadá, que se diseñó para determinar si el tratamiento intensivo de la diabetes retarda la aparición y la progresión de la retinopatía diabética en pacientes tipo 1, y mostró una reducción de 35 a 40 % del riesgo de progresión de la RD por cada 10 % de disminución de la hemoglobina glicosilada.6,7
Otros estudios recientes avalan la relación del control metabólico tanto con la aparición como con la progresión de la retinopatía diabética y la utilidad de la hemoglobina glicosilada para medir dicho control, entre los que se destacan las investigaciones de Melo Núñez y otros, con su estudio multricéntrico en Brazil, así como las de Asmat Ali y Rasul Aneela.8,9
Para definir el objetivo glucémico final del paciente deben ser consideradas las características de este, teniendo en cuenta las preferencias, los valores y las necesidades. Las metas deberían ser más conservadoras si se presentan múltiples comorbilidades, altos niveles de dependencia funcional, presencia o aumento del riesgo de hipoglicemias, sobrevida corta y poca habilidad para el autocuidado. Estas metas deben ser flexibles y adaptables a los cambios de cada paciente y a sus condiciones de vida.10
Cuando se analiza la enfermedad renal y la retinopatía diabética, se plantea que las alteraciones microvasculares de la retina y del glomérulo renal tienen un mecanismo fisiopatológico similar; el ambiente hiperglucémico tiene un impacto bioquímico, lo que conduce a la expansión mesangial, el engrosamiento de la membrana basal glomerular y finalmente la glomeruloesclerosis.11 En la retina este impacto provoca pérdida de los prericitos y un marcado daño del endotelio capilar retinal.
La presencia de microalbuminuria como marcador de daño renal en el diabético se asocia probablemente con la retinopatía diabética. Esto se ha postulado a través de la hipótesis de Steno, quien plantea que el aumento de la excreción urinaria de albúmina reflejaría un daño vascular generalizado.12
La retinopatía diabética es una de las causas de ceguera a nivel mundial, pero prevenible en el 80 % de los pacientes, con múltiples factores de riesgo en los cuales se puede trabajar, sustentado por las bases científicas antes señaladas. La presente investigación se planteó como objetivo identificar la relación de la hemoglobina glicosilada y la albuminuria en la progresión de la retinopatía diabética.
Métodos
Se realizó un estudio descriptivo y transversal para identificar la relación de los valores de hemoglobina glicosilada y albuminuria con progresión de la retinopatía diabética, en el Centro Oftalmológico de Santiago de Cuba en el período comprendido desde octubre del año 2017 a octubre del año 2019. La muestra estuvo compuesta por 42 pacientes diabéticos tipo 2, mayores de 18 años, remitidos a la Consulta de Retina con diagnóstico probable de retinopatía diabética, quienes cumplieron con los criterios de inclusión tales como: pacientes mentalmente capacitados para la obtención de la información; sin opacidad de medios; sin diagnóstico previo de nefropatía diabética o de otra causa y enfermedad renal crónica; sin diagnóstico de hemoglobinopatía, alcoholismo, artritis reumatoide, hipertrigliceridemia, hepatopatía crónica o que no recibieran transfusiones recientes.
Como medida de análisis se utilizaron los ojos afectados por la retinopatía diabética. De la población estudiada se conformaron dos grupos (según el criterio de que el tiempo de evolución de la diabetes mellitus, con la consiguiente hiperglicemia crónica, fuera el principal factor para el desarrollo de las complicaciones microvasculares y en especial la retinopatía diabética): pacientes con tiempo de diabetes mellitus mayor de 10 años con retinopatía diabética y pacientes con tiempo de diabetes mellitus menor o igual de 10 años con retinopatía diabética.
Las variables clínicas y epidemiológicas estudiadas fueron: edad, sexo, tiempo de evolución de la diabetes mellitus, mejor agudeza visual corregida al diagnóstico, tipo de retinopatía al diagnóstico, valores de hemoglobina glicosilada y albuminuria. Al llegar el paciente se procedió a la recogida de los datos clínicos mediante el interrogatorio y la evaluación oftalmológica exhaustiva. La agudeza visual fue medida utilizando la cartilla de Snellen. Se realizó biomicroscopia del segmento posterior y oftalmología binocular indirecta, bajo dilatación pupilar con colirios de tropicamida al 1 % y fenilefrina al 10 %, utilizando lentes de 90 y 20 dioptrías respectivamente. También se realizó retinografía y ecografía ocular y fue confeccionada la planilla de recolección de datos.
La hemoglobina glicosilada se realizó mediante determinación en sangre humana de Hba1c, a través del método inmunoturbinimétrico, utilizando el equipo Cobas - C 311 de la firma Roche Hitachi con casete A1c- 3 (Tina Guent HemoglobinA1c gen3 y el Hbw- 3, Cobas c Systems distribuido por Roche de procedencia alemana). Los resultados se ofrecieron en porcentaje numérico.
Para el examen de albuminuria se utilizó la prueba del sistema ultra microanalítico Elisa (Umelisa), ensayo para la cuantificación de albúmina humana en muestras ordinarias de orina, diseñado y producido por el Centro de Inmunoensayo, disponible en el sistema de salud pública cubano, el cual toma como valor de referencia normal los valores por debajo de 30 mg/L. Fueron tomados valores positivos cuando 2 valores fueron elevados en 3 muestras obtenidas durante un período de 3 a 6 meses.13,14
Los pacientes con mal control metabólico y con microalbuminuria positiva en los controles realizados fueron remitidos a las Consultas de Endocrinología, Medicina Interna y Nefrología para su tratamiento y seguimiento. Los que presentaban RD recibieron tratamiento teniendo en cuenta lo establecido en el manual de procedimientos y diagnóstico de las enfermedades oftalmológicas elaborado por el Instituto Cubano de Oftalmología en el año 2018.15
Resultados
En la distribución de pacientes, según el tiempo de evolución de la DM, se encontró que fue mayor el grupo con tiempo de evolución de esta enfermedad por encima de 10 años con el 71, 4 % con respecto al tiempo menor o igual de 10 años que fue de 28, 6 %. En el estudio se mostró un predominio de edades de 55 y más años con el 69,0 %, así como del sexo femenino con 83,3 % en los pacientes con diabetes menor o igual de 10 años; sin embargo, en pacientes con diabetes mayor a 10 años el comportamiento fue similar en uno y otro sexo (Tabla 1).
Tabla 1 Pacientes según la edad, el sexo y el grupo de estudio
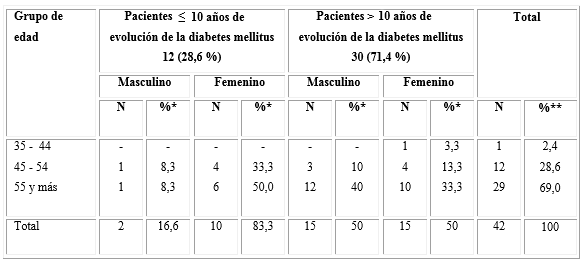
*Cálculo en función del total de casos según años de evolución de la diabetes mellitus.
** Cálculo en función del total de la población.
La tabla 2 muestra la agudeza visual mejor corregida inicial en los ojos afectados según el grupo de estudio. Se observó que el 46, 4 % de los ojos afectados por retinopatía (84 ojos) presentaron una agudeza visual mejor de 0,6.
Tabla 2 Agudeza visual según el ojo afectado y el tiempo de evolución de la diabetes mellitus

RD: retinopatía diabética. DM: diabetes mellitus. OI: ojo izquierdo. OD: ojo derecho.
*Cálculo en función del total de ojos según años de evolución de la diabetes mellitus.
**Cálculo en función del total de ojos afectados.
Cuando se analiza el ojo afectado según el tipo de retinopatía diabética y el grupo de estudio, se puede observar que la retinopatía diabética proliferativa fue el tipo más presentado con 55,9 %, seguido por la retinopatía no proliferativa leve con 22,6 % y la moderada con 17,9 %, a pesar de que en la investigaciòn solo se estudiaron pacientes con RD, pero es importante señalar que la enfermedad puede afectar los ojos de forma asimétrica, por lo que un paciente puede presentar en un ojo algún grado de retinopatía; sin embargo, puede no presentar signos en el ojo contralateral, lo que justifica el resultado de 2,4 % de ojos sin la enfermedad en el estudio realizado (Tabla 3).
Tabla 3 Tipo de retinopatía al diagnóstico, ojo afectado y años de evolución de la diabetes mellitus
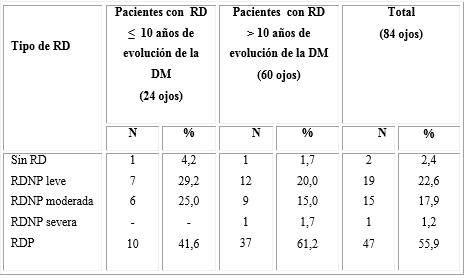
RD: retinopatía diabética. DM: diabetes mellitus. RDNP: retinopatía diabética no proliferativa. RDP: retinopatía diabética proliferativa.
Al analizar los valores de hemoglobina glicosilada como medidor del control metabólico en los pacientes del estudio y el tipo de retinopatía diabética en el ojo afectado, se observó que en los pacientes con tiempo de evolución de diabetes mayor de 10 años predominaron los ojos con RDP con el 61,6 % y se encontró además valores de hemoglobina glicosilada superiores al 7 % en el 81,7 % de ellos. La hemoglobina glicosilada media en este grupo fue de 9,43 %. No se encontró asociación estadísticamente significativa entre el tipo de RD y los valores de hemoglobina glicosilada (Tabla 4).
Tabla 4 Ojos afectados con retinopatía, valores de hemoglobina glicosilada y tiempo de evolución de la diabetes mellitus mayor de 10 años
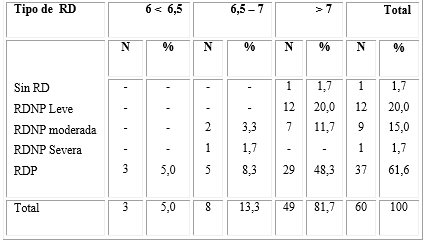
RD: retinopatía diabética. RDNP: retinopatía diabética no proliferativa. RDP: retinopatía diabética proliferativa.
p≥ 0,05.
En el grupo de estudio con tiempo menor o igual de 10 años de evolución de la diabetes mellitus también predominaron los ojos con RDP con 41,6 %, y los valores de hemoglobina glicosilada mayores de 7 % en el 83,3 %. La hemoglobina media en pacientes con RDP fue de 8,35 %. No se encontró asociación estadísticamente significativa. La albuminuria es un elemento que cobra interés como indicador de la función renal. En la tabla 5 se muestran los pacientes según el tipo de albuminuria, el tipo de la RD en los ojos afectados y el tiempo de evolución de la diabetes mellitus. En el estudio se encontró un predominio de RD con el 61,6 %; la normoalbuminuria fue la que más se presentó con un 46,7 %; la macroalbuminuria estuvo presente en el 30,0 % y la microalbuminuria solo se presentó en el 23,3 %. En los pacientes con tiempo menor de 10 años de DM, se encontró también un predominio de la normoalbuminuria con el 66,7 %; la macroalbuminuria y la microalbuminuria presentaron un comportamiento similar con el 16, 7 %.
Discusión
El control glucémico y la duración de la diabetes son considerados como los factores de riesgo más importantes para el desarrollo de la microangiopatía; aunque deben incluirse otras entidades que aceleran la aparición y el desarrollo de este proceso, que en la mayoría de los casos también están presentes en la DM, como la hipertensión y la dislipidemia. Existen referencias en igual sentido al hábito de fumar. Investigaciones recientes corroboran que la predisposición genética también influye de manera notable en la susceptibilidad a la complicación microvascular.16,17
La epidemiologia de la DM muestra que la incidencia de la RD varía según el tipo y el tiempo de evolución de la diabetes. Se encuentran reportes en la literatura de que al momento del diagnóstico de la DM tipo 2 el 15 al 20 % de los pacientes presentan algún grado de RD por las hiperglicemias que ocurren 4 a 7 años previos al diagnóstico clínico. Con el avance de la enfermedad, a los 10 años el 35 al 40 % presenta RD y a los 15 años se observa RDP en 8 al 10 % de los pacientes. Por otra parte, en diabéticos tipo 1 el 25 % de los pacientes pueden tener algún grado de RD a los 5 años del diagnóstico.18
Con respecto al tiempo de evolución, los hallazgos de la presente investigación corresponden con la literatura revisada, como es el caso de Zenteno Loza, donde se encontró una prevalencia de RD de 30,53 % y de estos el 38 % presentó tiempo de evolución de 11 a 20 años.18) Todo esto avalado por el efecto que la hiperglucemia crónica provoca en las células del endotelio capilar y los pericitos de los vasos retinales.
Aunque varios estudios han demostrado que ni la edad ni el sexo son factores que intervienen en el desarrollo de la retinopatía, el resultado de esta investigación pudiera corresponderse con que solo fueron estudiados pacientes con diabetes mellitus tipo 2, la cual generalmente aparece a mayor edad, y además con el envejecimiento poblacional que enfrenta la población cubana, y Santiago de Cuba no escapa de esta realidad.19
En el estudio realizado por Trujillo Zerquera y otros,20 en Cienfuegos en el año 2013 predominó el sexo femenino y la edad media fue de 54,42 años, lo que no concuerda con la presente investigación. Estos resultados podrían estar relacionados con el número de pacientes en ambas investigaciones.
Otra investigación, como la realizada por Valdés y Camps, también encontró un predominio del sexo femenino y una edad media de 49,2 años, lo que no se corresponde con lo encontrado en la presente investigación. (21
Cuando analizamos la agudeza visual, el estudio no se corresponde con otras investigaciones como la de BayuSasongko y otros,22 quienes encontraron un predominio de pacientes con RD con agudeza visual entre 0,3 y 0,1 en el 46,5 %. Este hecho puede estar relacionado con el número de pacientes estudiados, la accesibilidad a los servicios de salud, la remisión oportuna y los pacientes estudiados, quienes a pesar de presentar ojos con RDP, no tenían alto riesgo.
En pacientes diabéticos tipo 2 es más común encontrar retinopatía diabética no proliferativa y edema macular. Lo observado en el estudio no se corresponde con otras investigaciones revisadas, como es el caso de Zenteno Loza,18 quien encontró un predominio de RDNP y un porcentaje más bajo de RDP.
Castillo Oti, (23 en su tesis doctoral en Santander, España, en el año 2016, encontró que de los 37 casos con retinopatía diabética, el 5,07 % presentó RDNP leve; el 1,3 % RDNP moderada, el 0,27 % RDNP severa y solo el 1,84 % presentó RDP. Estos resultados pueden estar relacionados con que España es un país desarrollado con un sistema de salud bien equipado, que permite realizar un mejor diagnóstico de retinopatía diabética con la utilización de cámaras de fondo en las áreas de atención primaria que permite un diagnóstico precoz, así como la intervención en los factores de riesgo.
Al analizar la hemoglobina glicosilada y la RD, los resultados encontrados se corresponden con lo observado en otras investigaciones, pues la hiperglucemia crónica desencadena el mecanismo de glicación no enzimática de proteínas, y la hemoglobina es un ejemplo de este proceso. La HbA1c es la más estable, la cual tiene una unión más específica con la glucosa. La relación entre ella y la glucosa es directamente proporcional a la cantidad de azúcar en sangre, por lo que la hemoglobina glicosilada refleja de manera bastante exacta la glucemia en los 2 o 3 meses anteriores al análisis. El mal control metabólico es el responsable de las alteraciones en la vasculatura retinal, lo que trae consigo no solo la aparición, sino también la progresión de la retinopatía.
Los resultados mostrados en el estudio se corresponden con lo encontrado por Carbajal Rivera24 en Perú, con un predominio de HbA1c con valores superiores al 7 % en el 69,1 % de los pacientes con RD.
Entre el 20 y el 40 % de las personas con DM desarrollan enfermedad renal. El diagnóstico de la nefropatía diabética se basa en la presencia de albuminuria persistente junto con otras complicaciones microvasculares asociadas, sin evidencia de otras causas de enfermedad renal.
En el presente estudio no se encontró asociación de las formas proliferativas de la RD con microalbuminuria o macroalbuminuria, tal como lo reflejan otras literaturas consultadas, como es el caso de Chiquito Freile,25 donde se encontró que la normoalubinuria estuvo presente en el 72,7 % de los pacientes y se asoció con formas leves de RD. Sí se corresponde parcialmente con el estudio de Sankara Nethralaya,14 en el que se encontró en pacientes diabéticos tipo 2 con RD un predominio de normoalbuminuria con 81,3 %, microalbuminuria en el 15, 9 % y macroalbuminuria en el 2,7 %.
Los valores elevados de hemoglobina glicosilada y la normoalbuminuria se asociaron de forma clínica a la retinopatía diabética proliferativa.















