Introducción
Las membranas neovasculares coroideas (MNVC) representan el crecimiento de nuevos vasos sanguíneos originados de la coriocapilar hacia el epitelio pigmentario o el espacio subretinal, por una disrupción de la membrana de Bruch ocasionada por la inflamación prolongada (neovascularización asociada a la degeneración macular relacionada con la edad, retinocoroidopatías e infecciones, traumas, miopía, secundaria a enfermedades sistémicas e idiopáticas).1
En las uveítis las alteraciones vasculares son comunes, pero la angiogénesis patológica ocurre de forma infrecuente. La neovascularización puede ocurrir en la retina y en la coroides, lo cual influye en la formación de MNVC. En la uveítis, la inflamación persistente en bajo grado puede favorecer la neovascularización.1
La MNVC en pacientes con uveítis generalmente afecta a personas de menos de 50 años y su diagnóstico temprano es esencial para el inicio rápido del tratamiento con el objetivo de prevenir la fibrosis y la pérdida permanente de la agudeza visual central en esta población económicamente activa.1
La MNVC puede aparecer en una amplia gama de pacientes con uveítis, incluyendo tanto las etiologías infecciosas como las no infecciosas. Cabe destacar que la incidencia de la MNVC en la uveítis posterior varía considerablemente dependiendo del mecanismo patológico subyacente, según la etiología que la produce. Por ejemplo, el desarrollo de la MNVC está estrechamente conectado a la morbilidad asociada con la coroidopatía punteada interna (PIC).2,3,4
Entre otras condiciones que pueden provocar el desarrollo de la MNVC se incluyen: la coroiditis multifocal, la coroiditis serpiginosa, el síndrome de presunta histoplasmosis ocular (POHS), la retinocoroiditis por toxoplasma y la enfermedad de Vogt-Koyanagi-Harada (VKH).2,3,4
La MNVC inflamatoria (MNVC-i) puede ocurrir a partir de un estímulo angiogénico mediado por la inflamación local, y es el resultado de una interrupción degenerativa en el complejo de la membrana de Bruch y el epitelio pigmentario retiniano (EPR), o ambos. Puede ser una complicación de las enfermedades inflamatorias oculares y se describe entre el 2 - 3 % de los casos de uveítis posterior. Las reacciones inflamatorias entre la coriocapilar y el epitelio pigmentario retiniano se acompañan de isquemia local con producción posterior de factor de crecimiento endotelial vascular (VEGF) y otras citoquinas que, a su vez, pueden conducir a la MNVC. Este proceso inflamatorio, además, daña el complejo de membranas del epitelio pigmentario retiniano y de Bruch, y permite que la MNVC infiltre estas capas y alcance el espacio subrretiniano.2,3
Gass, desde hace varias décadas, clasificó las MNVC en tipo 1 y tipo 2. En el tipo 1, la MNVC subepitelial crece entre la membrana basal del EPR y en el interior de la zona colágeno de la membrana de Bruch. Las MNVC asociadas con la coroidopatía punteada interna, el síndrome de presunta histoplasmosis ocular (POHS) y con otros síndromes inflamatorios del segmento posterior, son membranas tipo 2, llamadas membranas eminentemente inflamatorias, que crecen por debajo de la retina neurosensorial y anterior al epitelio pigmentario retiniano.4,5
La MNVC puede ser la primera manifestación clínica de uveítis y puede asociarse con la actividad inflamatoria o infecciosa activa. La localización de la MNVC es subfoveal en el 75 % de los casos, pero también pueden aparecer en las regiones yuxtafoveal o extrafoveal, respectivamente. Esta complicación generalmente se desarrolla adyacente a las cicatrices retinocoroideas o granulomas. Los principales síntomas de la MNVC son escotoma central y metamorfopsia, pero el paciente puede ser asintomático, especialmente en los casos en que el ojo afectado ya tiene una baja agudeza visual debido a la presencia de una cicatriz o granuloma, central o paracentral.3,4
Las técnicas de imagen basadas en ultrasonidos y la angiografía con verde de indocianina fueron las primeras en ser utilizadas para el estudio de la coroides, las cuales aún mantienen su uso y sus indicaciones clínicas para el diagnóstico y el manejo de algunas enfermedades oculares. Pero la llegada de la tomografía de coherencia óptica (OCT) ha sido el mayor avance en cuanto a la visualización de la coroides. El advenimiento de la OCT de dominio espectral (SD-OCT) representa en la actualidad un gran progreso en las técnicas de imagen de la coroides, ya que proporciona una resolución y profundidad mayor, con tiempos de adquisición muy breves.5,6,7,8
Después se introdujo una nueva técnica: Enhance DepthImaging OCT (EDI-OCT), que proporciona una visualización consistente de la coroides en la mayoría de los ojos y que permite mediciones de espesor reproducibles y precisas.8,9,10
El Instituto Cubano de Oftalmología "Ramón Pando Ferrer", como Centro de Referencia Nacional, recibe un gran número de pacientes con uveítis de todo el país, dónde no existen los medios para identificar pacientes con MNVC secundaria a estos procesos. Teniendo en cuenta que es una afección que se presenta frecuentemente en personas laboralmente activas, menores de 50 años, y que existen pocos estudios internacionales y ninguno nacional en la bibliografía revisada, decidimos realizar esta investigación con el objetivo de determinar las características clínicas-epidemiológicas de la neovascularización coroidea en los pacientes con uveítis.
Métodos
Se realizó un estudio observacional, descriptivo, transversal, en pacientes con diagnóstico de neovascularización coroidea asociada a la uveítis, atendidos por los médicos integrantes del Servicio de Uveítis e Inflamaciones Oculares del Instituto Cubano de Oftalmología “Ramón Pando Ferrer”, entre marzo de 2019 y marzo de 2020.
Se recogieron las variables demográficas edad, sexo, enfermedad de base asociada, localización de la uveítis, actividad inflamatoria del segmento anterior, localización y actividad de la membrana, hallazgos por OCT y características angiográficas, además de la agudeza visual mejor corregida (AVMC).
A cada paciente se le realizó exploración oftalmológica, que incluyó refracción para determinar AVMC mediante cartilla Log Mar, y se realizó biomicroscopia del segmento anterior en lámpara de hendidura BQ-900. Posteriormente se realizó, con dilatación pupilar previa, biomicroscopia del segmento posterior con lentes aéreos (90 D) y examen de oftalmoscopia binocular indirecta con identación escleral. Se realizó tomografía de coherencia óptica y la angiografía fluoresceínica a todos los pacientes.
Resultados
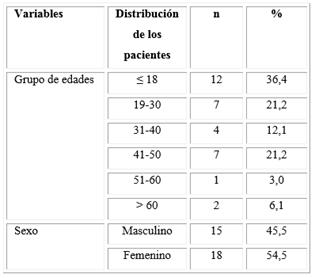
La tabla 1 expone los resultados del comportamiento de las MNVC en pacientes con uveítis durante un año, obtenidos a partir de un corte de un estudio a mayor escala. Se estudiaron 33 pacientes con 38 membranas neovasculares coroideas. El grupo de edad más frecuente fue el de menos o igual a 18 años, con el 36,4 %, y un predominio del sexo femenino, con el 54,5 %.
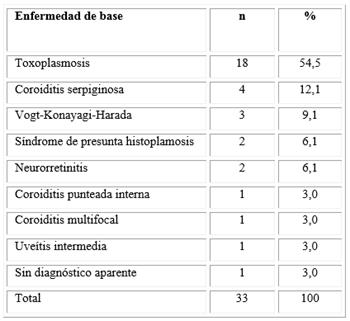
En cuanto a la enfermedad de base de estos pacientes, la toxoplasmosis ocular tuvo un mayor porcentaje con el 54,5 %, seguido de la coroiditis serpiginosa con el 12,1 % y el Vogt- Konayagi -Harada con el 9,1 %. El resto se presentó con menor frecuencia (Tabla 2).
El resto de los análisis se realizó por ojos, ya que se describió el comportamiento de las MNVC asociadas a la uveítis. De 33 pacientes, 5 fueron bilaterales, por lo que hubo 38 ojos con esta enfermedad. Ninguno de nuestros pacientes tuvo actividad inflamatoria en la cámara anterior en el momento que fueron examinados. Según la localización anatómica, en estos casos predominó la uveítis posterior con el 76,3 % (Tabla 3).
Tabla 3 Resultados según las características clínicas de las uveítis y la lateralidad de la membrana neovascular coroidea en estos pacientes

En cuanto al análisis de las MNVC, la localización más frecuente fue la subfoveal con el 47,6 %, seguida de la yuxtafoveal con el 31,6 %, y un mayor número de ellas estuvo de forma activa con el 55,3 %. Desde el punto de vista angiográfico, las MNVC que predominaron fueron las clásicas con el 73,7 %. No se encontraron en este estudio MNVC mínimamente clásicas. En cuanto a los cambios por OCT, el grosor de la MNVC se encuentra por encima del grosor foveal central; y 15 de estos pacientes, con el 39,6 %, tienen una AVMC < 50 (Tabla 4).
Discusión
Al realizar la discusión de este trabajo contamos con pocos estudios internacionales similares al nuestro para su comparación en la bibliografía revisada.
La MNVC asociada a las uveítis es reconocida como una complicación infrecuente en estos pacientes. En un estudio de Baxter y otros, en el año 2013, se reconoce una prevalencia de MNVC en pacientes con uveítis de 2,0 % (1,6 - 2,4 %).2) En este mismo estudio se encontró en menor porcentaje que el 46,9 % tenía 35 años y menos, pero se halló que la prevalencia en este grupo de edad fue superior (2,1 %) y en los mayores de 35 años fue de 1,9 %. Patel y otros estudiaron 13 704 ojos; de ellos, 77 pacientes desarrollaron MNVC (0,56 %).3 En cuanto al sexo, en este último estudio predominó el femenino.2 En un estudio en la India también el 66,7 % tenía menos de 35 años, y predominó el sexo femenino con el 55,6 %,5) Similar a lo encontrado por los autores donde los menores de 30 años fueron los más frecuentes, con 57,6 %.
Las enfermedades infecciosas fueron las más frecuentes en esta investigación (60,6 %), dentro de ella la toxoplasmosis ocular, con el 54,5 %, lo cual no coincide con ninguno de los trabajos revisados, donde las causas no infecciosas asociadas a MNVC son más frecuentes.2,3,4,5,6,7
Se recoge en un estudio publicado que el nivel de actividad inflamatoria en la cámara anterior fue un factor de riesgo para el desarrollo de la MNVC. Específicamente los ojos con clasificación 2+ o peor de celularidad en la cámara anterior tuvieron una incidencia significativamente mayor a los 2 años de desarrollar de MNVC (6,3 %) en comparación con aquellos cuyas células en la cámara anterior se clasificaron como silenciosas (2,8 %).2) Sin embargo, los autores de esta investigación no encontraron actividad inflamatoria en la cámara anterior.
La localización anatómica de la uveítis en los casos con MNVC de este estudio presentó la uveítis posterior como la más frecuente (76,3 %). En el estudio de Baxter y otros la uveítis posterior se presentó en un alto porcentaje (85,2 %). En ese mismo trabajo encontraron que el 83,9 % tenía MNVC bilaterales, al ser las causas no infecciosas las más frecuentes,2 a diferencia de lo encontrado por los autores de esta investigación, donde solo tenían una bilateralidad de 15,2 % y predominaron las causas infecciosas. En un trabajo de Guangdong, China, encontraron que uno de cinco pacientes presentaba MNVC bilateral.6,7 En otro estudio expresan que la presencia de MNVC en el ojo contralateral se asoció con un riesgo varias veces mayor de desarrollar la enfermedad en el segundo ojo (17,2 %).2
En este estudio se encontró que la localización más frecuente de la membrana fue la subfoveal, con 47,6 %; mientras el estudio Indio publicado en el año 2019 encontró que las MNVC más frecuentes fueron las yuxtafoveales (44,5 %) seguidas de las subfoveales (33,3 %) y las peripapilares (22,2 %).5
Wu y otros examinaron retrospectivamente la demografía, las causas de uveítis y las características de la lesión en 150 ojos (166 lesiones) de 125 pacientes con uveítis, complicada por el desarrollo de MNVC. Los pacientes fueron vistos durante un período de 11 años en un centro de referencia en Huizhou, Guangdong, China. La gran mayoría de las lesiones fueron de localización subfoveal (39,8 %), yuxtafoveal (20,5 %) o extrafoveal (36,8 %), con solo una minoría cerca de las arcadas (1,8 %) y el disco óptico (1,2 %), similar a los hallazgos de este estudio.6
En el estudio chino las 166 MNVC se describieron con una morfología "clásica" basada en la angiografía fluoresceína, y de los 31 ojos fotografiados con OCT, las lesiones eran subretinianas en todos los casos.6) Sin embargo, el mayor porcentaje encontrado por los autores de esta investigación en relación con el tipo angiográfico de la membrana correspondió predominantemente a las clásicas en el 73,7 %.
En relación con el grosor de la membrana y el grosor macular por OCT, con la actividad de esta, no encontramos estudios que nos permitieran evaluar nuestros resultados. Se considera que, a pesar de no tener actividad inflamatoria en la cámara anterior y de tratarse en su mayoría de enfermedades infecciosas del segmento posterior, aún existía actividad en la membrana en el 55,3 %. En cuanto a la agudeza visual mejor corregida, la mayoría de los pacientes tenían visiones menores de 85 VAR, similares al comportamiento del estudio publicado por Baxter y otros.2
Se concluye que la MNVC en pacientes con uveítis predomina en el sexo femenino, en la edad pediátrica y en jóvenes. Se asocia con mayor frecuencia a enfermedades infecciosas, dentro de ellas la toxoplasmosis ocular, y un pequeño número de pacientes desarrollaron MNVC bilateral. Fueron localizadas con mayor frecuencia las membranas subfoveales. Por angiografía fluoresceínica predominaron las clásicas, mientras el grosor de la MNVC fue mayor que el grosor foveal central. La agudeza visual mejor corregida en la mayor parte de nuestros pacientes estudiados fue menor que 85 VAR.