Introducción
La infección por el virus severe acute respiratory syndrome coronavirus-2 (SARS-CoV-2) causa la enfermedad coronavirus infectious disease-19 (COVID-19). Cerca del 30 % - 60 % de los pacientes afectados desarrollan una neumonía viral grave (neumonía causada por la COVID-19) y pueden requerir ingreso en una Unidad de Cuidados Intensivos (UCI) por presentar distrés respiratorio agudo, choque séptico, fracaso multiorgánico, y la mortalidad varía del 16 % al 78 % según diferentes estudios.1,2
La elevada letalidad de la COVID-19 ha motivado estudios para establecer factores predictivos de mortalidad por esta causa1,3,4, pero suelen presentar sesgos, se limitan al contexto para el que se validan o no son específicos para pacientes con neumonía causada por la COVID-19. Por otra parte, se ponderan más variables clínicas y paraclínicas en detrimento de marcadores de oxigenación, a pesar de que la hipoxemia es una de las complicaciones más comunes, aunque se reconocen los aportes de diferentes investigadores que han abordado el estudio de marcadores de oxigenación en pacientes con COVID-19.4,5,6
Cabe advertir que, en el contexto guantanamero, hasta la fecha no se encuentran estudios que ponderen en qué medida los marcadores de oxigenación predicen la mortalidad por neumonía causada por la COVID-19, cuestión que adquiere pertinencia social al tener en cuenta que la fisiopatología de este tipo de neumonía difiere de las otras conocidas.
Lo comentado justifica el presente estudio dirigido a solucionar el siguiente problema científico ¿Cuál es el valor de los marcadores de oxigenación para predecir la mortalidad en pacientes con neumonía por COVID-19? Y en coherencia con este el objetivo es determinar el valor de los marcadores de oxigenación para la predicción de mortalidad por neumonía causada por la COVID-19 en pacientes egresados de la unidad de cuidados intensivos (UCI) del Hospital General Docente “Dr. Agostinho Neto” de Guantánamo en el bienio 2020-2021. En este estudio se ofrece un referente investigativo para el contexto territorial que da respuesta a esta problemática, y sus resultados sirven de guía al médico tratante para la monitorización no invasiva de este tipo de paciente.
Método
Se realizó un de una cohorte de 276 pacientes con diagnóstico de neumonía causada por la COVID-19 egresados de la UCI del Hospital General Docente “Dr. Agostinho Neto” en el bienio 2020-2021, según los criterios expuestos en el protocolo cubano para la atención a esta pandemia.7) Se excluyeron las gestantes, puérperas y aquellos con estadía menor a 48 horas. No se consideró el tamaño muestral, pues se trabajó con toda la población objetivo.
Los pacientes se aglutinaron en dos subgrupos: un grupo control (n=54) que presentaron neumonía causada por la COVID-19 y se egresaron vivos, y un grupo estudio (n=114), conformado por los que presentaron neumonía causada por la COVID-19 y se egresaron fallecidos. Se utilizaron los métodos analítico-sintético, inductivo-deductivo, sistematización, estudio documental, estudio de casos y controles.
Para la consideración de valores de los marcadores de oxigenación se tomaron los peores resultados de las gasometrías arteriales respirando aire ambiente a nivel del mar (FiO2 0,21), realizadas en las primeras 6 horas del ingreso del paciente (valor inicial) y a las 48 horas de este.
Se estudiaron la saturación periférica de oxígeno (SpO2), saturación arterial de oxígeno (SaO2), diferencia alveolo-arterial de oxígeno (DA-aO2), relación presión arterial de oxígeno (PaO2) y fracción inspirada de oxígeno (FiO2) [PaO2/FiO2]. La variable dependiente fue ser egresado fallecido por presentar neumonía causada por la COVID-19.
Para satisfacer el objetivo del estudio las variables estudiadas se clasificaron en escalas cualitativas (nominales) y fueron dicotomizadas según presentaron o no, relación con el estado al egreso fallecidos por neumonía causada por la COVID-19, cuáles cumplieron la doble condición de resultar factor de riesgo más frecuentes y más asociadas a la probabilidad de egresar fallecido por neumonía causada por la COVID-19.
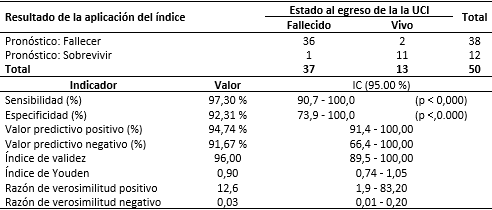
Con la información que se obtuvo se construyó una ecuación que expresó la probabilidad de que el paciente con neumonía causada por la COVID-19 falleciera en función del conjunto de marcadores de oxigenación que se identificaron como como predictores de este desenlace. Luego se valoró la viabilidad de la ecuación propuesta para la predicción de la mortalidad por neumonía causada por la COVID-19. Para esto se seleccionaron mediante muestreo aleatorio al azar 50 pacientes de los ingresados en la uci en el periodo de estudio (n=176) y se le calculó la probabilidad de egresar fallecido, y el área bajo la curva ROC (receiver operating characteristic curve) para precisar su capacidad predictiva.
Las variables se resumieron mediante la frecuencia absoluta, el cálculo de los porcentajes (%) e intervalos de confianza 95 % (IC 95 %).
Se determinó la asociación entre variables mediante la técnica de Ji cuadrado de independencia, el cálculo del Odds Ratio (OR) para cada variable. Para valorar la viabilidad de la ecuación propuesta se estimó la sensibilidad, especificidad, el valor predictivo, el índice de Youden, índice de validez, y las razones de verosimilitud. Los datos se procesaron con el paquete SPSS versión 15.1.
Los autores declaran que el estudio se aprobó por el Consejo Científico de la institución participante, y se realizó conforme a las normas de la ética de la institución y a la Declaración de Helsinki.
Resultados
La tabla 1 muestra que la letalidad fue superior en pacientes que presentaron valores bajos de SpO2 al ingreso (87,3 % OR=5,4 IC 95 % 2,3-12,4 p=0,000) o a las 48 horas de este (84,6 % OR=1,9 IC 95 % 0,9-3,7 p=0,006), y de SaO2 al ingreso (84,6 % OR=3,7 IC 95 % 1,3-8,4 p=0,01).
Tabla 1 Marcadores de oxigenación identificados como factores de riesgo de mortalidad por neumonía causada por la COVID-19
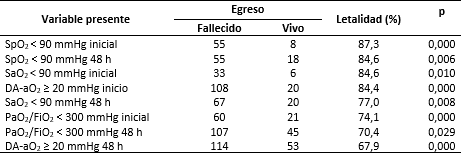
Leyenda: inicial: al momento del ingreso, 48 h: 48 horas después del ingreso, Si: la variable se registró en el paciente, No: la variable no se registró en el paciente
Fuente: datos de la investigación.
La variable con mayor valor predictivo positivo fueron SpO2 (87,3 %) menor de 90 mmHg al momento del ingreso (Tabla 2). El mayor valor predictivo negativo se registró para la variable DA-aO2 menor de 20 mmHg a las 48 h del ingreso (95,6 %). Se aprecia que el riesgo atribuible fue superior para la variable PaO2/FiO2 menor de 300 mmHg (0,59) al momento del ingreso (0,52). El riesgo atribuible porcentual fue mayor para las variables DA-aO2 mayor o igual a 20 mmHg al momento del ingreso (95,8 %) y a las 48 h del ingreso (95,3 %).
Tabla 2 Caracterización de los marcadores de oxigenación identificados como factores de riesgo de mortalidad por neumonía causada por la COVID-19 según valor predictivo y riesgo atribuible
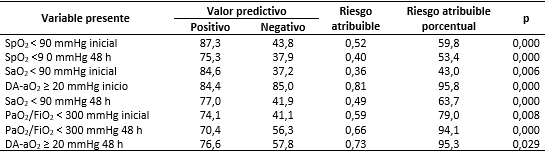
Leyenda: inicial: al momento del ingreso, 48 h: 48 horas después del ingreso, Si: la variable se registró en el paciente, No: la variable no se registró en el paciente
Fuente: datos de la investigación.
En cuanto a los marcadores de oxigenación que presentaron mayor probabilidad de asociarse al riesgo de muerte por neumonía causada por la COVID-19, reflejó la probabilidad de asociarse a la mortalidad y la ponderación de esta, como puede apreciarse en la tabla 3.
Tabla 3 Marcadores de oxigenación con mayor probabilidad de asociarse al riesgo de muerte por neumonía causada por la COVID-19
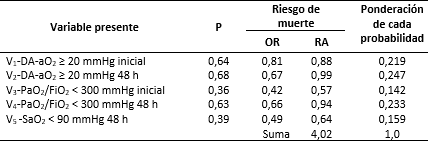
Leyenda: P: Probabilidad de fallecer si está presente, inicial: al momento del ingreso, 48 h: 48 horas después del ingreso
Fuente: datos de la investigación.
Del procedimiento matemático aplicado emergió la siguiente ecuación que facilitó prospectar la probabilidad de fallecer del paciente con neumonía causada por la COVID-19 según la alteración de los marcadores de oxígeno estudiados: Pf=(0,219 × V1) + (0,247 × V2) + (0,142 × V3) + (0,233 × V4) + (0,159 × V5); donde: Pf es la probabilidad de fallecer. Para su aplicación, la ponderación que correspondió a cada variable presente se multiplicó por 1 si estuvo presente o por 0 si estuvo ausente; luego, se sumaron las puntuaciones y se obtuvo la probabilidad de que el paciente fallezca; mientras más se aproximó la probabilidad a 1, mayor fue el riesgo de morir.
En la tabla 4 se revela que la valoración de la viabilidad de la ecuación mostró una elevada sensibilidad (p < 0,001) y especificidad (p < 0,01), así como su adecuado valor predictivo positivo y negativo. Se precisó que el área bajo la curva ROC fue 0,94 (IC 95% 0,8365-1,0385), considerablemente alta, hecho coherente con que el uso de la ecuación de riesgo propuesta tiene buena capacidad predictiva.
Discusión
La predicción del riesgo de mortalidad es reconocida en la Medicina por su utilidad para concebir con bases científicas los modos de actuación en torno a las enfermedades. En tal sentido, ante la elevada incidencia y morbilidad de la COVID-19 se han identificado factores predictivos que permiten estratificar el riesgo en los enfermos e interrumpir la progresión de la enfermedad hacia formas severas y la muerte.8,9) En este ámbito, este estudio satisfizo el objetivo de determinar el rendimiento de marcadores de oxigenación seleccionados como predictores de mortalidad en pacientes con neumonía causada por la COVID-19.
De esta manera, se concluye que la anormalidad de la DA-aO2, la relación PaO2/FiO2, la SaO2 y la SpO2, al momento del ingreso y a las 48 horas de este, fueron predictores de mortalidad en pacientes con COVID-19, sin embargo, las alteraciones de la DA-aO2 y la relación PaO2/FiO2, al momento del ingreso y a las 48 horas de este, así como la anormalidad de la SaO2 a las 48 horas de este, presentaron mejores valores predictivos, con respecto a los criterios de Odss Ratio y valor predictivo positivo y negativo, tal como se evidencia en estudios bajo igual línea de investigación.10,11
Las variables que presentaron mayor poder predictivo para este desenlace fueron representadas en una ecuación de predicción de riesgo, cuya área bajo la curva ROC reveló que tiene una buena capacidad para predecir el riesgo de muerte de las personas con neumonía causada por la COVID-19, por lo que se concluye que constituye un instrumento útil para identificar con precocidad a los pacientes con riesgo de fallecer, lo que facilita al médico tratante la adecuación de terapéuticas con el fin de variar la progresión de la enfermedad. Es de resaltar que ninguna vía matemática sustituye el juicio del médico, basado en su experiencia clínica y la situación particular del paciente y su contexto.
Se reconocen los aportes de diferentes investigadores que advierten que los pacientes con insuficiencia respiratoria aguda que presentan alteraciones de la oxigenación tienen mayor riesgo de fallecer3,5, pero los resultados de este estudio adquieren relevancia porque se evaluaron pacientes con neumonía causada por la COVID-19, cuya base fisiopatológica es diferente a la otras neumonías, y es un tipo de neumonía nueva, sobre la cual las evidencias no son suficientes, por lo que el referente que se ofrece puede contribuir a la ampliación de la evidencia científica.
En este orden de idea, se señala que se han propuesto muchas escalas pronósticas en relación con la COVID-1912,13, algunas integran gran número de variables demográficas, clínicas y resultados de estudios complementarios, otras no incluyen variables de laboratorio o radiológicas, otros consideran más los resultados de estudios de laboratorio o variables clínicas2,3,13,14 y, de manera general, la mayoría presentan limitaciones para su implementación pues recogen variables en distintos momentos evolutivos de la enfermedad o no siempre disponibles en todos los servicios sanitarios. Cabe resaltar que el objetivo de este estudio no fue comparar el rendimiento de los marcadores de oxigenación como predictivos de mortalidad con otras escalas de predicción de mortalidad por COVID-19, y menos reemplazarlas.
Los pacientes estudiados presentaron neumonía causada por la COVID-19 moderada-grave, por lo que se presupone que presentaban edema pulmonar, exudación de fibrina en los alveolos, formación de membranas hialinas, alteraciones del surfactante pulmonar, atelectasias y daño de la membrana alveolo-capilar, esto disminuye el intercambio gaseoso por limitación de la difusión de gases, alteración en la relación ventilación-perfusión e incremento de los cortocircuitos intrapulmonares (Qs/Qt), lo que explicó las alteraciones de los marcadores de oxigenación evaluados. A esto último, también contribuye la pérdida del reflejo de vasoconstricción hipóxica regional en los pulmones dañados por el virus SARS-Cov-214, que impidió que se mantenga el flujo sanguíneo en las regiones pulmonares mal ventiladas, y esto aumentó la Qs/Qt. e incrementaron el desequilibrio de la oxigenación.
Estas alteraciones anatomo-fisiológicas están determinadas por la respuesta inflamatoria, la liberación excesiva de citocinas inflamatorias (IL-6, IL-10), y otros mediadores inflamatorios y la evasión viral a la respuesta celular inmune desencadenadas por la infección por el virus SARS-Cov-2 causal de la COVID-19.15 También influye la presentación de disfunción endotelial microvascular, endotelitis vascular pulmonar y trombosis microvascular.15
Los argumentos teóricos expuestos con anterioridad se sustenten en estudios de necropsias de pacientes fallecidos por COVID-1913 en los que se ha demostrado que estos presentaron una fase exudativa y proliferativa de daño alveolar difuso, que incluyó congestión capilar, necrosis de los neumocitos, presencia de neumocitos atípicos e hiperplasia de los neu mocitos tipo 2, membranas hialinas, edema intersticial e intraalveolar, metaplasia escamosa con atipia, así como signos de microtrombosis difusa a nivel periférico y trombosis. Estos hallazgos podrían explicar la hipoxemia grave en pacientes con neumonía causada por la COVID-19 moderada-grave, consecuencia del trastorno en la difusión de gases, de la ventilación-perfusión y de la pérdida del reflejo de vasoconstricción hipóxica.
Una fortaleza de este estudio fue estudiar el total de egresados que presentaron neumonía causada por la COVID-19 durante el periodo de estudio. Entre las limitaciones para establecer relaciones causales entre las variables estudiadas y la mortalidad por neumonía causada por la COVID-19 estuvieron la heterogeneidad de tratamientos empleados, consecuencia de la evolución de las recomendaciones nacionales e internacionales; que se trató de un diseño retrospectivo y no se consideró el fenotipo del síndrome de distrés respiratorio. Aunque los aspectos señalados no demeritan los resultados y se constituyen en puntos de partida para otras investigaciones.
Conclusiones
Se concluye que la anormalidad de la DA-aO2, la relación PaO2/FiO2, la SaO2 y la SpO2, al momento del ingreso y a las 48 horas de este son predictores de mortalidad en pacientes con COVID-19, pero las alteraciones de la DA-aO2 y la relación PaO2/FiO2 al momento del ingreso y a las 48 horas de este, así como la anormalidad de la SaO2 a las 48 horas de este, presentaron mejores valores predictivos.