Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Medicina
versión On-line ISSN 1561-302X
Rev cubana med v.42 n.4 Ciudad de la Habana jul.-ago. 2003
Instituto Nacional de Oncología
Reconstrucción mandibular con el colgajo libre del peroné
Dra. Teresa Cruz Rivero,1Dr. Luis Ferbeyre Binelfa2 y Dr. Miguel Azcue Bilbao3
Resumen
Se reconstruyó la mandíbula a 4 pacientes mediante la utilización del colgajo libre del peroné. Se restauró el segmento anterior de la mandíbula y fue necesario utilizar más de 12 cm de hueso. Se emplearon gafas-lupa de 2,3 × para la anastomosis vascular. Se efectuó osteosíntesis con miniplacas de titanio en 2 pacientes y en los otros 2, con alambre 01. No se presentó necrosis del colgajo en ninguno de los pacientes. El tiempo quirúrgico promedio fue de 7,25 h y el de hospitalización, después de la cirugía, de 41,25 d. Se logró recuperación satisfactoria desde el punto de vista funcional y estético.
DeCS: COLGAJOS QUIRURGICOS; PERONE; TRAUMATISMOS MANDIBULARES/cirugía.
El colgajo peroneal, como tal, fue descrito inicialmente por Taylor en 19741 para reconstruir un defecto de tibia; sin embargo, Serra fue el primero en utilizarlo para la reconstrucción mandibular2 e Hidalgo, el primero en publicarlo.3
Desde entonces hasta la fecha, se han descrito otros sitios donadores de hueso, por ejemplo: el radio, la escápula y la cresta ilíaca, pero el colgajo del peroné es actualmente uno de los más utilizados y va desplazando a los restantes por el mejor conocimiento de su vascularización, la facilidad en su diseño, el aporte de una buena longitud de hueso y el hecho de que puede ser utilizado con un componente fascio cutáneo útil, tanto para la reconstrucción intraoral como para la extraoral.4-6 Es el colgajo de elección en pacientes en los cuales el defecto mandibular es superior a 12 cm.7
Métodos
Hemos reconstruido la mandíbula de 4 pacientes con el colgajo libre del peroné y en todos ellos fue necesaria la reconstrucción del segmento anterior de la mandíbula y la utilización de más de 12 cm de hueso. Empleamos gafas-lupa de 2,3 × para realizar la anastomosis vascular.
Hicimos la sutura de los vasos con hilo monofilamento no absorbible, término terminal, y en forma discontinua.
En los 2 primeros pacientes se realizó la osteosíntesis con miniplacas de titanio y en los otros 2, con alambre 01.
Pudimos reconstruir por simple sutura el sitio donador porque no se utilizó acompañado de una paleta de piel.
Resultados
Ninguno de los pacientes presentó necrosis del colgajo, 2 de ellos tuvieron dehiscencia de la sutura intrabucal con exposición parcial del hueso.
El tiempo quirúrgico promedio fue de 7,25 h y el tiempo de hospitalización, después de la operación, 41,25 d.
La recuperación funcional se ha logrado antes de los 3 meses, durante los cuales los pacientes han estado ingiriendo alimentos blandos y líquidos por la boca y hablando de forma aceptable.
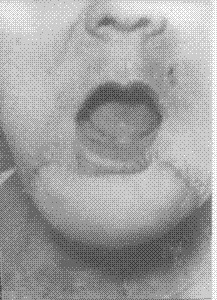
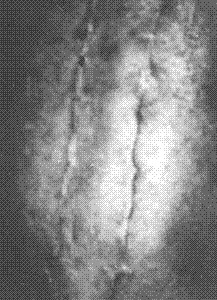
La recuperación estética, tanto del área operada como del sitio donador, la consideramos satisfactoria y puede apreciarse en las figuras 1 a la 4.
FIG.1. Vista anterior apertura bucal.
FIG.2. Vista anterior cierre bucal.
FIG.3. Vista lateral izquierda cierre bucal y perfil.
FIG.4. Sitio donante de la pierna.
Discusión
La evolución de todos los pacientes, hasta el momento, ha sido satisfactoria (100 %) y ha alcanzado un porcentaje superior a los reportados por otros autores que oscila entre el 75 y el 98 %.8-14
La dehiscencia de la sutura con la consecuente exposición parcial de la neomandíbula la consideramos asociada a la tensión sobre ese sitio, ya que con estos primeros pacientes no hemos utilizado el peroné acompañado de una paleta de piel, teniendo en cuenta que las perforantes septocutáneas están ausentes en un 9 % de los casos15 y que, en otros, el suplemento sanguíneo de la piel puede provenir de una rama de la arteria tibial posterior, lo que obliga a realizar una anastomosis independiente de ese pedículo cutáneo.16
El tiempo quirúrgico promedio alcanzado puede ser considerado como muy bueno en este tipo de cirugía, y se logró porque la intervención fue efectuada por 2 equipos quirúrgicos que trabajaron simultáneamente.
El tiempo promedio de hospitalización después de la operación fue superior a los 21 d reportados por Hidalgo8 y es posible que esté relacionado con nuestro temor a dar el alta precozmente, por tratarse de nuestros primeros pacientes, pero nos hemos propuesto igualarlo en el futuro.
La recuperación funcional y estética de los 4 pacientes ha sido satisfactoria y coincide con lo reportado por otros autores.8,9
Summary
The mandible was reconstructed in 4 patients by using the free flap of the fibula. The anterior segment of the mandible was reconstructed and it was necessary to use more than 12 cm of bone. Loupe-glasses of 2.3 x were utilized for the vascular anastomosis. Osteosynthesis was performed with titanium miniplates in 2 patients and in the other 2 with wire 01. No flap necrosis was observed in any of the patients. The average surgical time was 7.25 h and hospitalization after surgery was 41.25 d. A satisfactory recovery was attained from the functional and aesthetic point of view.
Subject headings: SURGICAL FLAPS; FIBULA MANDIBULARE; MANDIBULAR INJURIES/SURGERY.
Referencias bibliográficas
- Taylor GL, Miller G, Ham F. The free vascularized bone graft. A clinical extension of microvascular thecniques. Plast Reconstr Surg 1975;55:533-44.
- Serra JM, Paloma V, Mesa F, Vallesteros A. The vascularized fibula graft in mandibular reconstruction. J Oral Maxillofac Surg 1991;49(3):244-50.
- Hidalgo DA. Fibula free flap: Anew method of mandible reconstruction. Plast Reconstr Surg 1989;84(1):71-9.
- __________. Fibula free flap mandible reconstruction. Microsurgery 1994;15:24-38.
- Boyd JB. The place of the iliac crest vascularized oromandibular reconstruction. Microsurgery 1994;15:250-6.
- Cheung SW, Anthony JP, Lawson W, Biller HF. A systematic aproach to foncional reconstruction of the oral cavity following partial and total glossectomy. Arch Otolaryngol Head Neck Surg 1994;120:589-601.
- Shenaq SM. Refinements in mandibular reconstruction. Clin Plast Surg 1992;19(4):809-17.
- Hidalgo Da, Disa JJ, Cordeiro PE, AU QY. Free flaps for oncologic surgical defects. Plast Reconstr Surg 1998;102(3):722-34.
- Urken ML, Buchbinder D, constantino PD. Oromandibular reconstruction using microvascular composite flaps. Arch Otolaryngol Head Neck Surg 1998;124:46-55.
- Kroll SS, Schusterman MA, Reece GP. Choice of flap and incidence of free flaps sucess. Plast Reconstr Surg 1996;98:459.
- Blackwell KE, Buchbinder D, Biller HF, Urken ML. Reconstruction of masive defects in the head and neck. Head Neck 1997;19:620.
- Lee JH, Kim MJ, Kim JW. Mandibular reconstruction with free vascularized fibular flap. J Craniomaxillo Fac Surg 1995;23:20.
- Jones NF, Jhonson JT, Shestak KC. Microsurgical reconstruction of the head neck. Ann Plast Surg 1996;36:37.
- Hidalgo DA, Rekow A. Review of 60 consecutive fibula free flap mandible reconstruction. Plast Reconstr Surg 1995;96:585.
- Schusterman MA, Reece GP, Miller MJ, Harris S. The osteocutaneous free fibula flap: Is the skin paddle reliable. Plast Reconstr Surg 1992; 90:787-93.
- Weber R, Pederson W. Skin paddle salvage in the fibula osteocutaneous free flap with secundary skin paddle vascular anastomosis. J Reconstrur Microsurg 1995;11:239-41.
Recibido: 15 de mayo de 2003. Aprobado: 19 de junio de 2003.
Dra. Teresa Cruz Rivero. Instituto Nacional de Oncología, calle 29 y E, El Vedado, Ciudad de La Habana, Cuba.
1 Especialista de II Grado en Oncología. Investigador Agregado. Cirujano del Servicio de Cabeza y Cuello.
2 Especialista de I Grado en Oncología. Cirujano del Servicio de Cabeza y Cuello.
3 Especialista de II Grado en Oncología. Investigador Auxiliar. Jefe del Servicio de Cabeza y Cuello.