Introducción
Las fracturas intertrocantéricas del extremo proximal del fémur son el grupo nosológico con mayor morbilidad y mortalidad entre todas las lesiones traumáticas del esqueleto, debido a su frecuencia y por ser características de personas de la tercera edad.1,2,3 Se consideran una amenaza para la supervivencia de los pacientes ancianos.4,5 Para 2040 se pronóstica un aumento considerable del número de personas mayores de 65 años; y, con ello, el incremento de las fracturas de cadera, que se estiman en 6,3 millones para 2050.1,2 Actualmente se utiliza el término de epidemia para calificar estas lesiones. Cuba, con una tasa de envejecimiento similar a la de países desarrollados, no escapa de esta realidad.4,6
Las fracturas inestables del macizo trocantérico resultan un reto para el cirujano actuante. Las condiciones de inestabilidad intrínsecas, que representa la pérdida de la continuidad de la pared posteromedial y su implicación en la transmisión de la carga de fuerza del fémur, las hacen entidades con características propias.7
El cirujano puede modificar tres factores que afectan el resultado del tratamiento de una fractura: la reducción, la selección del material de osteosíntesis y su colocación óptima.8,9,10 Es indispensable la elección de un material de osteosíntesis que permita el deslizamiento del tornillo cefálico por el colapso que sufrirá durante la consolidación.9,10,11 El empleo del clavo proximal femoral (PFN, sus siglas en inglés) en el tratamiento de fracturas inestables del extremo proximal del fémur ha mostrado una serie de ventajas desde el punto de vista clínico y biomecánico.11,12,13 En los servicios del Hospital Universitario Dr. “Miguel Enríquez” este sistema de osteosíntesis ha permitido mejorar la asistencia a los pacientes con este tipo de trauma.
Por consiguiente, el objetivo de este trabajo fue evaluar la efectividad de la reducción, la colocación del implante y el tiempo de consolidación en fracturas del extremo proximal del fémur tratadas con clavo femoral proximal.
Métodos
Se realizó un estudio longitudinal prospectivo para evaluar la efectividad del tratamiento con PFN de las fracturas del extremo proximal del fémur en el Hospital Universitario Dr. “Miguel Enríquez” entre enero de 2014 y enero de 2019. El universo de estudio estuvo constituido por 114 pacientes. Para la selección de la muestra se tuvieron en cuenta los siguientes criterios:
Criterios de inclusión
Pacientes con fracturas del extremo proximal del fémur 31-A2 y 31-A3, según la clasificación AO/OTA, tratadas con clavo femoral proximal (PFN).
Pacientes mayores de 19 años.
Pacientes que aceptaron formar parte de la investigación.
Criterios de exclusión
Pacientes tratados con otros métodos de osteosíntesis.
Paciente que rehusaron participar en el estudio.
Criterios de salida
Pacientes que incumplieron las indicaciones médicas.
Pacientes que no asistieron a las consultas de seguimiento.
Se utilizó el clavo trocantérico GT STANDARD del sistema de enclavado intramedular LNS, por sus siglas en inglés (Logic Nailing System), diseñado y fabricado por Surgival, Grupo Cosías de Valencia, España.
Los datos demográficos de los pacientes y la clasificación de las fracturas se reflejaron en un modelo de recolección de datos. Se consideraron otras variables como el tipo de reducción; en este caso, la anatómica, restitución de los fragmentos y del ángulo cérvicodiafisario o en 10º de valgo; y la alineación, restitución del ángulo cérvicodiafisario sin reconstrucción anatómica de los fragmentos.
Se analizó también la posición final del tornillo de 6 mm en cabeza y cuello femoral:
Centrado sobre el eje del cuello y cabeza femoral en ambas proyecciones.
Centro inferior, mitad inferior del cuello y cabeza femoral anteroposterior y centrada en la proyección lateral.
Otra posición que no coincida con las anteriores.
Las complicaciones se evaluaron al año de evolución mediante la escala de Merle D´Aubigne Postel. Se realizó un seguimiento promedio de 18 meses (rango de 12 y 26 meses).
Resultados
Fueron evaluados 114 pacientes con un promedio de edad de 76,4 años. Predominó el rango entre 61 y 80 años con 75 casos para un 65,8 %. La fractura de cadera afectó más a las mujeres (tabla 1).
Tabla 1 Distribución según edad y sexo
| Edad | Masculino | Femenino | Total | |||
|---|---|---|---|---|---|---|
| n | % | n | % | n | % | |
| 40-50 | 4 | 3,5 | 2 | 1,7 | 6 | 5,2 |
| 51-60 | 4 | 3,5 | 8 | 7,0 | 12 | 10,5 |
| 61-70 | 13 | 11,4 | 19 | 16,6 | 32 | 28 |
| 71-80 | 19 | 16,8 | 24 | 21 | 43 | 37,8 |
| 83 o más | 9 | 7,8 | 12 | 10,5 | 21 | 18,3 |
| Total | 49 | 43,0 | 65 | 57,0 | 114 | 100 |
Fuente: Modelo de recogida de datos.
La fractura 31-A2 fue la más usual y dentro de estas sobresalió el desprendimiento total o parcial del trocánter menor (31-A2.1). El 61,2 % de los pacientes se intervino en las primeras 24 horas de producido el trauma; y el resto, entre el primer y el quinto día. Se logró la reducción anatómica con continuidad de la cortical interna en 82 casos y la mayoría mantuvo la reducción hasta la consolidación total; sin embargo, durante el seguimiento 14 pacientes la habían perdido.
Se decidió evaluar el comportamiento de la posición del tornillo y la calidad de la reducción. La posición centro inferior resultó la más utilizada (68,5 %) y la posición central se empleó en el 13,6 %. De los 14 pacientes con pérdida de la reducción, solo el 28,5 % había logrado la reducción de la fractura. Ningún paciente con posición centro-inferior o central sufrió complicaciones (tabla 2).
Tabla 2 Pérdida de la reducción según la posición del tornillo
| Reducción | Posición del tornillo | Total | ||||||
|---|---|---|---|---|---|---|---|---|
| Centro inferior | Centrado | Otra posición | ||||||
| n | % | n | % | n | % | n | % | |
| Anatómica | 0 | 0 | 1 | 7,1 | 3 | 21,4 | 4 | 28,5 |
| Alineación | 0 | 0 | 2 | 21,4 | 7 | 50 | 10 | 71,5 |
| Total | 0 | 0 | 3 | 28,5 | 10 | 71,5 | 14 | 100 |
Fuente: Modelo de recogida de datos.
Debido al déficit preoperatorio, el 37,6 % de los casos precisó de transfusión sanguínea, con un promedio 1 a 2 unidades de glóbulos; en cambio, no hubo necesidad de transfusión posquirúrgica y las pérdidas estimadas no excedieron los 100 cc. Al término del seguimiento, 107 pacientes alcanzaron la consolidación con un promedio de 4,2 meses; los casos sin consolidar no pudieron recibir acciones debido a su avanzada edad, pero el dolor no interfirió en sus cuidados diarios.
Las complicaciones generales fueron la bronconeumonía, la escara por decúbito y la trombosis venosa profunda. Como complicación local, la pérdida de la fijación resultó la más frecuente con 14 casos. Este incoveniente, unido a la consolidación en varo, provocó un acortamiento del miembro.
Cuatro pacientes desarrollaron una infección aguda en el abordaje supratrocantérico, se aisló Sthaphylococcus aureus sensible a ceftriaxone y, luego del desbridamiento quirúrgico y la terapia antibiótica, evolucionaron satisfactoriamente con conservación del implante hasta la consolidación fracturaria.
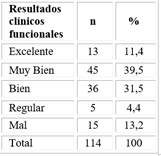
El estado funcional de los pacientes se valoró con la medición del inicio de marcha en semanas y la escala de Merle D´Aubigne Postel (tabla 3). De los 114 evaluados, la mayoría se ubicó entre excelente y bien; solo 15 tuvieron malos resultados.
Discusión
Las fracturas del extremo proximal del fémur se consideran una pandemia silenciosa por el incremento progresivo de su incidencia.1,2,3) Estas lesiones afectan a un gran número de adultos mayores y mantienen elevadas tasas de morbimortalidad.2,3,6 Son inestables por la ruptura de la pared posteromedial donde ocurre la transferencia de cargas que provienen de la columna vertebral hacia los miembros inferiores.7,8
En el proceso de consolidación de estas lesiones puede ocurrir el colapso del foco de la fractura7,8,10,11 que provocará las llamadas complicaciones mecánicas, como el cut in o cut out.10,11 La introducción de implantes deslizantes (DHS o PFN) disminuyen estos contratiempos.9,12,13,14
El deslizamiento del tornillo sobre el clavo endomedular en el sistema PFN favorece la estabilidad y la consolidación. El tipo de fractura y la calidad de la reducción, conjuntamente con la posición del tornillo en el cuello y cabeza femoral, están muy relacionadas con complicaciones a lo largo de la evolución.9,14,15,16
Con el advenimiento de los implantes deslizantes ha entrado en discusión la necesidad de una reducción anatómica; sin embargo, numerosos estudios la consideran imprescindible para lograr resultados satisfactorios.9,11,14 La tendencia actual es a un alineamiento, añadido a la restitución de la pared posteromedial y al valor del ángulo cervico-diafisiario.18,19,20
Catania y otros21 revisaron 323 fracturas intertrocantéricas tratadas con PFN y en el 3,7 % ocurrió la pérdida de la fijación. Por su parte, Hsueh y otros11 refieren que la tasa de desprendimiento en los dispositivos con clavos cefalomedulares puede ser hasta de un 20 %.
El tornillo cefálico en posición superolateral o anterolateral se relaciona con un alto índice de complicaciones y reintervenciones.14,15,16,23) La incidencia de un 12,3 % en este estudio está en correspondencia con el aprendizaje de los especialistas, pues estos casos se presentaron en los primeros 6 meses.
La infección24,25,26 afectó principalmente a pacientes debilitados o con enfermedades intercurrentes de difícil diagnóstico, en las cuales el eritema, la fiebre y los leucocitosis a menudo no están presentes.16,28,29 Las bacterias más usuales fueron el S. aureus, S. epidermidis, Enterococo y Pseudomona.28,29 Las complicaciones generales están asociadas a retrasos en el momento de la cirugía y evidencian una alta incidencia cuando se comparan con otros estudios.27,28,29 Cabe destacar la importancia de la cirugía temprana para reducir la morbimortalidad en los pacientes.27,28
Con respecto a otras investigaciones, no hay diferencias en cuanto al tiempo de consolidación,29,30,31) cuya relación con el implante seleccionado puede ser objeto de estudio con una muestra mayor. Los resultados funcionales se corresponden con investigaciones similares, que reportan excelentes logros en fracturas inestables con el empleo de este método de fijación.29,30,31
El enclavado femoral proximal tiene grandes éxitos en el tratamiento de fracturas intertrocantéreas inestables del fémur. Este tipo de osteosíntesis ha demostrado sus ventajas y constituye el tratamiento de elección porque hay poca pérdida sanguínea, un reducido tiempo quirúrgico y una pronta recuperación de los pacientes con un mínimo de complicaciones. Por tanto, se recomienda su uso en el tratamiento de este tipo de lesiones.