Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Pediatría
versión On-line ISSN 1561-3119
Rev Cubana Pediatr v.77 n.2 Ciudad de la Habana jabr.-un. 2005
Hospital Pediátrico Docente William Soler
Ascitis en ausencia de edema: forma rara de inicio de la linfangiectasia intestinal congénita
Dr. Luis Francisco Martínez Cardet,1 Dr. Mario Casas López,2 Dra. Yudamis Martínez Nieves,3 Prof. Dr. Osiris Cubero Menéndez4 y Dr. Wladimiro García Pérez5
Resumen
La linfangiectasia intestinal congénita, enteropatía perdedora de proteínas de aparición esporádica que afecta fundamentalmente a niños y adultos jóvenes, se inicia por lo general con edemas y diarreas. Mostramos el caso de un lactante que presentó ascitis en ausencia de edemas, así como los hallazgos clínicos, de laboratorio e histológicos y la respuesta al tratamiento con triglicéridos de cadena media.
Palabras clave: Enteropatía perdedora de proteínas, edema, ascitis, hipoalbuminemia, hipoproteinemia, linfangiectasia instestinal.
La linfangiectasia intestinal congénita, enteropatía perdedora de proteínas de aparición esporádica, afecta fundamentalmente a niños y adultos jóvenes (edad promedio en el momento de instalación a los 11 años). Se observa con frecuencia similar en los dos sexos y las referencias de su aparición en hermanos de diferentes familias sugieren la asociación con determinantes genéticos.1,2
Teniendo en cuenta que los síntomas principales consisten en edema y diarrea,3 presentamos un lactante con linfangiectasia intestinal congénita con ascitis en ausencia de edemas.
DESCRIPCIÓN DEL CASO
Lactante de 6 meses de edad, del sexo masculino, que recibió lactancia materna exclusiva durante 45 días; luego se introduce lactancia artificial (leche evaporada), la cual fue bien tolerada. Se inicia la ablactación a los 2 meses y aparecen diarreas líquidas sin flema ni sangre, entre 8-10 deposiciones diarias, por lo que se ingresa.
Examen físico (datos positivos):
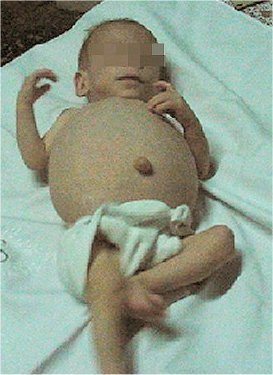
- Marcada distensión abdominal (figura 1)
- No visceromegalia
- Maniobra de Tarral +++
- Peso: 3 910 g
- Talla: 54,2 cm
Figura 1. El paciente presentó una marcada distensión abdominal
Exámenes complementarios:
- Hemograma con diferencial. Hemoglobina de 10,8 g/L, Hematócrito 34, Leucositos normales, Polimorfonucleares 28, Linfocitos 71, Monocitos 001.
- Al egreso se constata hemoglobina de 8,5 g/L y hematócrito de 29, velocidad de segmentación globular de 5 mm/h. Proteínas totales de 60g/L y albúmina de 41 g/L al ingreso, con caída de las proteínas totales 30 días después a 44 g/L. Creatinina, transaminasa glutámico pirúvica, fosfatasa alcalina sérica, glicemia, colesterol, triglicéridos, coagulograma completo, gasometría capilar, sodio, potasio y heces fecales seriados normales.
- Ultrasonografía abdominal: abundante cantidad de líquido libre en cavidad (ascitis) que dificulta la visualización adecuada de los órganos, hígado que impresiona homogéneo, riñones y bazo normal. Vejiga llena incluso después de la micción.
- Tránsito intestinal: segmentación del contraste y pliegues yeyunales engrosados.
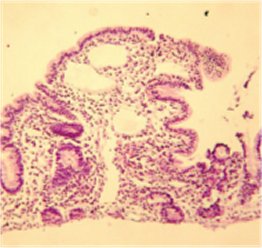
- Biopsia yeyunal: fragmento de mucosa yeyunal sin muscularis mucosae en extensas áreas por lo que no es posible la evaluación adecuada de la altura vellositaria aunque impresiona como atrofia parcial moderada. Se aprecia dilatación de linfáticos de la lámina propia hacia el tercio superior de las vellosidades; población celular de la lámina propia constituida por células plasmáticas, linfocitos y escasos eosinófilos (fig. 2).
Figura 2. Biopsia yeyunal
Se recomienda dieta baja en grasas con sustitución de los lípidos por triglicéridos de cadena media (MCT). Después de 1 mes, el paciente aumenta 450 g. En la actualidad se mantiene con ligera cantidad de ascitis, sin diarreas. Nunca ha desarrollado edemas, a pesar de mantener los valores de proteínas totales y albúmina por debajo de los valores normales después de 1½ año de seguimiento.
DISCUSIÓN
La linfangiectasia intestinal aparece de manera indiferenciada en los dos sexos y aunque la edad promedio en el momento de la instalación oscila alrededor de los 11 años, los casos primarios (congénitos) presentan síntomas en etapas tempranas de la vida, como sucedió en nuestro caso.4-8
No se recogieron antecedentes familiares que permitan asociar la enfermedad con determinantes genéticas como ha sucedido en casos esporádicos.1
Los principales síntomas de la linfangiectasia intestinal son el edema y las diarreas. El edema puede ser intermitente y luego tornarse constante. Aproximadamente la mitad de los casos presenta derrames quilosos durante el transcurso de la enfermedad,9 mientras que la mayoría de los pacientes presentan también una diarrea leve, no sanguinolenta, como sucedió en nuestro paciente. Ocasionalmente se desarrolla una tetania secundaria a la hipocalcemia inducida por esteatorrea severa que no apreciamos en el caso.2 En nuestro caso, decidimos no estudiar la ascitis por lo delicado del estado general del paciente.
Cuando la enfermedad se instala en la primera década de la vida, generalmente se aprecia un retardo del crecimiento;3 así nuestro caso presentaba valores del percentil para su talla entre el 3 y 10.
La hipoproteinemia y linfocitopenia constituyen los hallazgos fundamentales de laboratorio. A diferencia del síndrome nefrótico, los niveles séricos de colesterol están normales o disminuidos, no se presenta anemia y se puede encontrar un aumento leve del hematocrito, secundario a la reducción del volumen plasmático.3
Las radiografías del intestino delgado de nuestro paciente y también de las reportadas en la literatura, revelaron anormalidades como: aumento de tamaño con engrosamiento de las válvulas conniventes, incremento de la secreción intestinal y dilatación del intestino delgado.10
El diagnóstico de certeza se establece mediante biopsia peroral de la mucosa yeyunal, la cual demuestra buena dilatación de los linfáticos mucosos y submucosos.3
La pérdida entérica de proteínas puede atenuarse por lo general mediante la aplicación de una dieta hipograsa, fundamentalmente sustituyendo los lípidos de la dieta por triglicéridos de cadena media, los cuales no requieren de transporte linfático intestinal y a diferencia de los triglicéridos de cadena larga, no estimulan el flujo linfático intestinal.11,12 Nuestro paciente, a pesar de la dieta, ha conservado cifras bajas de proteínas y albúmina en sangre, sin embargo se ha recuperado nutricionalmente y no presenta diarreas; además la distensión abdominal secundaria a la ascitis ha disminuido.
Summary
Ascites in absence of edema: a rare form of onset of congenital intestinal lymphangiectasis
Congenital intestinal lymphangiectasis, a protein-losing enteropathy that appears sporadically and affects mainly children and young adults, begins generally with edemas and diarrheas. The case of an infant that presented ascites in absence of edemas is presented. The clinical, laboratory and histological findings, as well as the response to the treatment with mean chain triglycerides are included in this paper.
Key words: Protein-losing enteropathy, edema, ascites, hypoalbuminemia, hypoproteinemia, intestinal lymphangiectasia.
REFERENCIAS BIBLIOGRÁFICAS
1. Waldmann TA. Protein-losing gastroenteropathies. In: Haubrich WS, Ka lser MA, Roth JL y Schaffner F. (eds.), Bockus Gastroenterology, 4th ed. Philadelphia, W. B. Saunders, 1985. p. 1814.
2. Strober W, Wochner RD, Carbone PP y Waldmann TA. Intestinal lymphangiectsia: A protein-losing enterophaty with hipogammaglobulinemia, lymphocytopenia and impaired homograft rejection. J Clin Invest. 1967;46:1643.
3. Brasitus TA, Bissonnette BM. Gastroenteropatías perdedoras de proteínas. En: Sleisenger MH, Fordtran JS. Enfermedades gastrointestinales y hepáticas: fisiopatología, diagnóstico y tratamiento. t1. 6a ed. Buenos Aires: Panamericana; 2000. p. 401-8.
4. Waldman TA, Steinfeld JL, Dutcher TF. The role of the gastrointestinal system in idiopathic hypoproteinemia. Gastroenterology 1961; 21:197-207.
5. Fenoglio-Preiser CM, Paseal RR, Perzin KH. Tumors of the intestines. AFIP 1990. Second Series, Fasciele 27, p. 498-99.
6. Vardy PA, Lebenthal E, Schawachman H. Intestinal Lymphangiectasia. A reappraisal. Pediatrics. 1975; 55:842-51.
7. Bouhnik Y, Etienney I, Nemeth J. et al. Very late onset small intestinal B cell lymphoma associated with primary intestinal lymphangiectasia and diffuse cutaneous warts. Gut. 2000; 47(2):296-300.
8. Fuss IJ, Strober W, Cuecherini BA, et al. Intestinal lymphangiectasia, a disease characterized by selective loss of naïve CD45RA+ lymphocytes into the gastrointestinal tract. Eur J Inmunol. 1998; 28 (12):4275-85.
9. Duhra PM, Quigley EM, Marsh MN. Chylous ascites, intestinal lymphangiectasia and the yellow nail syndrome. Gut 1985;26: 1266–9.
10. Donzelli F, Norberto L, Mirago A. Primary lymphangiectsia. Comparison between endoscopic and radiological findings. Helv Paediatric Acta 35:169, 19 994.
11. Jeffries GH, Chapman A and Sleisenger MH. Low-fat diet in intestinal lymphangiectasia: Its effect on albumin metabolism. N Engl J Med. 1964;270:761.
12. Tift WL y Lloyd JK. Intestinal lymphangiectasia. Long-term results with MCT diet. Arch Dis Chile. 1975;50:269.
Recibido: 9 de mayo de 2005. Aprobado: 19 de julio de 2005.
Dr. Luis Francisco Martínez Cardet. Doble Vía San Francisco y Calle Perla, Altahabana. Ciudad de La Habana.
Correo electrónico: lmcardet@infomed.sld.cu
1Especialista de I Grado en Gastroenterología.
2Especialista de I Grado en Pediatría.
3Especialista de I Grado en Anatomía Patológica.
4Especialista de II Grado en Anatomía Patológica.
5Especialista de II Grado en Pediatría.