Introducción
La pandemia causada por el SARS-CoV-2 ha supuesto un evento mundial sin precedentes dada la alta transmisibilidad y la rapidez con que se ha propagado, convirtiéndose en un desafío para el sector científico la aprehensión vasta de sus mecanismos fisiopatológicos, los factores involucrados en su fatalidad y por tanto las pautas terapéuticas.
Estimaciones publicadas indican que los índices de hospitalización son mayores del 8 % en la población general, y alcanzan un 20 % en los grupos de riesgo que comprenden principalmente el sexo masculino, la edad mayor de 60 años y la presencia de comorbilidades como la diabetes mellitus, enfermedades pulmonares y cardiovasculares.1 Un número importante de los pacientes hospitalizados requieren ingreso en las unidades de cuidados intensivos (UCI), donde los ventilados alcanzan índices de mortalidad hasta del 50 %.2 La probabilidad de muerte en estos pacientes se eleva con la presencia de coinfecciones y sobreinfecciones.3
La coinfección es la existencia de infección confirmada por laboratorio, la cual se presenta dentro de las primeras 48 horas del diagnóstico de COVID-19.4 En general el porcentaje de coinfección es bajo; en el metaanálisis de Lansbury y otros5 el 14 % de los pacientes con ingreso en la UCI se les documentó coinfección bacteriana y al 3 % coinfección viral.
La infección secundaria o sobreinfección se define como la aparición de infección luego de 48 horas del ingreso, en presencia de al menos un cultivo positivo (u otra prueba) y en contexto clínico compatible con infección.4 El porcentaje de sobreinfección varía entre el 3,4 y el 58 %, de acuerdo con los diferentes estudios y el lugar de hospitalización (UCI u otra sala).4,5
Las coinfecciones y sobreinfecciones más frecuentes son las producidas por bacterias; un menor porcentaje se atribuyen a virus y hongos.6García-Vidal y otros7 documentaron en su estudio solo 88 infecciones en 72 pacientes (7,3 %), del total de 989 pacientes. De ellas 74 eran bacterianas, 7 fúngicas y 7 virales.
Se han propuesto muchos mecanismos fisiopatológicos para las sobreinfecciones en la COVID-19, como en otros virus: está dado por daño en las vías respiratorias con pérdida de células epiteliales, la reducción de la movilidad ciliar, depleción de macrófagos alveolares, disminución de la expresión de los péptidos antimicrobianos y regulación positiva de receptores necesarios para la adherencia bacteriana entre otros.2,8
A pesar de estar demostrado que las infecciones virales respiratorias predisponen a las coinfecciones o sobreinfecciones bacterianas, existen referencias limitadas sobre estas eventualidades en pacientes con la COVID-19. La evidencia publicada de grandes series hasta el momento no es lo esperado si se compara con anteriores epidemias de influenza u otros virus respiratorios, cuya incidencia de sobreinfecciones es mucho mayor.8 Incluso hay escasez de evidencia que demuestre la asociación entre la COVID-19 y la aparición de sobreinfecciones.9 Por tales motivos se realizó la presente investigación para determinar la presencia de coinfecciones y aparición de sobreinfecciones en pacientes con COVID-19 ingresados en terapia y los factores asociados a esta, así como su relación con respecto a la mortalidad.
Métodos
Se realizó un estudio observacional, analítico, transversal de 79 pacientes positivos a la enfermedad por SARS-CoV-2. Se incluyó a todos los pacientes ingresados en el Servicio de la Terapia del Hospital Hermanos Ameijeiras en La Habana en un periodo de 8 meses (febrero a septiembre) del 2021, que tuvieran diagnóstico confirmado por reacción en cadena de polimerasa en tiempo real (PCR) para SARS-CoV-2. Se excluyó a los pacientes que no tuvieran completos todos los datos necesarios para el estudio en su historia. Se estudió a toda la población seleccionada, por lo que no se calculó muestra.
Se estudiaron variables demográficas (edad, sexo); variables clínicas (comorbilidades, hábitos tóxicos, estadía en terapia, estado al egreso, empleo y tiempo de ventilación mecánica invasiva, destete difícil, reintubación y traqueostomía); además de la presencia o no de coinfección y sobreinfección determinadas por cultivo de muestras; y el empleo de antibióticos. Los datos de las historias clínicas y los reportes de cultivo se recogieron de forma continua.
Si la infección fue diagnosticada en las primeras 48 horas de la estadía hospitalaria se consideró coinfección. Los pacientes procedentes de otros servicios o instituciones sanitarias en los cuales se identificó en el ingreso focos infecciosos asociados a la atencion sanitaria y los que presentaron cultivos positivos a partir de las 72 h se categorizaron como sobreinfección. Para ello se tuvo en cuenta la estadía hospitalaria previa al ingreso en terapia y la procedencia del paciente. Las muestras para cultivo fueron recogidas de sangre, orina, secreciones bronquiales, catéreres, accesos venosos u otro foco de sospecha de los pacientes estudiados, tomadas en el momento del ingreso y posterior a ello según el protocolo del servicio.
La información recolectada se procesó en formato electrónico mediante el paquete estadístico SPSS versión 20.0. La normalidad de la distribución de los datos fue analizada utilizando la prueba de Kruskall Wallis. Las variables categóricas se expresaron en frecuencias absoluta y relativa. Las variables cuantitativas (edad, estadía hospitalaria, tiempo de ventilación mecánica invasiva y cantidad de antibióticos empleados) se describieron según la mediana y sus rangos intercuartílicos, dada la distribución anormal de los datos. Se buscó la relación de estas con la sobreinfección por la prueba de rangos de Wilcoxon, los cuales se representaron en gráficos de violín; mientras que para las variables categóricas se aplicó la prueba de ji al cuadrado de Pearson. Se aplicó un modelo de regresión logística multinomial para determinar las variables predictoras independientes de la sobreinfección. Se utilizó para todas las pruebas un nivel de significación del 95 % (p < 0,05).
El presente estudio contó con la aprobación del Comité de Ética de Investigación y del Consejo Científico del Hospital Hermanos Ameijeiras, quienes revisaron la calidad del proyecto, la planilla de recolección de datos y el adecuado cumplimiento de los procedimientos éticos. En todo momento, los pacientes involucrados en el estudio fueron tratados de acuerdo con las normas éticas establecidas en la Declaración de Helsinki, garantizando el anonimato y la confidencialidad en todos los casos. La información se utilizó solamente con fines científicos e investigativos.
Resultados
En la tabla 1 se aprecian las características demográficas, clínicas y de manejo en terapia de los pacientes en relación con la aparición de la sobreinfección. Del total de 79 pacientes, 34 (43 %) presentaron sobreinfección. Cabe mencionar que de ellos solo 17 (21,5 %) adquirió la sobreinfección en el servicio de terapia. Solo se constataron 6 pacientes con coinfecciones (7,6 % del total).
Predominó el grupo de mayores de 60 años con 41 pacientes(45,1 %) y el sexo masculino con 47 pacientes (59,5 %). Hubo una mortalidad del 43 % con 34 pacientes, de estos se sobreinfectaron 18 pacientes.
La estadía en terapia se presentó con una media de 5 días; en el grupo de sobreinfectados tuvo una mediana de 7 días y de 2 días para los no sobreinfectados.
Necesitaron ventilación mecánica invasiva 43 pacientes (54,4 %). De ellos, 24 pacientes se sobreinfectaron (71 % del total de las sobreinfecciones).
Predominó el uso de dos antibióticos por paciente en 38 de ellos (48,1 %). De los 25 pacientes en los que se emplearon tres o más antibióticos, 18 tuvieron sobreinfecciones y 4 presentaron coinfecciones.
Se encontró relación estadísticamente significativa con la aparición de la sobreinfección para la estadía hospitalaria (p < 0,001); el tiempo de ventilación mecánica invasiva (p < 0,001) y su empleo como tal (p = 0,012) y la cantidad de antibióticos empleados (p < 0,001). No se halló relación del estado al egreso con la sobreinfección (p = 0,12).
En las figuras se aprecian los resultados de la prueba de rangos de Wilcoxon para las variables cuantitativas: estadía hospitalaria o en terapia (A), edad (B), tiempo con VMA (C) y cantidad de antibióticos empleados (D), en relación con la sobreinfección, además se muestra la distribución de vivos y fallecidos en cada grupo de sobreinfectados o no (Sí o No). Se expone los resultados significativos de A, C y D, donde a mayor estadía hospitalaria, tiempo de ventilación mecánica y cantidad de antibióticos empleados, mayor fue la cantidad de pacientes con sobreinfección. Se hace notar que no hubo relación del estado al egreso con los sobreinfectados en cada grupo.
Tabla 1 - Distribución de pacientes según variables demográficas, clínicas y de manejo en terapia en comparación con la aparición de sobreinfección
|
|
(43 %) |
Total No. (%) |
|
||
|---|---|---|---|---|---|
| Características de la población | Edad (años) | 64 (44,74) | 61 (46,75) | D | 0,8 |
| Grupos de edad | - | - | - | 0,9 | |
| Menor de 60 años | 22 (49 %) | 16 (47 %) | 38 (41,8) | - | |
| Mayor de 60 años o igual | 23 (51 %) | 18 (53 %) | 41 (45,1) | - | |
| Sexo masculino | 30 (67 %) | 17 (50 %) | 47 (59,5) | 0,14 | |
| Femenino | 15 (33 %) | 17 (50 %) | 32 (40,5) | - | |
| Estadia en terapia (días) | 2,0 (1,0; 3,0) | 7,0 (3,0-10,8) | - | < 0,001 | |
| Estado al egreso | - | - | - | 0,12 | |
| Vivo | 29 (64 %) | 16 (47 %) | 45 (57) | ||
| Fallecidos | 16 (36 %) | 18 (53 %) | 34 (43) | ||
| Hábitos tóxicos | Tabaquismo | 3 (6,7 %) | 6 (18 %) | 9 (11,4) | 0,2 |
| Exfumador | 12 (27 %) | 4 (12 %) | 16 (20,3) | 0,10 | |
| Alcoholismo | 1 (2,2 %) | 1 (2,9 %) | 2 (2,5) | > 0,9 | |
| Comorbilidades | Una | 7 (16 %) | 6 (18 %) | 13 (16,5) | 0,8 |
| Dos | 15 (33 %) | 6 (18 %) | 21 (26,6) | 0,12 | |
| Tres | 19 (42 %) | 18 (53 %) | 37 (46,8) | 0,3 | |
| Enfermedades inmunodepresoras | 10 (22 %) | 4 (12 %) | 14 (17,7) | 0,2 | |
| Coinfección | 5 (11 %) | 1 (2,9 %) | 6 (7,6) | 0,2 | |
| Manejo | Tiempo de VMA | 0,00 (0,00- 2,00) | 2,50 (0,00-6,00) | - | < 0,001 |
| VMA | 19 (42 %) | 24 (71 %) | 43 (54,4) | 0,012 | |
| Destete difícil | 2 (4,4 %) | 3 (8,8 %) | 5 (6,3) | 0,6 | |
| Reintubación | 0 (0 %) | 3 (8,8 %) | 3 (3,8) | 0,076 | |
| Antibióticos | Cantidad de antibióticos | 1 (0,00-2,00) | 3 (2,00-4,00) | - | < 0,001 |
| Ninguno | 14 (31 %) | 1 (2,9 %) | 16 (20,3) | - | |
| Hasta dos | 23 (51 %) | 15 (44 %) | 38 (48,1) | - | |
| Tres o más | 8 (18 %) | 18 (53 %) | 25 (31,6) | - |
N total = 79 pacientes.
1Mediana (rangos intercuartílicos); frecuencia absoluta y relativa.
2Prueba de rangos de Wilcoxon; prueba de ji al cuadrado de Pearson.
Leyenda: VMA: Ventilación Mecánica Invasiva.
Fuente: Historias clínicas.
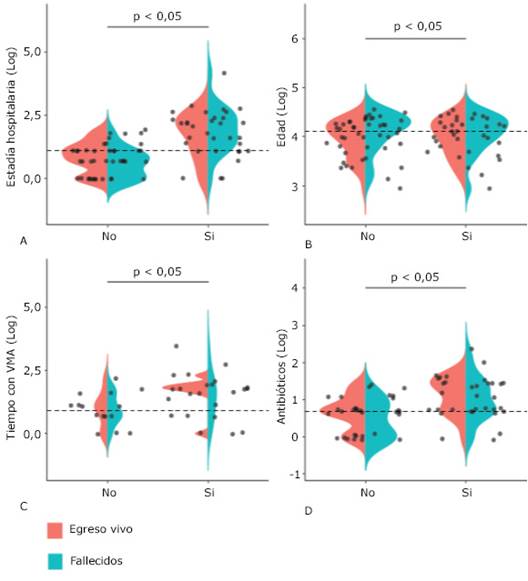
Fig. - Gráficos de violín para los resultados de la prueba de rangos de Wilcoxon de variables cuantitativas en relación con la sobreinfección: A) Estadía hospitalaria; B) Edad; C) Tiempo de ventilación mecánica asistida (VMA); d) Cantidad de antibióticos empleados.
En la tabla 2 se aprecian los agentes etiológicos cultivados en los pacientes, donde predominó Acinetobacter baumanii en 12 pacientes (15,2 % del total), seguido de Escherichia coli y Enterobacter cloacae encontrados en 10 pacientes, respectivamente.
Tabla 2 - Distribución de los agentes microbiológicos aislados en la población estudiada
| 12 (15,2) | |
| 10 (12,7) | |
| 10 (12,7) | |
| 11 (13,9) | |
| 9 (11,4) | |
| Levadura | 9 (11,4) |
|
|
7 (8,9) |
| 3 (3,8) | |
|
|
2 (2,5) |
| 1 (1,3) | |
| 1 (1,3) |
*No se demostraron por cultivo, se recibieron esos pacientes con el diagnóstico ya establecido en el momento del ingreso.
Fuente: Informe de cultivos.
En la tabla 3 se muestra la regresión logística multinomial de las variables que obtuvieron en las pruebas de relación anteriores un valor de p ≤ 0,2, que se consideran variables confusoras, en relación con la aparición de sobreinfección. Se obtuvo una asociación causal de la estadía en terapia (OR: 1,56; IC: 95 %: 1,26-2,08; p < 0,001), el uso de VMA (OR: 3,28; IC: 95 %: 1,30-8,73; p = 0,014) y el tiempo de VMA (OR: 1,37; IC: 95 %: 1,15-1,71; p < 0,001).
Tabla 3 - Regresión logística multinomial
| Masculino | 0,65 | 0,18-2,37 | 0,5 |
| Estadía en terapia | 1,56 | 1,26-2,08 | < 0,001 |
| Tabaquismo | 0,94 | 0,08-8,54 | > 0,9 |
| Exfumador | 0,48 | 0,09-2,13 | 0,4 |
| Dos comorbilidades | 0,38 | 0,07-1,66 | 0,2 |
| Inmunodepresión | 0,33 | 0,04-1,82 | 0,2 |
| VMA | 3,28 | 1,30-8,73 | 0,014 |
| Tiempo de VMA | 1,37 | 1,15-1,71 | < 0,001 |
| Reintubación | 13 662,728 | 0,00, NA | > 0,9 |
Leyenda: VMA: ventilación mecánica asistida; OR = odds ratio; CI = intervalo de confianza
Discusión
La sobreinfección en la presente investigación fue elevada si se compara con otros estudios; sin embargo, la incidencia de coinfecciones fue baja. Por ejemplo, Pickens y otros10 presentaron un 21 % de pacientes sobreinfectados; Yang y otros,11 un 13,5 %; y García-Vidal y otros,7 un 7,2 %. Aunque también se encontraron series con mayor incidencia, como las de Zhang y otros12 con 57,8 % en un Hospital de Shangai y Sharifipour y otros13 que notificaron un 100 % en una UCI en Irán. En el estudio realizado por Nebreda-Mayoral y otros6) de 50 pacientes ingresados en la UCI, 46 (96 %) presentaron sobreinfección y encontraron una estrecha relación entre la epidemiología de estas infecciones y la flora hospitalaria predominante.
Estas diferencias constatadas entre el presente estudio con respecto a los citados pueden ser explicadas por la heterogeneidad de las poblaciones estudiadas, las cuales no solo incluyen a pacientes ingresados en la UCI. Se añade, además, las características del servicio donde se realizó el presente estudio, el cual pertenece a un centro de atención terciaria que recibe pacientes procedentes de otras instituciones con su enfermedad evolucionada. Es importante resaltar que en el servicio solo 17 pacientes (21,5 %) adquirieron la sobreinfección, el resto procedía de otros servicios de salud desde los cuales ya estaban establecidas dichas sobreinfecciones. Esto es importante ya que responde al protocolo de aislamiento y de control de la sepsis asociada a la asistencia sanitaria. Otros factores como el uso de esteroides administrados a los pacientes con COVID-19, el empleo de inmunomoduladores y de dispositivos invasivos puede aumentar la incidencia de sepsis asociada a la asistencia sanitaria en la UCI.6
Los gérmenes que más se aislaron fueron A. baumanii seguido de E. coli y E. cloacae. La mayor prevalencia de Acinetobacter coincide con varios estudios,6,13,14 lo cual demuestra la importancia que adquiere este germen como causante de infecciones asociadas a los servicios de salud y la necesidad de tratamiento adecuado ante su aparición. Sin embargo García-Vidal y otros7 reportan como principal germen a Streptococcus pneumoniae. Estas diferencias dependen de la flora hospitalaria predominante.
La mortalidad en la presente investigación fue representada por un 43 %. Sobre esto se encuentran resultados diferentes en las bibliografías consultadas. Por ejemplo, García-Vidal y otros7 obtuvieron un 9,8 % de mortalidad en su población de 989 pacientes en un hospital de España. En un estudio multicéntrico de 208 hospitales en Inglaterra presentaron un 32 % de mortalidad por COVID-19 en la UCI.15 En el estudio de Sharifipour y otros13 notificaron un 95 %, mientras Nebreda-Mayoral y otros6 hallaron un 50 %. Estas ambigüedades pueden estar influenciadas por disímiles factores que incluyen las características propias de las poblaciones estudiadas, el estadio de su enfermedad y la atención temprana, así como la aparición de complicaciones, entre otras.
Es importante resaltar como resultado positivo que en el presente estudio no hubo relación entre la aparición de las sobreinfecciones y la mortalidad, lo que puede reflejar parte de un adecuado manejo ante complicaciones tratables como son las sobreinfecciones que no se comportaron como factores predictores de mortalidad, a diferencia de otros estudios que sí hallaron esta asociación.6,10,13,14
En la presente investigación hubo un predominio de pacientes mayores de 60 años y del sexo masculino. Esto coincide con diversos reportes que plantean mayor prevalencia de la enfermedad grave en estos sectores.2,9,16Jaillon y otros17 plantean que el predominio del sexo masculino sobre el femenino puede deberse a que el cromosoma X y las hormonas sexuales femeninas favorecen la inmunidad innata y adaptativa. Estas variables no se asociaron a la aparición de sobreinfecciones ni se encontró en la literatura revisada dicha asociación.
La representación de pacientes con hábitos tóxicos no fue llamativa. Predominaron los pacientes con tres comorbilidades o más, lo cual es esperable, pues se conoce que estos son factores predisponentes a padecer las formas graves de la COVID-19.1 Ninguna de estas variables se asoció con la aparición de sobreinfecciones, lo cual coincide con otros estudios10,15 y refleja que estas no son determinantes para las sobreinfecciones. Sin embargo, está evidenciado que los pacientes con inmunosupresión tienden a presentar esta complicación,18 y, aunque en la presente no se obtuvo relación, se considera que esto se debe al tamaño muestral y a la poca representación de este sector poblacional.
La media de estadía hospitalaria en la UCI fue menor en comparación con otros estudios.6,19 Se comportó como un factor predictor de la aparición de sobreinfecciones, donde a mayor tiempo de permanencia en la UCI, mayor es la incidencia de estas, lo cual coincide con varios estudios.6,15 Es esperable este resultado, ya que la estancia prolongada en la UCI predispone a la colonización e infección de patógenos propios de la asistencia sanitaria, además de que implica mayor gravedad del paciente y por tanto un aumento de los procedimientos terapéuticos en su mayoría invasivos y que proporcionan la puerta de entrada a los patógenos.
Poco más de la mitad de los pacientes requirió VMA. Esto y el tiempo en que fue empleado fueron factores predictores de la aparición de sobreinfecciones. Varios estudios coinciden con dichos hallazgos.1,6,7,10 Se conoce que la enfermedad pulmonar provocada por la COVID-19 provoca el síndrome de insuficiencia respiratoria aguda con gran frecuencia en pacientes con formas graves de la enfermedad. Por ello se hace necesario el empleo de VMA para garantizar una oxigenación adecuada. De igual manera esto se comporta como un factor predisponente para la colonización de patógenos, lo cual da lugar a infecciones concomitantes. Por eso es imprescindible el estricto control del manejo aséptico y la toma de muestras para cultivos con antibiograma para detectar patógenos de forma temprana y así tratar estas complicaciones adecuadamente.
Obviamente se obtuvo relación entre la cantidad de antibióticos empleados y la aparición de sobreinfecciones, pues se requieren para el tratamiento adecuado de estas. De igual manera los pacientes con coinfecciones fueron tratados con más de dos antibióticos, para lo cual se tuvieron criterios estrictos en cuanto a patógenos obtenidos en los cultivos y la evolución clínica de los pacientes. En general, coinciden las infecciones con el uso de antibióticos, excepto en 4 pacientes, a quienes no se les demostró germen en cultivos, aunque presentaban clínica sugestiva de procesos infecciosos. Esto es un resultado positivo de uso racional de antibioticoterapia, pues la consecuencia del empleo innecesario conduce a la aparición de resistencia de los gérmenes a los antibióticos comúnmente utilizados, lo que constituye un problema actual que alerta a los sistemas de salud mundiales.
Esta investigación presenta diversas limitaciones, entre ellas que constituye un estudio unicéntrico con una muestra pequeña, por lo que no se pueden generalizar sus resultados. En la muestra estudiada se incluye a pacientes procedentes de otros servicios u hospitales, lo cual puede actuar como un factor confuso ante la incidencia real de sobreinfecciones. De igual manera se pueden mencionar varias fortalezas, pues las diferencias obtenidas en los resultados no están condicionadas por factores de sesgos, los cuales fueron bien controlados con la correcta selección de la muestra, la recogida de datos y la adecuada aplicación de los procedimientos estadísticos mediante el programa estadístico. Los resultados permitieron caracterizar a la población en estudio y determinar factores predictores de sobreinfección en dichos pacientes.
Conclusiones
La presencia de coinfecciones fue escasa, mientras que las sobreinfecciones resultaron más prevalentes. La sobreinfección no influyó en la mortalidad de los pacientes ingresados en el servicio. La estadía en terapia, el uso de VMI y el tiempo de empleada esta fueron variables predictoras en la aparición de sobreinfección.














