Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Pediatría
versión On-line ISSN 1561-3119
Rev Cubana Pediatr v.75 n.2 Ciudad de la Habana abr.-jun. 2003
Reporte de casos
Hospital Pediátrico Universitario de Centro Habana
Bazo ectópico. Reporte de un paciente pediátrico al cual se le realizó esplenopexia
Dr. Enrique José Vázquez Merayo,1 Dr. Rogelio Rodríguez Castillo,2 Dra. Natalia Sandin Hernández3 y Dr. Yovany E. Vázquez Martínez4
Resumen
Se informa de una paciente de 12 años de edad que presentó una crisis de hipertensión arterial con cifras máximas de 160 mm de Hg y mínimas de 100 mm de Hg. Al realizarle el estudio de su afección se comprobó por ultrasonido abdominal que el bazo se encontraba situado en posición pélvica con celda esplénica vacía. Se le operó y realizó con éxito esplenopexia, con evolución satisfactoria; en el posoperatorio no se constataron cifras tensionales altas.
DeCS: TORSIÓN; ENFERMEDADES DEL BAZO/cirugía; ESPLENECTOMÍA; NIÑO; HIPERTENSIÓN; ULTRASONOGRAMA.
Cuando un paciente en la edad pediátrica presenta un dolor abdominal agudo o recurrente, nunca se piensa en una crisis de torsión o subtorsión de un bazo ectópico (BE) (sinonimia: flotante, ptósico, movible y otros) por su rara incidencia.1-5 Allen KB y otros5 en su revisión hasta el año 1989, refieren que solo 35 pacientes fueron reportados en menores de 10 años de edad.
El síndrome de torsión o subtorsión se produce cuando el bazo no tiene sus medios de fijación con un aumento de su movilidad y tiene solo un lugar de apoyo que es su pedículo vascular, con estas condicionales, predispone a la rotación del órgano sobre su eje.4,6-8
En relación con el sexo no hay diferencias significativas, aunque Desai DC y otros9 encuentra en su revisión una mayor incidencia en el sexo femenino para coincidir con nuestro paciente.
El BE no tiene sus ligamentos en su formación embriológica, lo hacen inestable, como se expresó anteriormente; en muchos casos no está asociado a otras malformaciones, pero existen reportes como los de Pelizzo y otros,10 donde el BE se asoció a vólvulo gástrico y hernia diafragmática congénita; otro autor11 informó asociación con eventración diafragmática izquierda. Kao SC y otros12 y Spector JM y otros13 reportaron la asociación con vólvulo gástrico. Baglay M y otros14 presentaron la asociación con un quiste epidermoide gigante.
Las formas de presentación clínica pueden ser:6,7,15-17
- Dolor abdominal agudo cuando el órgano sufre una torsión.
- Dolor abdominal recurrente cuando hace crisis de subtorsión.
- Como una masa abdominal palpable que es muy movible.
- Como una masa pélvica con síntomas urinarios por compresión .
- Asintomática, por un hallazgo en un estudio o proceder diagnóstico.
Por la baja incidencia de esta afección se piensa poco en ella; con el desarrollo tecnológico de los medios diagnósticos como el ultrasonido que es el de elección, se han reportado casos de torsión esplénica prenatal;18 con estos equipos en el momento actual, cada día se hace con más frecuencia el descubrimiento de BE, también se ha utilizado la tomografía axial computadorizada (TAC) como medio diagnóstico de alta efectividad.6,10
Los exámenes hematológicos no aportan datos en la mayoría de los pacientes con BE; Moll S y otros19 han encontrado casos con trombocitopenia.
En un paciente pediátrico con el diagnóstico de BE sea sintomático o no, el tratamiento es quirúrgico y la conducta siempre que sea posible, conservar el órgano por la importancia de sus funciones vitales y evitar las complicaciones sépticas posesplenectomías, que en un por ciento alto son fatales.20,21
Cuando ocurre una torsión aguda en un BE, generalmente es obligada la esplenectomía.17 Cuando la torsión es recurrente sin infarto del órgano, el tratamiento de elección es la esplenopexia.22
Hirose R y otros,23 plantearon que la esplenopexia se realiza por proceder laparoscópico videoasistido con éxito y es una técnica menos agresiva; en el momento actual es para muchos la de elección.
Reporte del caso
Paciente de 12 años de edad, eutrófica, del sexo femenino, blanca, con antecedentes patológicos personales de asma bronquial. En el año 1994 ingresó en nuestro centro hospitalario por dolor abdominal y febrícula, el dolor se localizaba en fosa ilíaca derecha (FID) e hipogastrio, al examen físico del abdomen se constató dolor a la palpación superficial y profunda en FID e hipogastrio, no reacción peritoneal y el tacto rectal no fue patológico. En los estudios realizados como hemograma (Hb: 124 g/L, Hto: 0,38, leucocitos: 7 800 mm3 con diferencial normal), cituria y radiografía de abdomen simple (3 vistas), no se observaron alteraciones, con mejoría de su cuadro clínico y 48 horas después egresó asintomática.
El dolor abdominal se repitió en varias ocasiones con una duración corta, y mejoró con tratamiento sintomático.
En el mes de abril de 2001 presentó un cuadro de cefalea y mareos, por lo que acude al facultativo donde le constatan cifras tensionales altas, con una máxima de 160 mm de Hg y la mínima de 100 mm de Hg, por lo cual necesitó de tratamiento antihipertensivo, por esta razón se le efectúa ultrasonido abdominal, donde se informa ausencia de bazo en la celda esplénica y se localizó en la pelvis, este medía 136 mm de largo por 59 mm de ancho; se le realizó ultrasonido doppler, donde se observa flujo que asciende hacia la región subhepática. Con el diagnóstico ultrasonográfico de BE se discute el caso en el colectivo del servicio de cirugía y se decide operar. Para esto se le realiza estudio preoperatorio con los siguientes exámenes:
- Hemograma: Hb: 122 g/L, Hto: 0,38.
- Leucograma: leucocitos 8 500 mm3 con diferencial normal.
- Coagulograma mínimo normal.
- Glicemia, creatinina, transaminasa glutámico pirúvica (TGP): normales
- Cituria no patológica.
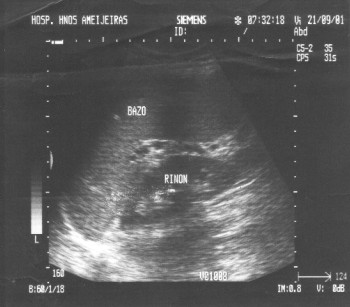
El 30 de julio de 2001 se ingresa para tratamiento quirúrgico, el cual se realiza el mismo día de su ingreso; en el acto quirúrgico se efectúa incisión media supraumbilical, se llega a la cavidad abdominal y se observan en el epiplón mayor vasos muy aumentados de volumen que interpretamos como signo de hipertensión portal; se localiza el bazo en la región pelviana, se logra exteriorizar fuera de la pared abdominal con su pedículo vascular que él asciende hasta la región piloroduodenal (fig. 1) y se logra colocar en hipocondrio izquierdo en posición anatómica; se le realizó pexia a la cúpula diafragmática y a la pared lateral de esta región con sutura no absorbible (fig. 2) y se cierra por planos a la pared abdominal; la paciente tuvo una evolución posoperatoria satisfactoria y se le da de alta al cuarto día del tratamiento quirúrgico; a los 15 días se le realizó ultrasonido abdominal de control y se comprueba el bazo en su posición anatómica, con buena vitalidad y un eje esplenoportal normal (fig. 3).
FIGURA 1. Bazo exteriorizado con su pedículo vascular.
FIGURA 2. Se observa el bazo en hipocondrio izquierdo después de realizada la pexia.
FIGURA 3. Ultrasonido posoperatorio. Se observa el bazo en su posición normal en relación con el riñón izquierdo.
Un mes después de operada se le efectúa estudio evolutivo con los siguientes exámenes: hemograma Hb: 122 g/L, leucocitos: 9 500 mm3 con diferencial dentro de límites normales, conteo de plaquetas normales y ultrasonido sin variación al citado anteriormente.
Se le da de alta a la paciente de la consulta externa, asintomática 2 meses después de su intervención quirúrgica. En ningún momento del posoperatorio se le comprobaron cifras tensionales arteriales elevadas.
Summary
It is reported about a 12-years-old patient who presented with a blood hypertension crisis with figures of 160mm as maximum and 100mm as minimun. When he was examined, the abdominal ultrasound revealed that he had a wandering spleen located in pelvic position and the splenic cell was empty. The patient was operated on and performed splenopexy, with satisfactory recovery. No high blood pressure figures were detected in the post-operatory period.
Subject headings: TORSION; DISEASES OF THE BAZO/surgery; ESPLENECTOMÍA; BOY; HYPERTENSION; ULTRASONOGRAMA.
Referencias bibliográficas
- Lowenstein L, Lowg RC. Surgery of the spleen. En: Moseley HF. Textbook of surgery 3ed. St Louis: CV Mosby; 1959: 640.
- Sty JR, Wells RG. Imaging the spleen. En: Pochedly C, Sill RH, Schwatz AD. Disorders of the spleen. Pathophysiology and management. New York: Marcel Dekker; 1989: 335.
- Hohn DC, Goldstone J. Spleen. En: Way LW. Current surgical diagnosis and treatment. 7ed. Los Altos: Ed. Lange; 1985: 540.
- O'Flaherty A, Johnson N, Davidson PM. Diagnosis and treatment of splenic torsion in a child. Pediatr Surg Int 1990;(4):354-6.
- Allen KB, Andrews G. Pediatric wandering spleen. The case for esplenopexy review of 35 reported cases in the literature. J Pediatr Surg 1984;(24):432.
- Swischk LE, Williams JB, John SD. Torsion or wandering spleen; the whorled appearance of the splenic pedicle on CT. Pediatr Radiol 1993; 23:432.
- Sigmund HE. Splenic lesions. En: Ashcrafft KW, Holder TM. Pediatric Surg. 2 ed. Philadelphia: WB Saunders; 1993: 535-45.
- Barrios Fontaba JE, Lluna González J, Gutiérrez Sanroma C, Font de Moralleo F, Cortina Ort H, Poquet Tormos J. Wandering spleen síndrome in chilhood. Cir Pediatr 1997; 10(2):79-81.
- Desaic DC, Hebra A, Davidoff AM. Wandering spleen: a challenging diagnosis. South Med J 1997; 90(4):439-43.
- Pelizzo G, Lembo MA, Franchella A, Giombi A, D'agostino F, Sala S. Gastric volvulus as sociated with congenital diaphragmatic hernia, wandering spleen and intrathoracic left kidney: CT findings abdomen. Imaging 2001; 26(3):306-8.
- Ratan SF, Grover SB, Kulsreshtha R, Puri U, Puri A. Left diaphragmatic evention with a suprapubic spleen, report of a case. Surg Today 2001; 31(2).184-6.
- Kao SC, Sanders KD, Lawrence J. gastric volvulus and wandering spleen in a child. Am J Gastroent 1998; 93(7): 1196-8.
- Spector JM, Chappell J. Gastric volvulus associated with wandering spleen in a child. J Pediatr Surg 2000; 35(4): 641-2.
- Baglaj M, Czernic J. Epidermoid cyst in a wandering spleen. Pediatr Surg Int 1998; 14(1-2):113-5.
- Allen KB, Gay BB, Skandalakis JE. Wandering spleen: anatomic and radiologic considerations. South Med J 1992; 85:876.
- Savoline ERT. Wandering spleen presenting as a pediatric pelvis mass. Clin Nud Med 1989; 14:623.
- Greijd Swet EM, Drainer IK. Splenic torsion in wandering spleen presenting as an acute abdominal mass. J Pediatr Surg 1994;29:571.
- Mawaz A, Jacobsz A, Mata, Al-Khonder G, Ansari F, Al-Salem AH. Intrauterine torsión of a wandering spleen presenting as an abdominal cystic sweling. J Pediatr Surg 2000; 35(10):1508-10.
- Molls Igelhart JD, Ortel TL. Thrombocytopenia in association with wandering spleen. Am J Hematol 1996;53(4):259-63.
- Knig H, Schumacker HB. Splenic studies. Susceptibility to infection after splenectomy performed in infancy. ANN Surg 1952,136:239-42.
- Noack L, Cidametz K, Muller G. Immunology status of children after splenectomy. Prog Pediatr Surg 1985;18:146-8.
- Schmidt SP, Andrews HG, White JJ. The splenic snood: an improved approach for the management of the wandering spleen. J Pediatr Surg 1992;27:1043-5.
- Hirose R, Kitano S, Bando T, Veda Y, sato K. Laparoscopic splenopxy for pediatric wandering spleen. J Pediatr Surg 1998; 33(10):1571-3.
Recibido: 22 de abril de 2002. Aprobado: 21 de mayo de 2002.
Dr. Enrique José Vázquez Merayo. Hospital Pediátrico Universitario de Centro Habana, Benjumeda y Morales, Centro Habana, Ciudad de La Habana, Cuba.
1 Especialista de II Grado en Cirugía Pediátrica. Profesor Auxiliar de la Facultad “Calixto García”.
2 Especialista de I Grado en Cirugía Pediátrica.
3 Especialista de I Grado en Radiología. Instructora de la Facultad “Calixto García”.
4 Especialista de I Grado en Medicina General Integral.