Introducción
La hipertensión arterial (HTA) es un problema de salud pública, con repercusión en los sistemas de salud de los países y en la calidad de vida de los pacientes.1 La HTA supone susceptibilidad para desarrollar diversas enfermedades cardiovasculares como las cerebrovasculares, coronarias, insuficiencia cardiaca, entre otras, con el consiguiente incremento en la carga de enfermedad.2 La prevalencia mundial de HTA sistólica mayor a 140 mmHg - según estudios de carga de enfermedad mundial- se ha incrementado en los últimos años, de una incidencia acumulada de 17 307 casos por 100 000 habitantes en 1990 a 20 526 casos en el año 2015. Asimismo, para el mismo periodo, la tasa de mortalidad anual incrementó de 97 a 106 muertes por 100 000 habitantes.3
El aumento de la prevalencia de HTA ha sido asociado a conductas de riesgo como dieta inadecuada, inactividad física, estrés o aumento del consumo de alcohol y tabaco, los que condicionan a factores de riesgo metabólicos como la obesidad, dislipidemias, sobrepeso y diabetes mellitus.1,4 También se ha descrito que una mala calidad de sueño predispone al desarrollo de HTA.5,6 El sueño es un proceso fisiológico que consiste en cambios cíclicos de actividad del sistema nervioso, cuya satisfacción va asociada a un buen estado de salud y sensación de bienestar,7 y en lo referente a la salud tiene efectos de magnitudes comparables a la dieta y el ejercicio.8
Los disturbios del sueño también son considerados un problema de salud pública 8 que repercuten en la calidad de vida del que lo padece,9) favoreciendo el desarrollo de trastornos metabólicos,8 cardiovasculares,10 inmunológicos,11 entre otros.8 Estos efectos trascienden y agravan las condiciones de vida de los pacientes con enfermedades crónicas como la HTA9,12 y repercuten en el inadecuado control de la enfermedad hipertensiva debido al efecto biológico del sueño en la regulación de la función cardiovascular.13
En tal sentido, en personas que acuden a un hospital nacional y viven a 3340 msnm, conocer la calidad del sueño de la población con hipertensión arterial, mejorará nuestro entendimiento sobre estas condiciones, y así tener alternativas de tratamiento con otro factor modificable - mejorar la calidad de sueño - para el control de la HTA.
Por lo tanto, el objetivo del presente estudio fue describir las características de la calidad de sueño y las características de los pacientes con hipertensión arterial de un hospital de Cusco-Perú a 3400 msnm.
Material y Métodos
Se realizó un estudio descriptivo, transversal de pacientes que acudieron a consulta externa del servicio de cardiología del Hospital Nacional Adolfo Guevara Velasco - EsSalud Cusco (hospital de tercer nivel ubicado en la sierra sur de Perú a 3400 msnm, destinado a la atención de trabajadores que cuentan con un seguro de salud o realizan aportes monetarios a dicha institución) entre el 1 de agosto y el 31 de diciembre de 2017.
Se calculó la muestra de estudio con la calculadora estadística Epidat 3.1 (Saúde Pública, España) con un nivel de confianza del 95 % y un margen de error del 5 %, población total de 11 232, con proporción esperada del 23,7 %14, se obtuvo como muestra de estudio 272 sujetos.
Se incluyó a pacientes con diagnóstico de HTA con edad mayor a 40 años y sin comorbilidades, que acudieron a consulta externa en el Servicio de Cardiología del Hospital Nacional Adolfo Guevara Velasco - EsSalud Cusco. Los criterios de exclusión fueron: pacientes hipertensos con alguna complicación aguda, gestantes y los que no desearon participar en el estudio.
La variable de interés fue el nivel de calidad de sueño, la cual fue medida mediante la aplicación del cuestionario del Índice de calidad de sueño de Pittsburg con las modificaciones de un estudio previo,15 y validada en Perú con un coeficiente de confiabilidad alfa de Cronbach de 0,56 16 que cuenta con 19 preguntas que evalúan algunos factores relacionados con la calidad del sueño, los cuales se presentan en 7 componentes: calidad subjetiva, latencia, duración, eficiencia habitual, disturbios del sueño, uso de medicación para dormir y problemas durante el día. Estos componentes son versiones estandarizadas que forman parte de las entrevistas clínicas de los pacientes con alteraciones del sueño y/o vigilia. Cada componente tiene un rango de puntuación de 0 a 3. Para calcular la puntuación total del cuestionario se debe sumar las puntuaciones de los 7 componentes lo que nos dará una puntuación total entre 0 y 21 puntos clasificándose en: sin problemas de sueño (puntuación menor de 5), merece atención médica (puntuación entre 5 y 7), merece atención y tratamiento médico (puntuación entre 8 y 14), y se trata de un problema de sueño grave (puntuación mayor a 15). Para el presente estudio, se decidió expresar esa puntuación en mal durmiente (puntuación mayor de 5) y buen durmiente (puntuación menor de 5), similar a un estudio previo en una población a 3200 msnm. (15
Los responsables de realizar el cuestionario del índice de calidad de sueño fueron los investigadores del presente estudio, quienes se capacitaron en dos sesiones previas con la finalidad de homogeneizar la realización de preguntas y recolección de respuestas.
Las otras variables consideradas fueron edad, sexo, hábitos nocivos (fumar, beber alcohol), tiempo de enfermedad, cantidad de medicamentos antihipertensivos utilizados y el uso de diuréticos los cuales fueron medidos mediante un cuestionario semiestructurado. Además, se obtuvo el peso y talla para el cálculo del Índice de Masa Corporal (IMC).
Se generó una base de datos en Excel, en donde se tabuló la información del cuestionario semiestructurado que incluye el Índice de calidad de sueño de Pittsburg. Posteriormente, se realizó el análisis descriptivo a través de medición de frecuencias absolutas y relativas para las variables cualitativas. En el caso de variables cuantitativas, se utilizaron medidas de tendencia central y dispersión como media y desviación estándar. El análisis se realizó con el programa estadístico STATA v.11.1 (StataCorp LP, College Station, Tejas, Estados Unidos).
El presente trabajo fue aprobado por el comité de investigación del Hospital Nacional Adolfo Guevara Velasco del Cusco y el comité de investigación de la Facultad de Ciencias de la Salud de la Universidad Nacional San Antonio Abad del Cusco (Resolución N° 1632-2016-FCS-UNSAAC). Se cumplieron todos los lineamientos de la Declaración de Helsinki para investigación en seres humanos. La recolección de datos y medición de presión arterial se realizó previo consentimiento informado de cada participante, se mantuvo el anonimato, los datos una vez obtenidos fueron confidenciales.
Resultados
Se registró un total de 272 pacientes con diagnóstico de hipertensión arterial (HTA), de los cuales 140 fueron del sexo femenino (51,5 %). La edad promedio de los participantes fue de 65 años y el tiempo medio de enfermedad de 8 años. El uso de medicación antihipertensiva fue en su mayoría de un solo medicamento (83,8 %). Otras características encontradas fueron el sobrepeso presente en 158 pacientes (58,1 %), el hábito de fumar en 84 pacientes (30,9 %) y el consumo de alcohol en 72 pacientes (26,5 %) (Tabla 1).
Tabla 1 Características generales de pacientes con hipertensión arterial
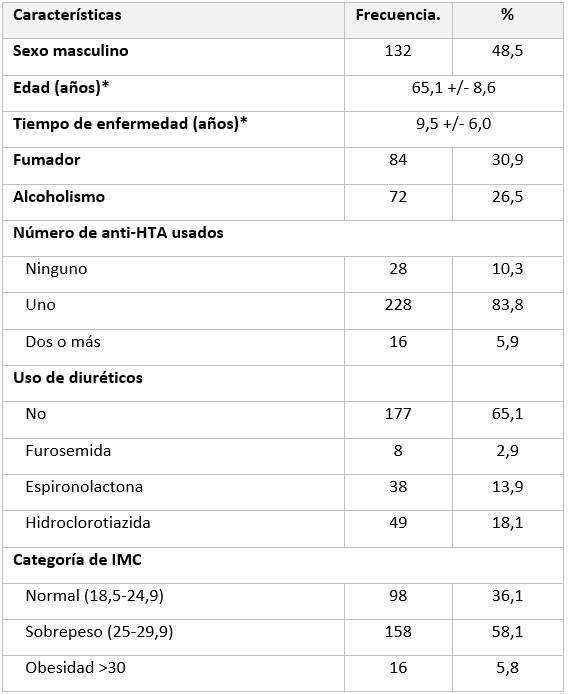
IMC: Índice de Masa Corporal. Tiempo de enfermedad: años desde el diagnóstico. (*) Media y desviación estándar.
Fuente: Cuestionario semiestructurado del estudio.
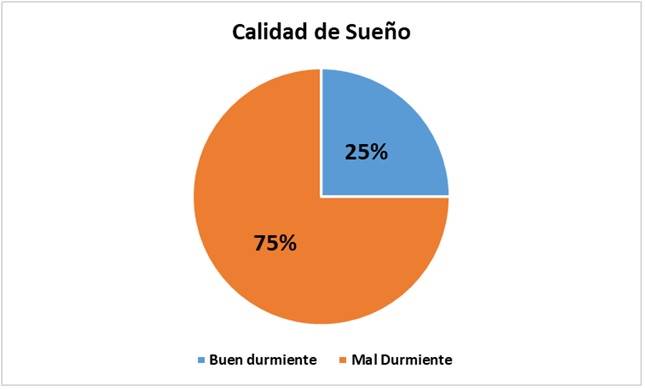
La calidad de sueño en general fue la de mal durmiente en 204 pacientes (75 %). (Figura).
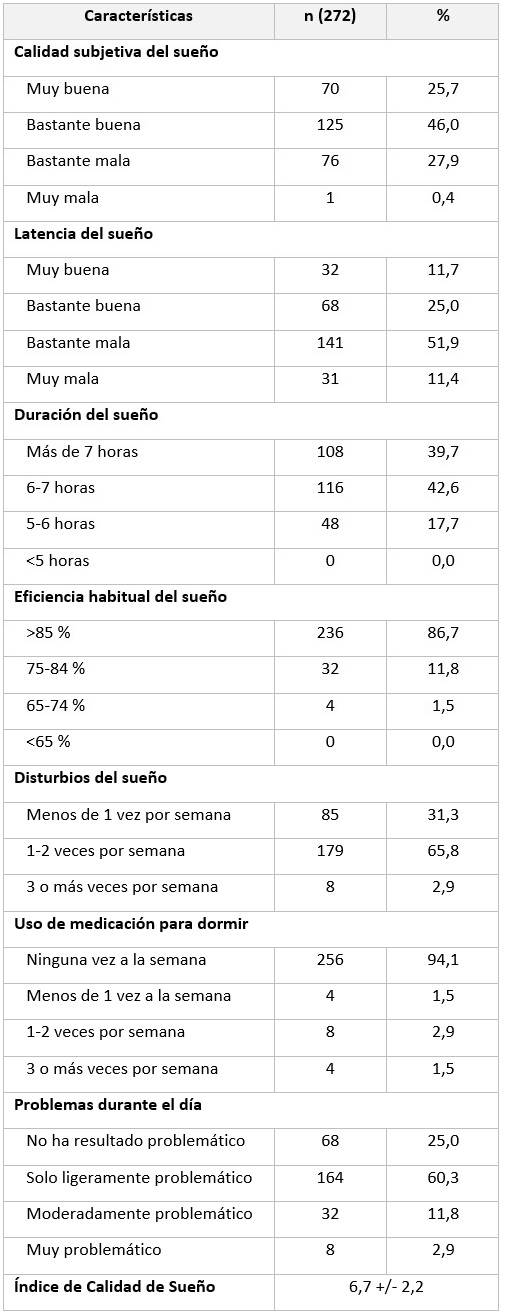
Dentro de las características de la calidad de sueño se encontró que la calidad subjetiva del sueño fue bastante buena en un 46 %, con una duración de 6 a 7 horas en la mayoría de los pacientes. Los disturbios del sueño fueron de una a dos veces por semana, además el uso de medicación para dormir se encontró en 16 pacientes. Por otro lado, 204 pacientes (75 %) reportaron tener algún grado de problemas diurnos consecuencia del hábito de sueño, en general el índice de calidad de sueño fue de 6,7 +/- 2,2 que engloba a buenos y malos durmientes. (Tabla 2).
Discusión
Los principales hallazgos de nuestro estudio muestran que en general los pacientes con HTA estudiados tienen mala calidad de sueño con un punto de corte en cinco puntos del índice obtenido.
Este resultado es similar a reportes realizados en Perú en los que hallaron elevada frecuencia de mala calidad de sueño en una población general sin distinción de sanos o enfermos,15 y en un centro geriátrico 17 y a otro estudio en Brasil donde hubo predominio de mala calidad de sueño.18 Sin embargo, nuestro estudio fue contrario a lo reportado en estudios de Cuba, (19 China,20 y España 21, donde la frecuencia de pobre calidad de sueño fue menor, además de que los disturbios del sueño fueron mayoritarios en personas con cifras de presión arterial elevada no controlada 19,20, lo que refuerza la relación de calidad de sueño con el factor presión arterial;22 esto explicaría la mala calidad de sueño en la mayoría de nuestros pacientes, pues estaban recibiendo recientemente medicación antihipertensiva para llevarla a valores de presión arterial objetivos, como parte del programa de control de HTA del seguro social de Perú.
Más de la mitad de los pacientes tenían 1 a 2 disturbios del sueño por semana, similar a lo reportado en estudios previos, 19,22 esto se puede explicar por diversos factores donde se destaca una posible relación entre la elevación de la presión arterial y los disturbios del sueño, que a su vez ocasionan mayor riesgo cardiovascular y perpetuación de la hipertensión por diversos mecanismos como en el trastorno de apnea del sueño donde coexisten fenómenos de hipoxia, acidosis y vasoconstricción pulmonar.19
La mayoría de los pacientes no necesitaba medicación para dormir; sin embargo, el aumento de la necesidad del uso de medicación para dormir en 16 de los pacientes podría estar asociada con un mal control de HTA y una mayor edad,17 se destaca que el uso de medicación para dormir es un indicador de mala calidad de sueño y se asocia con la necesidad posterior de incrementar el número de fármacos antihipertensivos con la finalidad de alcanzar el control objetivo de la enfermedad,21 incluso llegando a desarrollar hipertensión resistente, que es considerado un indicador de mal pronóstico en el control de riesgo cardiovascular.23 Un factor protector es la realización de actividad física que se ha asociado con la disminución en el uso de medicación antihipertensiva.24
La relación de sueño y presión arterial tiene mayor alcance pues en condiciones normales de sueño, existe mayor actividad parasimpática y disminución de la biosíntesis de catecolaminas.13) No obstante, la falta de sueño parece actuar como un factor de estrés en el cuerpo y activa el sistema simpático que estimula al sistema de renina-angiotensina-aldosterona aumentando la presión sanguínea.5,25 Del mismo modo, se producen desequilibrios hormonales, aumento de adiposidad y disfunción metabólica que son factores de riesgo en el desarrollo de la HTA.26
Nuestros hallazgos sugieren que la calidad de sueño es un importante parámetro clínico que se debe considerar, especialmente en pacientes con HTA,9,27 y en otras enfermedades crónicas.10,28 Por lo que es necesario en pacientes con HTA, mejorar la calidad de sueño y controlar los factores de riesgo modificables, los que se asocian con mayor frecuencia en el grupo de pacientes no controlados, los mismos que a largo plazo ocasionan eventos cardiovasculares de mortalidad elevada 2, sobre todo si la prevalencia está en aumento.29
Este estudio presenta ciertas limitaciones, debido a que los participantes fueron captados en un hospital de la ciudad del Cusco, perteneciente a la seguridad social; por ende, la condición común en el estudio fue la de acudir a esta institución ospital, no fue posible estudiar a los pacientes hipertensos que acuden a hospitales pertenecientes al Ministerio de Salud (MINSA). Por tal motivo, no se puede generalizar a la población; además, la medición de la duración del sueño fue de carácter subjetivo y se recoge en una sola oportunidad, los resultados pueden estar afectados por un sesgo dado por la veracidad en las respuestas del participante; empero, el instrumento usado es fiable y tiene validez en el cumplimiento de su utilidad prevista.30