INTRODUCCIÓN
El hídrops fetal se define como el acúmulo anormal de líquido en los tejidos blandos y cavidades serosas del feto. El concepto varía según los distintos autores que definen al hídrops, por una parte, como la sola presencia de edema de la piel con o sin derrames serosos, mientras que otros basan el diagnóstico en el acúmulo anormal de líquido en una sola cavidad del feto.1
El hídrops fetal se divide en dos grupos: hídrops fetal inmune (HFI) y el hídrops fetal no inmune (HFNI).2 El HFI está relacionado directamente con la isoinmunización por Rh materna, pero este tipo de hídrops ha disminuido considerablemente con la introducción de la vacuna anti Rh, la cual impide la sensibilización de la madre para próximos embarazos. Esta vacuna se indica en el puerperio a todas las madres con diagnóstico de Rh negativo o en la terminación voluntaria del embarazo, con igual diagnóstico.
La incidencia de HFNI varía entre 1 x 1 500 a 1 x 3 500 nacimientos. Se estima que 3 % de la mortalidad fetal total está relacionada con HFNI. Entre 70 % y 90 % de los fetos afectados fallecen en el período perinatal, variando estas cifras según la población estudiada.1,2,3,4,5
Potter describió el primer caso en 1943 y a partir de este año, un importante número de enfermedades maternas, fetales y placentarias han sido asociadas a varios grados de derrames pleurales, pericárdicos o peritoneal (ascitis), edema de la piel (anasarca), polihidramnios y placenta edematosa.1,3,4,5,6) Estos procesos conducen al HFNI por una combinación de las siguientes condiciones:
Anemia severa,
Disfunción hemodinámica,
Hipoproteinemia,
Alteraciones del sistema linfático,
Alteraciones cardíacas fetales, especialmente a partir de la semana 24.
Un inicio precoz del hídrops se asocia con mayor frecuencia a alteraciones cromosómicas (síndrome de Turner, síndrome de Down).
La ultrasonografía desempeña un papel importante en el diagnóstico, evaluación y tratamiento del feto hidrópico. Sonográficamente el HFNI es indistinguible de una isoinmunización (HFI).1) La diferenciación entre formas leves y severas caen en el plano puramente subjetivo.
PRESENTACIÓN DEL CASO
Se presenta el caso, previo consentimiento de la pareja, para la descripción del mismo y la información de los resultados de las ecografías prenatales.
Gestante de 27 años de edad, color de piel blanca, ama de casa, pareja estable, grupo y factor de ambos: O positivo, y antecedentes obstétricos desfavorables.
A los 17 años se le diagnosticó un acráneo con 12 semanas de gestación, lo que condujo a la terminación del embarazo y un año después se le diagnosticó un óbito fetal, a las 20 semanas, siguiendo igual conducta. Actualmente tiene un hijo sano de 7 años, nacido de parto eutócico a las 39 semanas.
Acude al consultorio refiriendo estar embarazada nuevamente y una vez confirmado y ser deseado se procede a la captación precoz del embarazo con 9 semanas. El primer ultrasonido de genética se efectuó en la semana 12, donde se mostró un feto sin alteraciones morfológicas.
La paciente fue calificada como riesgo genético incrementado (RGI) por los antecedentes obstétricos desfavorables. Se realizó alfafetoproteína (AFP) a las 16 semanas, según lo establece el Programa de Genética y se recibe resultado normal 1.00 múltiplos de la mediana (MoM) a las 18 semanas. A esta misma edad gestacional se realizó otro ultrasonido de genética por tratarse de un RGI, según establece el Programa de Genética para la Detección Prenatal de Defectos Congénitos. Se utilizó un equipo SONOACER de nacionalidad coreana, en la escala de grises, en tiempo real. En la ecografía se pudo apreciar en un corte transversal de la cabeza fetal, un importante edema pericraneal y al medir el pliegue nucal (PN) el valor fue de 13 mm, o sea francamente patológico (> 6 mm). Se apreció hacia el extremo anterior, una solución de continuidad que permitió el diagnóstico de encefalocele a ese nivel y además se constató edema de la placenta con un grosor > 6 mm (placentomegalia) (Fig. 1).
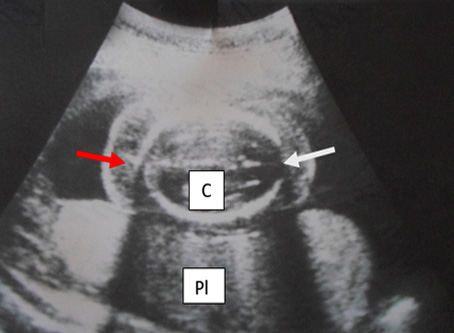
Fig. 1 Corte transversal de la cabeza fetal (C); Edema pericraneal (flecha roja) y solución de continuidad con encefalocele (flecha blanca); Placenta edematosa (Pl).
Al realizar un corte longitudinal del tórax y abdomen fetales (Fig. 2) se constató hidrotórax con aumento de la ecogenicidad pulmonar tipo III y ascitis lo que permitió la adecuada visualización del hígado.

Fig. 2 Corte longitudinal del tórax y abdomen fetal. Hidrotórax (flecha negra). Pulmones ecogénicos (flecha roja). Hígado (flecha blanca). Ascitis (A). Polihidramnios (Po).
En este corte también se hace evidente la presencia de polihidramnios. La biometría fetal estuvo acorde con la edad gestacional para 18 - 19 semanas, excepto la circunferencia abdominal (CA) para 28 semanas. Todo lo anteriormente descrito y teniendo en cuenta el grupo y factor de la gestante nos hizo pensar que estábamos ante el diagnóstico presuntivo de un HFNI.
Con estos hallazgos la pareja fue remitida al Servicio Municipal de Genética Médica (SMGM) en el municipio Playa, en La Habana, Cuba donde se le realizó una ecografía confirmativa, además de brindarle asesoramiento genético por el equipo multidisciplinario de dicho servicio. La pareja decidió la terminación del embarazo dado el mal pronóstico con que cursan estos casos.
El diagnóstico fue confirmado por el Departamento de Anatomía Patológica del Hospital Docente Ginecobstétrico “Eusebio Hernández”. Marianao, La Habana, Cuba. No se encontraron otras malformaciones.
DISCUSIÓN
Existen algunas afecciones que pudieran semejar un hidrops fetal, tal es el caso de derrames pleurales vistos en el higroma quístico, pero este se diferencia del HFNI porque se presenta como una masa quística septada, originada en la parte posterior del cuello.1,2,7
También debe diferenciarse del quilotórax, que puede ser producido por ruptura o por defecto de fusión de los canales linfático torácicos, y puede presentarse en la monosomía X y en la trisomía 21.8,9
El exceso de grasa en los fetos macrosómicos, el pliegue nucal visto en la trisomía 21 y otras aneuploidías, así como la piel redundante cubriendo el tórax en el enanismo tanatofórico, pueden confundirse con el engrosamiento de la piel por el edema visto en el HFNI.1,9,10 En el caso de la trisomía 21 existen otros marcadores ultrasonográficos: clinodactilia del 5to dedo, macroglosia, cardiopatías congénitas como el canal auriculoventricular, entre otros, que nos ayudan a precisar el diagnóstico. En el enanismo tanatofórico los miembros fetales están significativamente acortados con predominio de rizomelia, existe macrocefalia y tórax estrecho e hipoplásico. En los fetos macrosómicos la biometría fetal 3 o 4 semanas por encima de la edad gestacional de la madre y la no existencia de líquido en ninguna cavidad serosa del feto ayuda a corroborar el diagnóstico.
La presencia de líquido intraperitoneal asociado con, o resultante de la ruptura de un órgano, con asas intestinales dilatadas por peritonitis meconial debe tenerse en cuenta para el diagnóstico diferencial de la ascitis que acompaña al HFNI.9
CONCLUSIONES
Las alteraciones que trae consigo el HFNI hacen que el pronóstico de esta entidad sea desfavorable con una tasa de mortalidad intrauterina muy alta, por lo que el acertado diagnóstico prenatal y el asesoramiento genético preciso son determinantes en la decisión de la pareja para la evolución del embarazo.














