INTRODUCCIÓN
En el departamento de Antioquia, Colombia, en el año 2006, se implementó la estrategia del código rojo para la atención inmediata, sistematizada y coordinada de la hemorragia obstétrica, la cual se basa en los determinantes encontrados en la vigilancia epidemiológica. El entrenamiento de los profesionales se realizó con base en la simulación y se complementó con procesos de auditoría de la calidad para la atención institucional.1
En Cuba, en los últimos 5 años, la hemorragia relacionada con el parto (atonía uterina, acretismo placentario, placenta previa y rotura uterina) aporta entre el 4 % y 9 % del total de las muertes maternas.2 La guía del código rojo surgió de la necesidad de contar con un instrumento que sintetizara los aspectos críticos identificados en el análisis de las muertes por hemorragia obstétrica. Los puntos que se pretendieron intervenir fueron los siguientes: la falta de un trabajo organizado y sistemático en equipo, el reconocimiento tardío del choque, la falta de un cálculo aproximado de la cantidad de sangre perdida, la reposición inadecuada de cristaloides, la demora en el inicio del suministro de los hemoderivados y un bajo porcentaje de utilización de las maniobras adecuadas para disminuir el sangrado.3,4) Al tener en cuenta todos estos aspectos, se elaboraron recomendaciones basadas en la estrategia de código rojo para el tratamiento del choque hemorrágico.
El código rojo consiste en crear un esquema de trabajo organizado, con el objetivo de proveer al personal de la salud de una guía para realizar un tratamiento sistemático, oportuno y pertinente de la hemorragia obstétrica. De esta manera, cuando se presente una hemorragia obstétrica, el equipo asistencial podrá seguir los pasos indicados sin desviarse del objetivo, trabajar de manera ordenada y coordinada y aplicarlo en cada situación específica. Estas acciones contribuirán a disminuir la morbilidad y mortalidad materna en aquellas mujeres gestantes o en el puerperio que presenten un choque hipovolémico de origen obstétrico.5,6
Diferentes estudios realizados en Cuba y el resto del mundo, permiten establecer que la hemorragia posparto constituye un grave problema de salud por resolver, lo cual se manifiesta también en la provincia de Villa Clara. El Hospital Universitario Ginecobstétrico «Mariana Grajales», de Santa Clara, no está exento de esta situación, y por ello en dicha institución está protocolizada la aplicación del código rojo ante estos casos. Es necesario elaborar estrategias y generar nuevas ideas, en las que la preparación científico-técnica de las nuevas generaciones se enfoque en: mejorar la atención de la mujer embarazada, detectar factores de riesgo, tratar las causas que puedan provocar hemorragias, e imponer, de forma rápida y eficaz, el tratamiento adecuado, para alcanzar la excelencia en la atención ginecobstétrica de la mujer cubana. Por estas razones, se decidió realizar un estudio sobre esta importante temática desde una perspectiva que abarque sus múltiples aristas, prevalencia, aplicación y su comportamiento en el transcurso de un período de tiempo determinado. Esta realidad precisa de una respuesta desde la vía científico-investigativa y para su solución requiere de un proceso de indagación objetiva que aporte conocimiento de utilidad. Por tanto, el objetivo de esta investigación fue caracterizar los resultados de la estrategia de código rojo en la atención a pacientes con hemorragia posparto en Villa Clara.
MÉTODOS
Se realizó un estudio de desarrollo, observacional, de corte transversal y retrospectivo de las pacientes con morbilidad materna extremadamente grave por hemorragia obstétrica en el Hospital Universitario Ginecobstétrico «Mariana Grajales», de Santa Clara, Villa Clara, durante el período de enero 2018 a junio de 2021. La población de estudio estuvo conformada por las pacientes con morbilidad materna extremadamente grave por hemorragia obstétrica atendidas en esta institución durante el período de estudio. La muestra no probabilística, según los criterios de inclusión y exclusión, quedó constituida por 127 pacientes.
Se utilizaron los siguientes criterios de inclusión: pacientes con morbilidad materna extremadamente grave por hemorragia obstétrica que fueron atendidas en el Hospital Universitario Ginecobstétrico «Mariana Grajales», en el período de enero 2018 a julio de 2021, las pacientes con partos eutócicos o distócicos indistintamente, que presentaron hemorragia anterior o posterior a este, y pacientes clasificadas como código rojo.
Los criterios de exclusión fueron: gestorragias en la primera mitad del embarazo (aborto o embarazo ectópico), y hemorragia posterior a los 42 días del parto.
Las pacientes se escogieron a partir de la revisión de las bases de datos de morbilidad materna grave, donde se seleccionaron los casos por hemorragia obstétrica según los criterios de inclusión y exclusión de este estudio. Los datos primarios se obtuvieron a través de la revisión exhaustiva de las historias clínicas, y las actas de informe de morbilidad archivadas en el hospital, así como de las historias clínicas de las pacientes transferidas a la Unidad de Terapia Intensiva. Se incorporaron datos obtenidos a partir de los informes de la estadística anual del centro. La información fue registrada en modelos confeccionados para tal propósito.
Los datos fueron almacenados en un libro de Microsoft Excel 10.0 y posteriormente fueron procesados con el paquete estadístico SPSS versión 20.0. La información derivada del resumen de los datos aparece en tablas en los que se muestran frecuencias absolutas y porcentajes, así como la media y la desviación estándar cuando las variables fueron medidas en una escala cuantitativa. Se trabajó con un intervalo de confianza (IC) de un 95 %.
La prueba Ji cuadrado de independencia se utilizó para verificar asociación o relación significativa o muy significativa entre dos variables cualitativas o discretizadas. Se aplicó a partir de una tabla de contingencia y como resultado de esta se presenta el valor de su estadígrafo (X2) y la significación asociada (p).
De acuerdo al valor de la significación p, la asociación o relación se clasificó en:
- Muy significativa: si p es menor que 0,01.
- Significativa: si p es mayor o igual que 0,01 y menor que 0,05.
- No significativa: si p es mayor o igual que 0,05.
Se realizó un protocolo de investigación y se presentó al consejo científico del hospital. Se informó al comité de ética del hospital sobre la realización de este estudio, se aseguró la utilización, para fines científicos, de la información contenida en las historias clínicas, y en todo momento se guardó el anonimato de las pacientes incluidas en la investigación. Este trabajo está basado en la discreción y el anonimato pues no se revelan los nombres de las pacientes incluidas en el estudio y no requiere consentimiento informado, porque se trata de un estudio retrospectivo, donde toda la información se obtuvo a través de lo registrado en las historias clínicas de las pacientes o informes de morbilidad del hospital.
La evaluación del diagnóstico de las etapas del choque hipovolémico se clasificó en:
- Correcto: cuando se identifica correctamente cada etapa según el protocolo establecido para código rojo en Obstetricia.
- Incorrecto: cuando no se cumple lo anterior y se confunden las etapas y por tanto del accionar en cada una.
La clasificación del protocolo de código rojo (evaluación del diagnóstico de las etapas del choque) fueron: compensado, leve, moderado y grave.
El tiempo de accionar del código rojo fue correcto cuando se cumplieron todas las acciones propias de cada tiempo del protocolo. En esta variable se verifica el cumplimiento del tiempo de accionar ante cada situación:
- Minuto cero (supervivencia del 100%). Activación del código rojo
- Minutos 1 al 20: reanimación y diagnóstico
- Tiempo de 20 a 60 minutos: estabilización
- Tiempo 60 minutos y más: tratamiento avanzado
Fue clasificado de incorrecto cuando no se cumplió lo anterior en su totalidad.
RESULTADOS
De las 127 pacientes estudiadas tributarias de la clasificación del código rojo por hemorragia posparto, en 92 pacientes (72,4 %) la evaluación del diagnóstico del choque hipovolémico resultó incorrecto (Tabla 1), con un Ji cuadrado de 4,582 y una p de 0,557. Estos resultados sirven para evidenciar que, a pesar de todo el esfuerzo realizado para atender a estas pacientes, existen dificultades en el tratamiento integral que muchas veces podría estar relacionado con la relatoría de lo sucedido en las historias clínicas y la falta de precisión en los detalles que involucran los criterios de la clasificación del código rojo y el diagnóstico del shock. Esto sirve como alerta al servicio de Obstetricia para investigar y mejorar estos resultados.
Tabla 1 Evaluación del diagnóstico de las etapas del choque hipovolémico en pacientes con hemorragia obstétrica
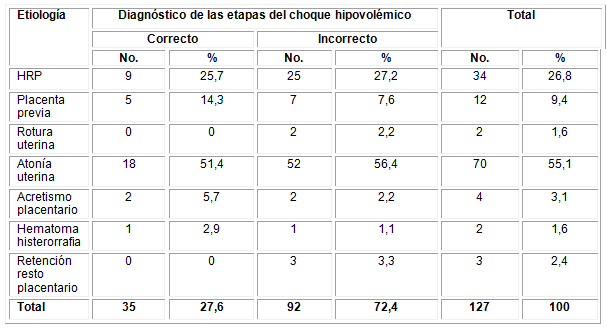
x2=4,582 p=0,557
Otro de los elementos que se decidió evaluar para dar respuesta a los objetivos de este estudio fue el tiempo de accionar del código rojo en la hemorragia obstétrica. En la Tabla 2 se describe que, de las 127 pacientes incluidas en la serie, en el 56,7 % (72) esta evaluación resultó incorrecta. En relación con la etiología, se evidenció que la atonía uterina fue la principal causa. En el 55,6 % de las pacientes se encontraron elementos que evalúan el accionar en cuanto al tiempo como incorrecto. En todas las causas se encontraron errores descritos en el tiempo de accionar, con una x2=4,480 y p=0,655.
Tabla 2 Tiempo de accionar del código rojo según etiología de la hemorragia obstétrica
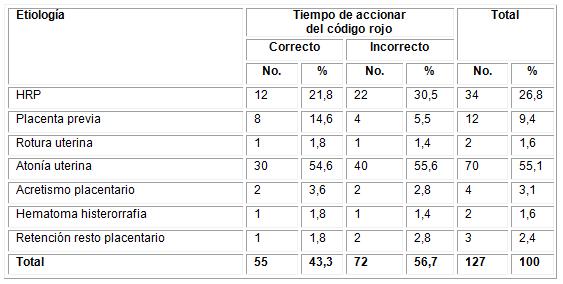
x2=4,480 p=0,655
En la Tabla 3 se muestra la evaluación del protocolo de código rojo, específicamente el parámetro diagnóstico de las etapas del choque hipovolémico en relación con la histerectomía obstétrica. Se decidió tomar la histerectomía obstétrica por ser uno de los tratamientos de mayor realización en 35 pacientes (27,6 % de la muestra), y por el significado que asume este proceder dentro de la morbilidad materna extremadamente grave en obstetricia. Aun cuando los resultados evidencian que de las 35 pacientes donde se realizó la histerectomía obstétrica predomina una evaluación correcta, hay 16 mujeres donde se evidencian elementos incorrectos en este diagnóstico de las etapas del choque. Se presentan resultados altamente significativos con una x2=16,262 y p=0,0001 en la evaluación del diagnóstico de las etapas del choque hipovolémico en general, con o sin histerectomía obstétrica. En el 72,4 % del total la evaluación fue incorrecta.
Tabla 3 Valoración del diagnóstico de las etapas del choque hipovolémico según histerectomía obstétrica
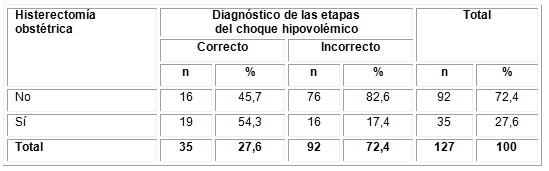
x2=16,262, p=0,0001
Otra de las variables estudiadas en relación con el código rojo es el tiempo de accionar del protocolo. En este caso se muestran los resultados de esta evaluación en relación a la histerectomía obstétrica. En la Tabla 4 de describen estos resultados altamente significativos con una x2=7,521 y p=0,006. De los 35 casos que requirieron histerectomía obstétrica en la serie estudiada, la evaluación fue correcta en 22 (40 % del total). De forma general predominó la evaluación incorrecta en 72 mujeres (56,7 %), y se incluyeron las que se les realizó histerectomía obstétrica y las que tuvieron otros tratamientos.
Tabla 4 Valoración del tiempo de accionar del código rojo según histerectomía obstétrica
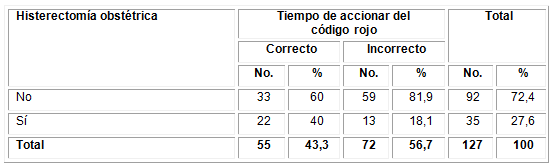
x2=7,521, p=0,006
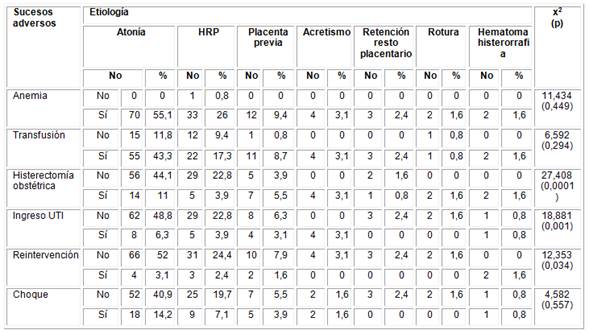
En la Tabla 5 se muestra la relación entre los sucesos adversos anteriormente descritos y la etiología de la hemorragia obstétrica. En relación con los sucesos estudiados en el caso de la histerectomía obstétrica, el ingreso en la UTI y las reintervenciones, se muestran resultados significativos desde el análisis estadístico.
En el caso de las histerectomías obstétricas x2 = 27,408 y p = 0,0001, fue altamente significativo, en los ingresos en UTI: x2 = 18,881 y p = 0,001, mientras que las reintervenciones: x2 = 12,353 y p = 0,034. En el resto de las etiologías y su relación con los sucesos los resultados estadísticos no fueron significativos desde el punto de vista estadístico.
DISCUSIÓN
En la última década, la vigilancia de la morbilidad materna extremadamente grave (MMEG) ha sido considerada como un complemento a la investigación de las muertes maternas para la evaluación y mejoramiento de la calidad de los servicios de salud.7) Estos indicadores permiten la obtención de nuevos conocimientos con una base científica sobre la problemática de las pacientes y contribuyen a la evaluación de los criterios de definición de los casos. Se deben tener en cuenta los recursos logísticos, económicos, y el personal asistencial con los que cuenta la institución.
Existe un interés creciente en el análisis de la morbilidad materna extrema como un indicador de calidad del cuidado materno, en la medida en que las muertes maternas se han convertido en un suceso poco frecuente en algunas regiones del mundo. La vigilancia epidemiológica de la morbilidad materna extrema es una de las estrategias propuestas dentro de las acciones regionales de OPS / OMS para reducir la tasa de mortalidad materna en tres cuartas partes para el año 2015.8
En un estudio realizado en el Hospital «Agustino Neto» se encontraron resultados similares, pues el choque hipovolémico se observó en el 43,3 % de las maternas extremadamente graves estudiadas, en el 22,4 % el choque séptico y en la mayoría de los casos se detectaron irregularidades en el tratamiento y diagnóstico correcto. El código de colores no es más que la identificación a través de los colores de la alarma para la conducta a seguir con cada gestante. En relación con la aplicación de la clasificación por código de colores plasmado en la historia clínica se debe señalar que no se cumple debidamente en la totalidad de las pacientes.9
Para la atención médica a la MMEG, el nivel secundario cuenta con protocolos bien establecidos para la atención al embarazo, el parto y el puerperio, pero aún su cumplimiento es uno de los factores que dificultan la calidad de la atención obstétrica. Además, el resultado obtenido de esta evaluación en los procesos depende de la competencia y el desempeño de los profesionales.
Gil y otros refieren que la dimensión de la calidad del proceso de la atención secundaria presentó problemas con la aplicación del código de colores, seguimiento de signos precoces del choque, con la aplicación de algunos protocolos de actuación y el seguimiento de las pacientes por la comisión de morbilidad materna grave, por lo que fue catalogada como no aceptable, con el 40 % de los criterios aceptables, por debajo del estándar establecido del 90 %.10
Los autores asumen que los modelos de historias clínicas y el modelo de código rojo no tienen elementos suficientes para su correcta evaluación, aun cuando los resultados en las acciones médicas fuesen correctos. Esto sirve como diagnóstico y alerta al servicio de Obstetricia para mejorar la calidad de la documentación al respecto. La relatoría de los sucesos de morbilidad materna extremadamente grave y código rojo se deben precisar correctamente.
El protocolo de pérdida masiva de sangre, el de enfermedad específica y el de hipertensión arterial (HTA) gestacional no se cumplieron en el total de las candidatas a ser aplicados, y estos fueron los más relacionados con las principales causas de MMEG. Todos estos resultados se constataron por Pérez Jiménez11 en su estudio a seis servicios de Ginecología en Ciudad de La Habana.
Al igual que en el caso anterior, los autores asumen que la mayor dificultad encontrada en los documentos revisados está en relación con el llenado correcto de los modelajes de código rojo y las historias clínicas, con letras legibles y omisión del suceso, lo cual termina en una evaluación incorrecta.
Gil González y otros,10 en un estudio similar realizado en Santa Clara en el primer semestre del año 2012 señalaron que la dimensión de la calidad del proceso de la atención secundaria presentó problemas con la aplicación del código de colores, seguimiento de signos precoces del choque, con la aplicación de algunos protocolos de actuación y el seguimiento de las pacientes por la comisión de morbilidad materna grave, por lo que fue catalogada como no aceptable, con el 40 % de los criterios aceptables, por debajo del estándar establecido del 90 %.
Según opinión de los autores, en los tres parámetros que representan morbilidad materna extremadamente grave por hemorragia obstétrica como son: la realización de una histerectomía obstétrica, la remisión e ingreso en una sala de cuidados intensivos, y la necesidad de reintervenir un caso, verdaderas preocupantes para los obstetras en este estudio, se evidenció una significación estadística que coincide con las referencias revisadas.12,13,14
Para la atención médica a la MMEG, el nivel secundario cuenta con protocolos bien establecidos para la atención al embarazo, el parto y el puerperio, pero aún su cumplimiento es uno de los factores que dificultan la calidad de la atención obstétrica. Además, el resultado obtenido de esta evaluación en los procesos depende, en gran medida, de la competencia y el desempeño de los profesionales por lo que emprender acciones dirigidas a la superación de los profesionales y a la optimización de los recursos materiales disponibles sería de gran ayuda.
Las instituciones deben contar con protocolos o guías de atención de pacientes obstétricas con bases académicas y científicas orientadas según los recursos y posibilidades de cada región. Estos protocolos deben guiar y facilitar el acto médico, por lo que deben ser cumplidos. La importancia de la calidad de los cuidados y la adherencia a los protocolos clínicos ha sido enfatizada por diversos autores, particularmente cuando se trata de complicaciones hipertensivas.15,16,17
A las causas de MMEG a nivel mundial se asocian complicaciones obstétricas tales como: las hemorragias postparto, el embarazo ectópico, el embolismo de líquido amniótico, la eclampsia, la sepsis, el tromboembolismo pulmonar, la rotura uterina el síndrome de HELLP, y la coagulación intravascular diseminada, las cuales tienen relación con el tratamiento obstétrico de estas pacientes, fundamentalmente en el momento del trabajo del parto y el parto.18,19,20
En Cuba se han realizado estudios acerca de los factores que influyen en la MMEG, de su caracterización epidemiológica y de los resultados maternos y perinatales asociados a estas situaciones críticas, pero existen evidencias de la necesidad de realizar un análisis sobre los protocolos establecidos para tomar las decisiones oportunas en estos casos y la adherencia a las buenas prácticas clínicas. El conocimiento acerca de estos temas aporta elementos susceptibles de modificación que permiten el perfeccionamiento de los programas de salud dirigidos a la madre, y elevan la calidad en el servicio que se brinda.