La necrosis retinal aguda (NRA) es un síndrome clínico descrito por primera vez en 1971, por Urayama, en Japón, quien observó seis pacientes previamente sanos que desarrollaron panuveitis y arteritis retiniana unilateral, con progresión hacia retinitis necrotizante y finalmente desprendimiento de retina, posteriormente fue conocida como uveítis de Kirisawa-Uruyama.1) En un comienzo la causa de la NRA era desconocida, hasta que en 1982 sugirieron el posible papel de los virus del grupo herpes como agentes causales. Estudios posteriores fueron confirmando en el tiempo la asociación entre esta afección y el virus del herpes zoster (VHZ), el virus del herpes simple tipo 1 y 2 (VHS 1, VHS 2) y el citomegalovirus (CMV). La retinitis por CMV fue descrita por primera vez en relación con el síndrome de inmunodeficiencia adquirida (SIDA) en ese mismo año. Previo a la introducción del tratamiento antirretroviral de gran actividad (TARGA), la retinitis por CMV ocurría hasta en un 21-44 % de pacientes con SIDA.1,2
La necrosis retiniana aguda es un síndrome clínico que afecta a pacientes inmunocompetentes, pero también a inmunocomprometidos, dentro de este último, el virus de inmunodeficiencia humana (VIH-SIDA) es la inmunodeficiencia más importante, aunque se describen casos de inmunosupresión por el tratamiento médico con esteroides en enfermedades autoinmunes y neoplasias.3 Se describen casos tras el uso intravítreo de implante de dexametasona (Ozurdex® por edema macular, en el contexto de una retinopatía diabética, donde se destaca la importancia del seguimiento de estos pacientes, especialmente en el contexto de la inmunosupresión.4
Tiene rango de edad variable, predominantemente en varones (2:1) y sanos. Etiológicamente se relaciona con los virus del género herpes.5,6 El porcentaje de aparición, según el tipo de herpes es: VHZ (68 % de los casos), VHS 1 y 2 (25 % de los casos), CMV (5 % de los casos).6 Los hallazgos clínicos son indiferenciables, tanto si la produce el VHZ o el VHS.7
Es una panuveítis con pérdida de visión progresiva, unilateral, la inflamación en el segmento anterior puede ser de leve a moderada, con precipitados queráticos y presión intraocular normal o aumentada. En unos días se produce una vitrítis intensa, arteritis retiniana oclusiva, hemorragias y focos retinianos multifocales blanco-amarillentos periféricos, que rápidamente confluyen ocasionando una necrosis retiniana de espesor completo. La mácula suele ser respetada hasta estadios avanzados del cuadro. La retina de aspecto blanquecino es remplazada por una retina adelgazada con cicatrización pigmentaria.5,6,8 Es frecuente el desprendimiento de retina y la vitreoretinopatía proliferativa grave. En menor proporción aparece neuritis óptica.5
El compromiso del ojo contralateral se describe en aproximadamente el 33 % de los casos (20 a 70 %), luego de cuatro a seis semanas de haber comenzado la NRA. En situaciones extremas, esto puede ocurrir hasta 20 años después.7
La confirmación del diagnóstico es mediante la realización de la reacción en cadena de la polimerasa (PCR) de humor acuoso y humor vítreo.1
El objetivo central del tratamiento de la NRA es acelerar la resolución de la enfermedad en el ojo comprometido y prevenir el compromiso del ojo contrala-teral. No existen hasta la fecha ensayos clínicos prospectivos, aleatorios sobre el tratamiento de la NRA, pues es difícil la realización de estos, dado el curso fulminante de la enfermedad.9) El tratamiento de elección es el aciclovir por vía endovenosa (10 mg por kilo de peso cada 8 horas) hasta que la retinitis haya cicatrizado, luego se continúa durante tres meses con aciclovir por vía oral (800 mg por kilo diario). El ganciclovir o foscarnet pueden tener mejor acción antiviral sobre CMV, pero este no es causa habitual de NRA. Los corticosteroides sistémicos (Prednisona 0,5-1,0 mg/kg/día) pueden usarse después de 24 a 48 h de iniciar el tratamiento antiviral sistémico. El tratamiento profiláctico con láser para demarcar la zona límite entre retina sana y enferma, lo que previene el desprendimiento de retina secundario, resulta de gran ayuda. El tratamiento quirúrgico es útil en desprendimientos de retina, que son técnicamente muy difíciles de reparar, y la devastadora vítreo-retinopatía proliferativa (VRP), similar a la de los diabéticos complicados, es común en este tipo de desprendimientos, lo que ensombrece aún más el pronóstico de la enfermedad.1,9,10
Con relación a esto, existen dos vertientes de tratamiento en la prevención del desprendimiento de retina: la retinopexia láser y la vitrectomía pars plana precoz. Sin embargo, una revisión de la Academia Americana de Oftalmología detectó la presencia de sesgos en los diferentes estudios relacionados con ambas alternativas terapéuticas, que limita la interpretación de estas, sin poder concluir el beneficio real que pueden aportar a pacientes con NRA.11
Presentación del paciente
Caso clínico-1
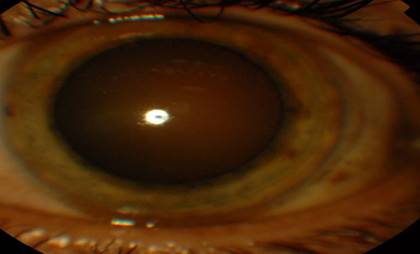
Paciente masculino de 38 años de edad con antecedentes de salud anterior que acude al Servicio de Oftalmología y refiere que en días anteriores comenzó con dolor ocular, lagrimeo, fotofobia y disminución de la visión en el ojo izquierdo. Al examen oftalmológico tenía una agudeza visual, sin cristales, de 1.0 en el ojo derecho y 0.2 en el izquierdo, la tensión ocular era de 18 mg/hg en el ojo derecho y 33 mg/hg en el izquierdo, la biomicroscopía del segmento anterior era normal en el ojo derecho, no así en el izquierdo, donde se observaba: hiperemia cilio-conjuntival marcada, precipitados queráticos (PK) abundantes, celularidad (4x), pupila arreflextica. (Figura 1)
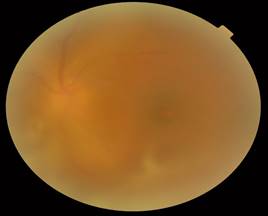
En la oftalmoscopia binocular indirecta del ojo derecho se observaron lesiones pigmentadas en periferia nasal y algunos pigmentos dispersos en retina temporal, y en el ojo izquierdo existía una vitrítis marcada, lesión elevada de retinitis de 3600 en periferia, con vasos y hemorragias sobre ella. Papila algo elevada. (Figura 2A y B)
La impresión diagnóstica fue una necrosis retinal aguda del ojo izquierdo (NRA OI). Se comienza con tratamiento: Atropina (col. 0.1% 1 gota cada 6 h), dexametasona (col. 1 gota cada 2 h), timolol (col. 0.5% 1 gota cada 12 h), dorzolamida (col. 1 gota cada 8 h), aciclovir (bb. 250mg 10 mg/kg cada 8 h), prednisolona 80 mg diarios (1mg x kg x día), ácido acetilsalicílico (tab. 125mg) 1 tableta diaria.
A los 10 días de tratamiento, la agudeza visual del ojo derecho era de 0.6 y 0.5 en el izquierdo, con una tensión ocular de 12 mg/hg en ojo derecho y 10 mg/hg en el izquierdo. La biomicroscopía del segmento anterior se mantenía normal en el ojo derecho y en el izquierdo existía una hiperemia ligera, PK finos que iban disminuyendo en cantidad, celularidad (2+), flare 1 +, midriasis media medicamentosa. En la oftalmoscopia binocular indirecta del ojo derecho se observaba un desprendimiento de retina seroso en el polo posterior, con líquido claro seroso y periferia sin alteraciones; en el ojo izquierdo fueron visibles opacidades vítreas menos densas, haze 2 +, celularidad vítrea 3 +, lesiones de retinitis con bordes más precisos, de menor tamaño, sin avance a retina posterior.
Con el tratamiento el paciente mejoró su agudeza visual en el ojo afecto, pero disminuyó la visión del ojo derecho, debido al desprendimiento de retina seroso, inducido por el uso del esteroide, por lo que se decide en colectivo bajar dosis de este a 60 mg diarios.
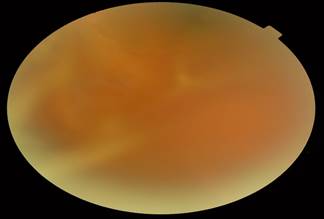
Al mes y medio de evolución, ya la agudeza visual del ojo derecho era de 0.9 y en el ojo izquierdo de 0.1, la tensión ocular de 14 mg/hg y de 10 mg/hg en ambos ojos, respectivamente. La biomicroscopía del segmento anterior del ojo derecho seguía sin alteraciones y en el izquierdo se observaban PK finos en menor cantidad y midriasis media medicamentosa. La oftalmoscopia binocular indirecta del ojo derecho mostraba un desprendimiento de retina seroso con líquido en reabsorción, periferia normal y en el izquierdo opacidades vítreas densas, abundantes, lesión de retinitis de aspecto pigmentada, con desprendimiento de retina traccional. (Figura 3A y B)
Caso clínico-2
Paciente masculino de 48 años de edad, raza blanca, antecedentes de diabetes mellitus tipo 2, hipertensión arterial, herpes zóster con afectación de cara y cuello, tres meses antes de sus síntomas y signos oculares, antecedente de trauma ocular a globo abierto, evisceración y prótesis ocular del ojo derecho.
Acude a consulta de retina por presentar dolor y disminución de la visión en su único ojo (izquierdo), desde hacía varias semanas. Se le realizaron exámenes, y en consulta de seguimiento se le diagnosticó una necrosis retinal aguda, se ingresó y se comenzó tratamiento intensivo con aciclovir endovenoso y esteroides. A pesar del tratamiento el paciente tuvo una evolución tórpida, con daños severos e irreversibles en la retina.
Se interconsulta con especialistas de retina del Instituto Cubano de Oftalmología «Ramón Pando Ferrer», donde se coincidió con el diagnóstico inicial, aunque no se recomendó cirugía vítreo-retiniana, pues el estado del globo ocular era muy desfavorable, sin posibilidad de beneficio postoperatorio.
Al examen oftalmológico la agudeza visual, sin cristales, del ojo derecho era nula, en este tenía una prótesis ocular, y en el ojo izquierdo fue de mala percepción y proyección luminosa, lo que no mejoró con cristales. La tensión ocular era de10 mg/hg en su ojo izquierdo. La biomicroscopía del segmento anterior del ojo izquierdo mostró precipitados queráticos finos en sector medio-inferior, midriasis farmacológica, opacidad cortical del cristalino y celularidad en vítreo anterior.
En la biomicroscopía del segmento posterior y en la oftalmoscopia binocular indirecta se observaron opacidades vítreas densas, desprendimiento posterior del vítreo, disco óptico pálido, marcada obliteración vascular en el polo posterior, con isquemia retinal, necrosis retinal de 360 grados en resolución y desprendimiento de retina inferior y temporal. (Figura 4)
La impresión diagnóstica fue una necrosis retinal aguda del ojo izquierdo (ojo único). Existió mala evolución, a pesar de la terapia adecuada e intensiva con antivirales y corticoesteoides sistémicos, además del tratamiento tópico. Su ojo afecto era su único ojo, por lo que el paciente quedó como ciego legal y actualmente se encuentra bajo seguimiento en consulta de retina y baja visión.
Comentario
Existen dos formas de presentación de la retinitis necrotizante herpética: el cuadro de necrosis retinal aguda, que se puede manifestar tanto en pacientes inmunocompetentes, como en pacientes con SIDA, y la necrosis retinal externa progresiva (NREP), que se manifiesta solamente en pacientes inmunocomprometidos, y el único agente causal demostrado ha sido el virus varicela-zóster. En los pacientes inmunodeprimidos la NRA es especialmente virulenta y se comporta como necrosis retiniana externa progresiva.3,5
En el primer caso clínico, el paciente masculino al que se le diagnosticó tempranamente una NRA, se le observó en la oftalmoscopia binocular indirecta del ojo izquierdo una lesión elevada de retinitis de 360 grados en periferia, con vasos y hemorragias sobre ella y papila algo elevada; no se pudo determinar el agente causal por PCR de humor acuoso ni vítreo, pero presuntivamente se concluyó como una NRA, por las características clínicas y evolutivas del cuadro, además de ser un paciente masculino e inmunocompetente. Coincidimos con Scarpetta y otros, que en su estudio demuestran que dicha enfermedad puede ser en adultos jóvenes, masculinos e inmunocompetentes.12
El tratamiento con altas dosis de esteroide indujo un desprendimiento de retina seroso en el ojo derecho, no afectado por la enfermedad, esta situación conllevó a un análisis en colectivo, donde se decidió reducir la dosis con el objetivo de evitar daños mayores en este ojo; el resultado fue positivo para el ojo derecho, pero se entorpeció la evolución favorable del izquierdo, afectado por la enfermedad, donde ocurrió un desprendimiento de retina traccional. Nos quedó demostrado que la clave exitosa para la evolución favorable de esta enfermedad, además del diagnóstico precoz, es el tratamiento mantenido y a altas dosis con esteroides, desde su diagnóstico, con lo que coincidimos con Scarpetta y otros, que en su estudio recomiendan la terapia antiviral, junto con la administración de corticosteroides sistémicos a altas dosis.12
Coincidimos con Lee y otros, que en su estudio demuestran que altas dosis de esteroides suprimen la inflamación intraocular. En el 35 % de los pacientes que no reciben tratamiento, la enfermedad puede afectar el otro ojo hasta 30 años después.13
Cerqueira, Shin y otros, demuestran que cuando la terapia se combina con antivirales y esteroides, entre el 30 y 60 % no tienen pérdida visual severa, datos con los cuales estamos de acuerdo.14,15
El paciente al inicio del tratamiento respondió favorablemente, independientemente de no haberse podido determinar el herpes virus causal; pero la reducción del esteroide de forma precoz en el tratamiento conllevó a que no existiera un buen pronóstico visual.
Ha quedado demostrado que la NRA es una afección rara por su bajísima tasa de incidencia, pero de gran importancia dentro del espectro de las retinopatías herpéticas necrotizantes, debido a que su reconocimiento y tratamiento tardío desembocan en altas tasas de ceguera.
Existe una forma más leve y menos frecuente de necrosis retiniana aguda asociada a la primoinfección por el virus varicela zóster, que se da en pacientes adultos, tanto sanos como inmunocomprometidos. Se ha descrito algún caso en niños. Los síntomas aparecen días después del diagnóstico de varicela, generalmente cuando la enfermedad ya ha remitido. El cuadro se presenta como una retinitis periférica que progresa lentamente, con moderada reacción inflamatoria en vítreo y cámara anterior, buena agudeza visual y sin desarrollo de desprendimiento de retina. La afectación bilateral es rara (solo se ha descrito en pacientes inmunocomprometidos).16
En el segundo caso clínico, evidentemente no se trata de una de las formas leves de presentación de la enfermedad, a pesar del antecedente dado de previa infección por herpes zóster meses antes del cuadro, por lo que existió la limitante de no haberse podido realizar el estudio virológico para identificar el agente causal.
El diagnóstico fue tardío, pues el paciente acudió semanas después de que comenzaran los síntomas, y a pesar del correcto diagnóstico y adecuado tratamiento la evolución fue desfavorable. Gore y otros, en su estudio demuestran que el pronóstico visual en estos casos casi siempre es reservado.17
Coincidimos con Cerqueira y otros, que en su estudio plantean que resulta ideal la asistencia a la consulta oftalmológica de forma inmediata, ante cualquier síntoma de inflamación ocular, para poder realizar un diagnóstico temprano y lograr mejor pronóstico visual,14) lo cual no se pudo lograr en el presente caso.
Con estos casos presentados queda demostrado que independientemente de datos estadísticos y estudios realizados que demuestran lo infrecuente de la necrosis retinal aguda, en nuestro servicio se diagnosticaron dos casos en el período de un año, dato que nos exhorta al estudio y práctica de alternativas diagnósticas y terapéuticas para minimizar las consecuencias devastadoras de esta enfermedad en los pacientes.