INTRODUCCIÓN
La depresión constituye un reto para los sistemas sanitarios de diferentes países debido al alto índice de suicidios, el incremento de la mortalidad y la asociación con las enfermedades médicas.1 Como estado psíquico, esta conforma la expresión de las ideas acerca de las enfermedades o situaciones sociales vividas de manera catastrófica y pesimista.2
En el mundo, 121 millones de personas sufren de esta alteración y la carga que representa sigue en aumento. La OMS advierte que una de cada cinco personas llegará a desarrollar un cuadro depresivo en su vida.3
En Cuba, en diversos estudios epidemiológicos se estima una prevalencia de un 5% de sujetos con depresión en la población en general, y un 3% son atendidos en las consultas del médico general.4
La depresión como síndrome agrupa un conjunto de síntomas: tristeza patológica, inhibición, sentimientos de culpa, minusvalía, pérdida del impulso vital y sexual, trastornos del sueño, entre otros, por lo que el estado depresivo se puede expresar a través de alteraciones de tipo: cognitivo, afectivo, volitivo, conductual o incluso somático.
El tratado «Mi España» propone agrupar los síntomas para su estudio en cuatro grupos: fundamentales, somáticos, conductuales y de pensamiento.5
La adaptación en los seres humanos es una de las conductas que le permite convertirse en sujetos resilientes. Cuando esto no se logra ante los diferentes cambios biográficos es frecuente encontrar estados depresivos.
El mundo vive una tragedia asociada a una de las grandes epidemias de la historia: la COVID-19, enfermedad que ha dejado miles de muertes y consecuencias que tienen un impacto psicológico grande que priva al paciente, en muchas ocasiones, del estado anímico deseado y de funciones tan vitales y restauradoras como es el sueño.
Los síntomas depresivos y la depresión clínicamente significativa en el síndrome post-COVID-19 pueden tener graves implicaciones en lo que se refiere a los resultados de calidad de vida.6
Las alteraciones del sueño, desde una perspectiva sintomatológica, son muy frecuentes en la depresión y se reconocen como síntomas somáticos, de manera que al intervenir para lograr la estabilidad en las funciones del sueño se garantiza una recuperación con mayor prontitud.
El tratamiento con fármacos para lograr producir determinados neurotransmisores de tipo serotorinérgicos ha cobrado auge dentro de la prescripción psiquiátrica. El efecto de medicamentos antidepresivos tarda unas dos semanas, lo que aumenta progresivamente hasta su máxima eficacia a los dos meses. Debe mantenerse de seis a doce meses para evitar el riesgo de recaídas, aunque el efecto completo puede conseguirse al mes del inicio del tratamiento.7
Los accesos a los tratamientos farmacológicos para la depresión aumentan y varias guías prácticas recomiendan tratamiento antidepresivo, formas particulares de psicoterapias, o ambos, para el tratamiento de la depresión.8
Actualmente, la psicoterapia es el tratamiento de elección, aunque también se utiliza la psicoterapia combinada con medicamentos para tratar síntomas de ansiedad o de alteraciones en el sueño frecuente en estos cuadros.9
Elizabeth y colaboradores, en su estudio sobre la efectividad de la terapia Gestal, encontró que la hipnosis para el tratamiento de la depresión es menos eficaz que la psicoterapia en hipnosis.10
Según M. Yapko11 se distinguen seis razones para el uso de la hipnosis con pacientes deprimidos: amplifica la experiencia subjetiva, facilita la interrupción de pautas, posibilita el aprendizaje experiencial, permite la asociación y contextualización de respuestas deseadas, modela flexibilidad y ayuda a construir focos.
En Cuba se resaltan los trabajos de Cobián Mena12 que destaca los aportes de la hipnosis en la psiconeuroinmunología de la depresión y de otras alteraciones, los resultados demuestran que la hipnosis aumenta la rapidez y efectividad en los diferentes tratamientos médicos y psicológicos.
En Villa Clara se ha estudiado el uso de esta técnica por profesionales de la Psicología en el ámbito clínico, y se encontró que es poco empleada a pesar de concederle un valor importante, querer incorporarla y no presentarse creencias irracionales.13)
El Hospital Universitario Clínico Quirúrgico Cmdte. «Manuel Fajardo Rivero», de Santa Clara, Villa Clara, se destinó por completo a la atención de pacientes contagiados con la COVID-19. En el seguimiento a pacientes con secuelas se ha informado la existencia de depresión y graves afectaciones del sueño, con necesidad de ingreso, y un aumento de casos con depresión por esta causa.
A partir de esta problemática se incorporó la hipnosis a las estrategias terapéuticas que se planifican para el tratamiento de pacientes en seguimiento que presentan depresión post-COVID 19. El objetivo es evaluar la efectividad en la calidad y cantidad del sueño en pacientes con depresión post-COVID 19, para comparar el efecto de esta modalidad terapéutica con el de la medicación.
MÉTODOS
Se realizó un estudio explicativo-comparativo y un diseño cuasi-experimental. Se utilizó un muestreo no probabilístico, de tipo intencional, conformado por 40 pacientes que fueron divididos en dos grupos de 20 pacientes que fueron ingresados con criterios clínicos de la COVID-19 y desarrollo de sintomatología, que en su seguimiento se constató alguna forma clínica de depresión.
Se establecieron varios criterios de inclusión: pacientes con manifestaciones depresivas y alteraciones desfavorables, y muy desfavorables, en la calidad y cantidad del sueño, edades comprendidas entre 18 y 60 años, que no se complicaron con formas graves de la enfermedad, y disposición para recibir medicación antidepresiva como único proceder terapéutico o hipnosis; se excluyeron aquellos con estado depresivo que evolucionaron hacia la gravedad, y los que no expresaron, mediante el consentimiento informado, la voluntad de participar.
Se analizaron las siguientes variables:
-Niveles de depresión: se evaluaron con el Inventario de depresión de Beck en dos momentos.
-Sintomatología depresiva: esta variable se monitoreó a través de la historia clínica y la entrevista psicológica semiestructurada.
-Cantidad y calidad del sueño: se utilizó una escala confeccionada por los autores que evaluó en dos momentos esta variable.
-Sesiones de trabajo: a través de un registro sistemático de sesiones se evaluaron las sesiones de trabajo.
-Efectividad del tratamiento: se evaluó la respuesta psicológica; se tuvo en cuenta los niveles de depresión según los resultados obtenidos de la aplicación (a ambos grupos) del test de depresión de Beck,14) y la escala para evaluar la cantidad y calidad de sueño. Se evaluó de dos formas:
- Efectivo: si el 50 % de los pacientes o más logran cambios en la reducción del nivel de depresión y en la mejora de la calidad y cantidad del sueño.
- No efectivo: cuando menos del 50 % no logra cambios en la reducción del nivel de depresión y en la mejora de la calidad y cantidad del sueño.
La entrevista psicológica semiestructurada permitió conducir el proceso de investigación desde el punto de vista diagnóstico, por su carácter personalizado persiguió explorar las peculiaridades de la depresión en esta novedosa enfermedad. Se incluyó la evaluación clínica de los niveles de depresión y su sintomatología, la exploración de las principales distorsiones cognitivas y los recursos psicológicos empleados.
Una vez seleccionados los pacientes, se les aplicó el test de depresión de Beck 14 para un diagnóstico previo y una escala de evaluación de la cantidad y calidad del sueño que incluyó criterios de personas expertas y ajenas a la intervención, con el propósito de evitar la subjetividad al valorar lo efectivo de un proceso de influencia.15)
A partir de los datos recogidos en la historia clínica y en una reunión multidisciplinaria de los diferentes especialistas (psiquiatra, psicólogo, trabajadora social, y enfermera) para el estudio de los casos ingresados por la importancia que presenta la restauración rápida del sueño. Se evaluaron dos componentes esenciales en el sueño, su cantidad y calidad al iniciar el tratamiento y finalizado, de acuerdo con la escala elaborada y en base a fines investigativos:
Estado de salud favorable: no se advierte por el paciente, sus familiares o Enfermería presencia de manifestaciones de alteraciones en los componentes evaluados del sueño.
Estado de salud regular: presencia de manifestaciones de afectación en uno de los componentes evaluados del sueño.
Estado de salud desfavorable: presencia de manifestaciones de afectación en ambos componentes evaluados del sueño.
Estado de salud muy desfavorable: presencia de otras manifestaciones de afectación del sueño además de las evaluadas.
La evaluación de los pacientes por el equipo multidisciplinario sobre la base de estos indicadores, antes y después del empleo de los tratamientos evaluados, se convierte en un valioso medio para comprobar el efecto de la terapia sobre el estado de salud del paciente.
Para evaluar la sugestionabilidad, se aplicó una escala estandarizada de diez ítems; 16 los pacientes que alcanzaron 7 puntos o más fueron incluidos en la investigación. Fueron tratados con hipnosis 20 pacientes que conformaron el grupo 1, y los otros 20 pacientes el grupo 2. La intervención con ambas modalidades de tratamiento fue concebida para 10 sesiones de trabajo de 45 minutos, distribuidas uniformemente a lo largo de 3 meses, en las que se aplicó el tratamiento. Una vez observada la recuperación de los pacientes fueron sometidos por segunda vez al test de depresión de Beck (14) y a la escala para evaluar la cantidad y calidad de sueño.
La hipnosis se aplicó en el grupo 1 como estrategia terapéutica. El método seleccionado fue el de Duprat:17 fijación de la mirada en un punto fijo, a través de la relajación. Comenzó por los pies, luego se extendió a los brazos, manos, cabeza, tronco y cuerpo en general, hasta llegar a la inducción sugestiva del sueño. Se emplearon frases que indicaban que algo iba a suceder, que comienza y que está sucediendo. Así se continuó con la profundización de esta etapa. A todos los pacientes se le aplicaron sugestiones del modelo clásico dirigidas a la depresión y a mantenerse en estado hipnótico por 30 minutos hasta despertar por sí mismo.
El uso de psicofármacos en los pacientes tiene como principal objetivo lograr cambios en las manifestaciones cognitivas, emocionales/motivacionales y conductuales. Al ser pacientes que presentaron estados depresivos asociados a la COVID-19, y alteraciones del sueño en su sintomatología, se empleó la amitriptilina, un antidepresivo de los más importantes fármacos usados en el tratamiento médico de la depresión y con doble acción, para lograr efecto en la depresión y en la ansiedad.
La forma de administración de la amitriptilina de 25 mg fue tres veces al día, media tableta en el desayuno, almuerzo, y una tableta a las 9 pm, dosis recomendada en adolescentes para no sobrepasar los 75 mg por día.
El médico realizó una revisión diaria en los pases de visita para monitorear su efecto sobre la depresión y la cantidad y calidad del sueño. Este tratamiento se mantuvo por tres meses, y posterior a este tiempo se le suspendió a todos los pacientes mejorados.
RESULTADOS
El grupo 1 estuvo conformado por 20 pacientes, de ellos: 14 hombres y 6 mujeres, la edad promedio fue de 30 años y predominó un nivel medio de escolaridad. Se identificaron como principales contingencias diferentes situaciones laborales y de pareja.
La evaluación inicial del inventario de Beck mostró niveles altos de depresión antes de aplicar el tratamiento. La puntuación inicial promedio en este test alcanzó los 26,5 puntos, e indicó predominio de depresión moderada.
Antes de iniciar el tratamiento se observó existencia de manifestaciones depresivas pertenecientes a los cuatro grupos y fue característico que estuviesen afectados en todos los pacientes los componentes cantidad y calidad del sueño.
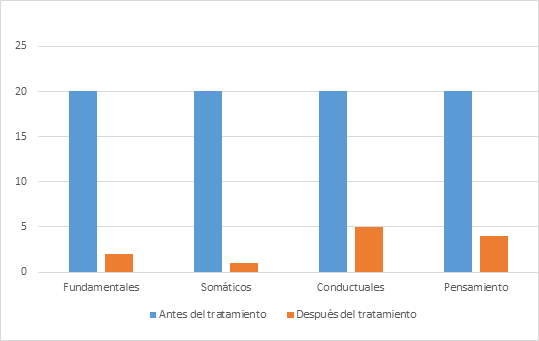
Después de la intervención, el análisis por grupos de síntomas muestra una disminución mayor de los síntomas somáticos y fundamentales de la depresión tratados con medicación (Figura 1).
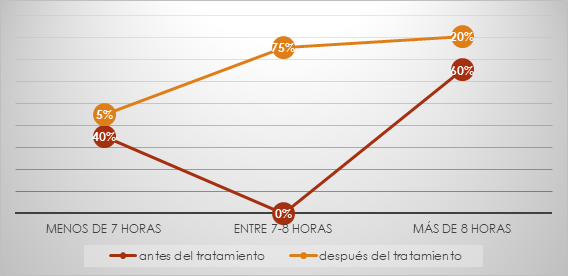
Durante el transcurso de las primeras tres sesiones de trabajo, 19 pacientes (95 %) lograron dormir entre 7 y 8 horas, y los síntomas somáticos tratados con psicofármacos en pacientes deprimidos presentaron una rápida evolución al igual que en el estudio realizado por Téllez,18) como se observa en la Figura 2.
Un análisis específico del componente calidad de sueño muestra que en 12 pacientes (60 %) se manifestaron algunas pesadillas, las cuales estuvieron relacionadas, en 9 de ellos con la situación estresante primaria, y los 3 restantes con otras situaciones latentes, por lo que la calidad del sueño no presentó igual evolución.
Este resultado específico se pudo corroborar con las observaciones de Enfermería en las que se informó, de manera general, un mayor número de sobresaltos y reacción de susto al ser despertado para recibir la medicación, lo que indica un sueño poco profundo en estos pacientes.
El número de sesiones promedio fue de 5, y se comprobó una estadía hospitalaria de 6 días de 17 que presenta como promedio un paciente en el servicio de Psiquiatría, lo que muestra una disminución en los días que debe permanecer un paciente ingresado.
Al concluir el tratamiento, la puntuación final promedio fue de 5 puntos, lo que indica diferencias entre el pre-test y el pos-test, y una reducción considerable en los niveles de depresión. Posterior al tratamiento, 19 pacientes (95 %) de la muestra fueron evaluados con condiciones para el alta médica, un paciente (5 %) presentó manifestaciones aisladas sin conformar un síndrome depresivo. De manera particular, en este grupo los síntomas somáticos fueron los de mejor evolución, no constatándose en la escala de evaluación de la calidad y cantidad del sueño alteraciones en la cantidad de horas necesarias y alteraciones en la calidad del sueño en 12 pacientes (60 %).
Por otra parte, el grupo 2 estuvo conformado por 20 pacientes: 12 del sexo masculino y 8 femenino, la edad promedio en esta muestra fue de 22 años y predominó un nivel medio de escolaridad. En el 90% (18) de estos pacientes se identificaron estas principales contingencias: el inicio del régimen de vida becada y conflictos de pareja.
Los niveles de depresión presentes antes de iniciar el tratamiento indicaron predominio de depresión moderada y una puntuación inicial promedio de 27,5 puntos.
Antes de iniciar el tratamiento se observó existencia de manifestaciones depresivas pertenecientes a los cuatro grupos y fue característico que estuviesen afectados en todos los pacientes los componentes cantidad y calidad del sueño.
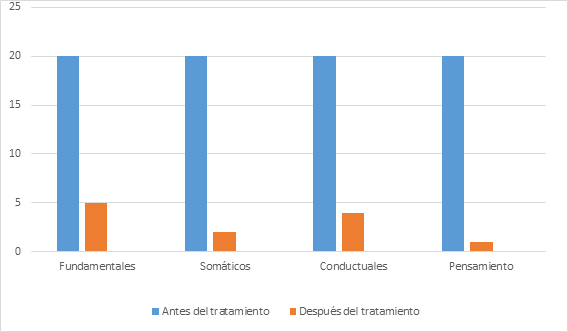
Después de la intervención el análisis por grupos de síntomas muestra una disminución mayor de los síntomas de pensamiento y somáticos tratados con hipnosis, como se muestra en la Figura 3.
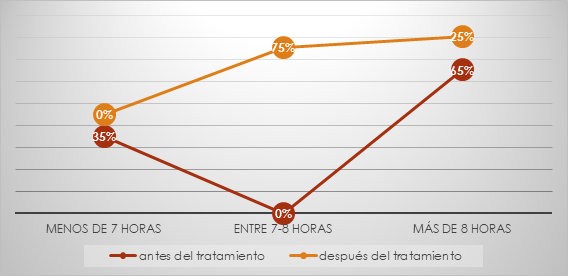
En los 20 pacientes (100 %) durante el transcurso de las primeras tres sesiones de trabajo se logró dormir entre 7 y 8 horas o más (Figura 4).
Ambos componentes del sueño que fueron evaluados bajo tratamiento con hipnosis presentaron una evolución favorable.
La utilización de un lenguaje sugestivo de sueño posibilitó crear reflejos condicionados hacia este estado fisiológico, dato evidente hacia la segunda sesión de hipnosis en la que ya el 80 % (16 pacientes) logró erradicar las alteraciones en el sueño, y se cumplió un principio fundamental en el condicionamiento que es la repetición.
El número de sesiones promedio fue de 5 y se comprobó una estadía hospitalaria de estado hipnótico a sueño natural en los 20 pacientes; se mostró alta efectividad sobre la calidad y cantidad del sueño.
La calidad del sueño como componente presentó una evolución muy favorable, a diferencia del grupo tratado con medicación que fue informado por Enfermería con un sueño profundo y tranquilo. Se logró una estabilidad en el número de horas recomendadas,18 y solo un paciente fue informado por el personal de Enfermería con 5 días de 17, lo que presenta como promedio un paciente en el servicio de Psiquiatría. Esto muestra una disminución en los días que debe permanecer un paciente ingresado.
Al concluir el tratamiento, la puntuación final promedio fue de 4 puntos, lo que indica diferencias entre el pre-test y el pos-test, y una reducción considerable en los niveles de depresión; los 20 pacientes (100 %) presentaron condiciones para el alta médica.
En este grupo que empleó la hipnosis como tratamiento se obtuvo una mejor evolución de los síntomas de pensamiento y somáticos, y ambos componentes del sueño fueron restablecidos.
DISCUSIÓN
Los resultados presentados permiten promover el empleo de tratamientos tradicionales con inestimable valor para los sistemas de salud.
La reducción en los niveles de depresión en los trastornos de adaptación y el rápido control de las alteraciones en el sueño con ambas modalidades de tratamiento son el principal resultado de este estudio y coincide con lo obtenido por otros autores.19,20,21
El alcance que posee la hipnosis sobre otros componentes de la depresión y del sueño constituyen una fortaleza, que combate la tendencia a resolver los problemas del sueño únicamente con medicamentos y promueve tratamientos libres de efectos adversos.22,23
La evaluación de la depresión por grupos de síntomas permitió comprender la naturaleza biopsicosocial de la depresión y sus componentes sociales, emocionales, cognitivos, conductuales, culturales, entre otros.
El predominio de manifestaciones clínicas del pensamiento en las depresiones adaptativas indica un uso exitoso de tratamientos no medicamentosos ya recomendados por otros autores.19,24,25 La hipnosis y sus condicionamientos sugestivos de sueño pudieran ser utilizados en la recuperación de los pacientes con depresión post-COVID con alteraciones en el sueño.
De manera particular llama la atención el efecto de la medicación sobre el rápido control en la cantidad de horas que logra cada paciente, con independencia de las características de cada caso, no comportándose de igual manera en la calidad de sueño lograda. Estos elementos conducen a pensar en el comprobado efecto de los medicamentos sobre los estados psíquicos y sus limitaciones para eliminar los conflictos y problemáticas relacionados.
Las diferencias encontradas en otros estudios radican principalmente en el tipo de enfermedad, el trabajo con niveles de depresión leve, y la profundidad hipnótica.26,27,28,29 Este último muchas veces discutible en hipnosis grupal y autohipnosis.
Ambos tratamientos no solo se definen efectivos por una considerable reducción de los niveles de depresión y la desaparición de la sintomatología depresiva en más del 50% de los pacientes, sino por la reducción del número de sesiones y la contribución a una menor estadía hospitalaria, lo que se ajusta a las sugestiones de continuar en estado hipnótico como forma de despertar a pacientes ingresados.
Es cierto que se ha reunido suficiente evidencia científica para pensar que los sujetos hipnotizados están más cerca de estar despiertos que dormidos. La utilización del término sueño en el proceder hipnótico, su posición horizontal, el estado de relajación muchas veces alcanzado, el descenso de variables como frecuencia cardíaca y la tensión arterial, entre otros, conducen a un estado particular de conciencia vigil que arroja luces importantes a los nexos que presenta este estado neurofisiológico con el sueño y la vigilia, y a sus incalculables beneficios para la salud humana y para los pacientes con depresión post-COVID 19.
CONCLUSIONES
Ambos tratamientos mostraron efectividad sobre el estado depresivo en los pacientes con depresión post-COVID. Se constató la influencia rápida de los psicofármacos sobre la sintomatología somática de la depresión y de la hipnosis sobre las alteraciones del pensamiento. La hipnosis fue efectiva sobre la cantidad de sueño y más efectiva sobre la calidad del sueño que la terapia farmacológica. El método de despertar de sueño hipnótico a sueño natural utilizado como sugestión mostró alta efectividad. La reducción de la estadía hospitalaria y la desaparición de la depresión son los principales indicadores de efectividad.