La leucemia/linfoma de células T del adulto (LLTA) es una neoplasia linfoproliferativa T agresiva producida por la infección del virus linfotrópico T humano tipo I y su transmisión ocurre a través de tres vías: sexual, de madre a niño y por transfusión de sangre. La mayoría de los portadores son asintomáticos el resto de su vida, y se estima que sólo el 5 % desarrollará una leucemia/linfoma de células T del adulto y es más frecuente sobre los 40 años.1,2
El coronavirus (CoVs) se define como un virus ARN monocatenario de sentido positivo con una envoltura; es diversificado y ocasiona trastornos respiratorios, digestivos, hepáticos y neurológicos que en humanos responde a enfermedades graves. Los CoVs se agrupan en cuatro géneros: alfacoronavirus, betacoronavirus, gammacoronavirus y deltacoronavirus. La comunidad científica identificó que los betacoronavirus producen síndrome respiratorio agudo severo (SARS-CoV) y el síndrome respiratorio del Medio Oriente (MERS-CoV).3
El virus linfotrópico T humano-I es un retrovirus que causa una infección de por vida, es común en Asia y Latinoamérica, puede causar leucemia/linfoma de células T del adulto, un tipo raro e invasivo de cáncer de leucocitos.4 Mientras que el COVID-19 la mayoría de las veces se encuentra con linfocitos bajos, actúa principalmente en los linfocitos T que lleva a una exacerbación del paciente, el SARS-CoV 2 produce citocinas en el cuerpo que ocasiona los cambios de glóbulos blancos periféricos y las células inmunes como los linfocitos.5,6
La presentación clínica de leucemia/linfoma de células T del adulto (LLTA) es la misma que la de muchos otros linfomas y puede incluir adenomegalia, hepatoesplenomegalia, lesiones cutáneas e hipercalcemia. Los linfomas de células T rara vez invaden las órbitas.7 Existe una preocupación del efecto en el sistema inmune para la carcinogénesis y las tormentas de citoquinas.
El diagnóstico patológico diferencial de leucemia/linfoma de células T del adulto incluye linfoma T periférico no especificado, linfoma anaplásico de células grandes, linfoma cutáneo de células T(micosis fungoide y el síndrome de Sézary), y linfoma angioinmunoblástico de células T. La leucemia/linfoma de células T del adulto puede llegar a afectar a varios órganos, incluido el sistema nervioso central.8,9
Por lo antes expuesto, el objetivo de este trabajo es comunicar el caso de una paciente procedente de Lima - Perú, con síndrome oclusivo de vena cava superior y tratamiento de quimioterapia sistémica bajo régimen de dosis ajustada con un desenlace fatal.
Presentación del paciente
Paciente femenina de 44 años nacida en Ayacucho, procedente de Lima y sin antecedentes de salud de importancia. Ingresó por emergencia. Refirió estar enferma durante un mes, con una tumoración cervical e inguinal de crecimiento progresivo, asociado a sensación de alza térmica. Adicionalmente los familiares informaron una pérdida de peso de 8 kg en los últimos 4 meses. Al examen físico se encontró en pobre estado funcional (física, mental y socialmente), edema en miembros inferiores, adenopatías de 5 cm en región supraclavicular izquierda y conglomerados ganglionares de 8 cm en región inguinal bilateral. Además, se evidenció palidez y dificultad para la marcha, el resto del examen físico no mostró alteraciones.
Los exámenes auxiliares arrojaron hipercalcemia (1.51 mmol/L; VN: 1.15-1.35), DHL elevada (297 U/L; 120-246), fosfatasa alcalina 408 U/L (VN: 38-126); leucocitos 30.8 x 109/L (VN: 4.68-11.8), Frotis en sangre periférica con 95 % de segmentados, 3 % linfocitos y 2 % de monocitos, hemoglobina 7.7 g/dL (VN:11.5-14.9), Beta-2-microglobulina 4.23 mg/L (VN: 0.8-2.34), serológicos negativos, excepto HTLV reactivo por ELISA en 117.83U, albúmina 2.4 g/dL y globulina 3.36 g/dL. El aspirado de médula no evidenció infiltración por células neoplásicas. La evaluación de anatomía patológica e inmunohistoquímica de biopsia de la adenopatía arrojó: neoplasia de células redondas compatible con linfoma de células T del adulto, inmunofenotipo: CD3+, CD4+, CD8-, CD25+, FOXP3+, EBV-, Ki67 %:90 %.
Los estudios de imágenes iniciales revelaron múltiples adenopatías intraparotideas, cervicales, retrofaringeas en el segmento de cabeza y cuello, así como implante subcutáneo en la región cervical derecha. En el abdomen se observó esplenomegalia, conglomerados ganglionares intra y retroperitoneales, en cadenas ilíacas e inguinal bilateral. Adicionalmente presentó nódulos sospechosos de infiltración renal bilateral (Figura 1). En tórax se encontraron extensos conglomerados en región mediastinal, supraclavicular, retropectoral y axilar bilateral (Figura 2).
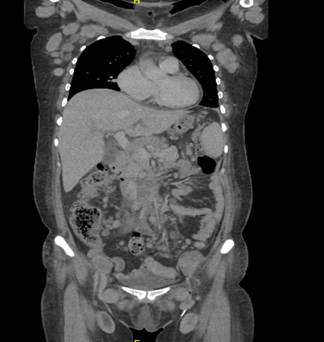
Figura 1 En el abdomen se observan esplenomegalia, conglomerados ganglionares intra y retroperitoneales, en cadenas ilíacas e inguinal bilateral
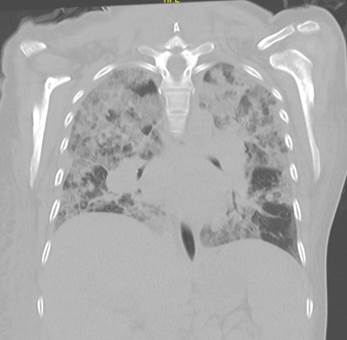
Figura 2 En tórax se evidenciaron extensos conglomerados en región mediastinal, supraclavicular, retropectoral y axilar bilateral
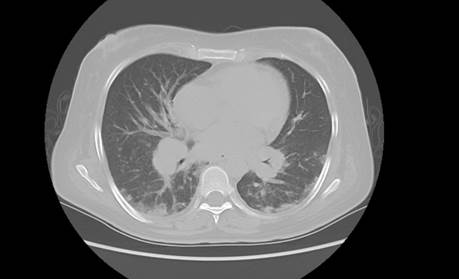
Se llegó a la conclusión diagnóstica de linfoma de células T del adulto subtipo linfomatoso EC: III-B, e inició tratamiento bajo el régimen de infusión prolongada (etopósido, ciclofosfamida, vincristina, adriamicina y dexametasona), luego del primer ciclo de tratamiento y durante el contexto de la pandemia por COVID-19 en el Perú. Ingresó por emergencia el día 17 luego del primer ciclo de tratamiento con dificultad respiratoria, diarrea y fiebre. Se realizó prueba rápida para COVID-19 y resultó negativa para IgM e IgG. En la tomografía se evidenció neumonía bilateral con patrón en vidrio esmerilado (Figura 3). Se efectuó hisopado para PCR para Sars-Cov2 con resultado positivo para COVID-19.
La paciente fue aislada y se inició tratamiento de soporte con oxigenoterapia y terapia de acuerdo con la Guía de práctica clínica para COVID-19 basada en metilprednisolona, ivermectina e hidroxicloroquina sin evidencia de mejoría. Los reactantes de fase aguda mostraron: proteína C reactiva 31.6mg/L(VN: <5), ferritina 51ng/mL (VN: 17.9-464), DHL: 507 U/L, leucocitos 12.2 x 109/L con 4 % de linfocitos, 92 % de segmentados. Ante el deterioro oxigenatorio es hospitalizada en cuidados intensivos, sin presentar mejoría. Falleció luego de 7 días de hospitalización desde el diagnóstico de COVID-19.
Comentario
A fines de diciembre del 2019 se diagnosticaron pacientes que presentaban neumonía atípica en los hospitales de China - Asia; luego de esto se realizó un trabajo epidemiológico y se concluyó que había una conexión en el mercado de venta de mariscos (shellfish) y animales vivos en Wuhan, Hubei, en China. Más adelante se encontró que la causa era un virus, al cual se le llegó a denominar Síndrome respiratorio agudo severo Cov 2. Fue presentado por la Organización Mundial de la Salud como una nueva enfermedad el 11 de febrero: COVID -19.10
En el siglo XXI se han presentado problemas de salud (resistencia microbiana, enfermedades infecciosas reemergentes y emergentes) y las enfermedades oncológicas se han ido incrementando, de ahí que hayan sido los pacientes de oncología los más vulnerables y quizás olvidados, ya sea en relación al diagnóstico o a su tratamiento oncológico; por lo cual se han clasificado como pacientes de riesgo.11
La leucemia/linfoma T del adulto (LLTA) a edad temprana es rara y está relacionada con infecciones crónicas como strongyloides o tuberculosis. Durante la pandemia del COVID-19 las enfermedades hematológicas se asociaron con infecciones graves y una alta mortalidad. Los pacientes de Oncología pueden padecer de enfermedades crónicas, al tener un sistema inmunológico que ha sido afectado, ya sea por la misma enfermedad o por el tratamiento que está recibiendo; es decir son recurrentes en el ingreso a hospitales, lo que los hace susceptibles y vulnerables de sufrir infecciones, como el COVID -19.12
En el tratamiento frente a la pandemia, en el momento en que fue diagnosticada esta paciente existían múltiples ensayos clínicos y tratamientos farmacológicos, con los que se proponían demostrar la efectividad del favipiravir, remdesivir, lopinavir/ritonavir, hidroxicloroquina más azitromicina, entre otros. Se fundamentaba el uso de hidroxicloroquina y azitromicina por su efecto antiviral in vitro que trae consigo una menor replicación viral, al igual que menor progresión de la enfermedad y reducción en su duración. Por su parte, el lopinavir/ritonavir había mostrado reducir en un 50 % la replicación viral cuando se utilizó en la epidemia de MERS-CoV; sin embargo, su eficacia no había sido probada. Ambas pautas fueron instauradas sin una evolución satisfactoria demostrada.13,14
En esta paciente se utilizó hidroxicloroquina, azitromicina, corticoides e ivermectina, sin resultados favorables, hubo una pobre respuesta y rápido deterioro, por lo que falleció días después.