INTRODUCCIÓN
El síndrome antifosfolípido (SAF), descrito por primera vez por Hughes en 1983, es una enfermedad autoinmune sistémica y se reconoce como causa mayor de trombofilia adquirida. Los síntomas clínicos comprenden la trombosis de vasos arteriales, venosos y de la microcirculación, así como un conjunto de morbilidades del embarazo que incluyen abortos espontáneos tempranos y tardíos, muerte fetal y preeclampsia, asociados a la presencia persistente de anticuerpos (Ac), antifosfolípidos (anticardiolipina aCL), anticoagulante lúpico (AL) y Ac antiβ2 glycoprotein-1 (aβ2GPI).1,2
Cuando el SAF se presenta sin evidencia clínica ni de laboratorio, de otra enfermedad sistémica, es definido como primario (SAFP) y es secundario (SAFS), cuando existe otra comorbilidad, la más comúnmente asociada es el lupus eritematoso sistémico (LES).3,4
Pueden existir personas con Ac antifosfolípidos (aFL) sin hallazgos de trombosis, ni accidentes obstétricos, pero con manifestaciones clínicas llamadas extra criterio o sin criterio, dentro de las cuales están la trombocitopenia, la anemia hemolítica autoinmune, el livedo reticularis, las úlceras en las extremidades, la nefropatía, el fenómeno de Raynaud, la demencia y las convulsiones, entre otras; puede aparecer una forma grave caracterizada por fallo múltiple de órganos debido a microtrombosis, llamado síndrome antifosfolípido catastrófico (SAFC).4
Estudios realizados en diferentes países reportan datos variables de mortalidad, según el tipo de población estudiada y la duración del seguimiento. 5,6,7 Un estudio sobre la epidemiología del SAF en la población general, halla una incidencia estimada entre 1 a 2 casos por 100 000 habitantes, una prevalencia entre 40 a 50 casos por 100 000 habitantes y la mortalidad de 50 a 80 % por encima de la mortalidad en la población general.8
Cervera y colaboradores,9 en un estudio prospectivo de 1 000 pacientes con SAF, observa una supervivencia de 90,7 % a los 10 años y muestra como principales causas de muerte en personas jóvenes afectadas por esta enfermedad, la trombosis severa y las infecciones.
Su prevalencia basada en estudios epidemiológicos en Cuba, realizados por Reyes y colaboradores10 es de 0,06 %, más frecuente en la etapa fértil y reproductiva de la vida, y su relación mujeres y hombres de 5 a 1.
Los indicadores pronósticos no son comunes a todas las poblaciones, aunque existan algunos que con mayor frecuencia se repitan. Al igual que la incidencia, la prevalencia de la enfermedad y sus principales alteraciones inmunológicas y clínicas, muestran marcadas variaciones regionales, posiblemente relacionadas con diferentes factores genéticos, ambientales y sociodemográficos, por lo que es de vital importancia, su identificación en cada grupo poblacional. El objetivo de esta es determinar los factores relevantes en la predicción de la supervivencia en los pacientes con síndrome antifosfolípido.
MÉTODOS
Se realizó un estudio observacional analítico de una cohorte histórica en el Hospital Clínico Quirúrgico Universitario «Arnaldo Milián Castro» de Villa Clara, en el año 2022.
La población de estudio estuvo conformada por todos los pacientes diagnosticados con síndrome antifosfolípido (128) atendidos en la consulta de Enfermedades Autoinmunes Sistémicas, del hospital antes mencionado, en el período comprendido desde enero del año 2000 a diciembre de 2015.
Los criterios de diagnóstico establecidos fueron la presencia de al menos, una trombosis arterial o venosa de causa inexplicable o un accidente obstétrico, y la persistencia positiva de al menos un Ac antifosfolípido (AL o Ac aCL) realizado al inicio y repetido con resultados positivos a las 12 semanas (criterios Sapporo1999/ Sydney 2006 ).11
Los métodos empíricos rectores del proceso investigativo fueron la observación de los pacientes durante quince años y el análisis documental de las historias clínicas confeccionadas (fuente primaria de recolección del dato); el dato recolectado necesario fue registrado en un formulario creado por los investigadores.
Procedimiento: A todos los sujetos de la investigación se les realizó una historia clínica donde se plasmaron aspectos demográficos y clínicos de cada individuo; se indicó hemograma, coagulograma, perfil lipídico, Ac antinucleares (ANA), Ac anti ADN, serología para sífilis, complemento C3 y C4, AL o Ac aCL (cuando el primero resultó negativo) y fueron seguidos en consulta al menos una vez al año. El diagnóstico de los eventos trombóticos fue realizado por la especialidad correspondiente: Angiología, Cardiología, Neurología u otra según el órgano afectado. La trombosis fue confirmada a través de ultrasonido doppler, tomografía axial computarizada (TAC), angio TAC o resonancia magnética nuclear (RMN) según el caso. Se aplicó el protocolo de tratamiento anticoagulante con warfarina oral para mantener un INR (International Normalized Ratio) entre 2 y 3 para la trombosis venosa y entre 3 y 3,5 para la trombosis cerebral; fue empleada la aspirina 81 mg diarios, excepto que estuviese contraindicada. En una caso “femenino” que presentó alergia a la warfarina se empleó el acenocumarol para lograr los mismos valores de INR.
Las variables se clasificaron en demográficas (edad, sexo y color de la piel operacionalizado como blanco y no blanco); clínicas: síntoma inicial (incluyó cualquier manifestación trombótica, obstétrica y otras llamadas sin criterio donde se incluyeron: el livedo reticularis, la trombocitopenia, la anemia hemolítica autoinmune, úlceras en las extremidades, alteraciones de las válvulas cardíacas y fenómeno de Raynaud); resultados de laboratorio: (leucopenia, linfopenia y serología baja reactiva); de tratamiento (uso o no de aspirina, uso de warfarina); la variable dependiente: fallecimiento (sí o no) y la temporal: tiempo de supervivencia (definido como el tiempo transcurrido desde el diagnóstico hasta el fallecimiento por una causa imputable a esta enfermedad o sus complicaciones).
Análisis estadístico: Los datos obtenidos de las historias clínicas fueron recopilados en un formulario y luego, almacenados y procesados en el paquete estadístico SPSS 22.0 para Windows. Para las variables cuantitativas se utilizaron medidas de resumen como media y desviación estándar, y se realizó la prueba de bondad de ajuste (Kolmogorov Smirnov) para comprobar su normalidad. En el caso de las variables cualitativas, se empleó la frecuencia absoluta y relativa para presentar la descripción. Se aplicó el método de Kaplan Meier para calcular la supervivencia global y estratificada, en la comparación de las distribuciones. La prueba Log Rank, para contrastar la hipótesis nula de igualdad de las distribuciones de supervivencia para los diferentes niveles del factor. Se utilizó un 5 % de significación estadística.
Aspectos éticos: Se cumplieron los principios éticos establecidos en las normas relacionadas con el manejo de historias clínicas. Los datos personales y de identificación de los pacientes no fueron publicados. La investigación fue aprobada por el comité de ética de la institución.
RESULTADOS
Del total de 128 investigados con SAF en este estudio, 120 tenían además, diagnóstico de LES, para el 93,75 %. La tabla 1 muestra que la edad presentó un mínimo de 22 años y un máximo de 70, con una media de 43,6 y una desviación típica de 9,1. La mediana de la edad fue de 45 años, con un intervalo intercuartílico de 38, 49,5. En la tabla 2 se aprecia que predominó el sexo femenino con 118 pacientes, para el 92,19 % y el color de la piel blanca fue el más frecuente, con 111 (86,72 %).
Tabla 1 Caracterización de los pacientes con Síndrome Anti fosfolípido de acuerdo a la edad en años.

Fuente: Historia clínica N= 128
Tabla 2 Caracterización de los pacientes con síndrome antifosfolípido de acuerdo al sexo y color de la piel.

Fuente: Historia clínica N= 128
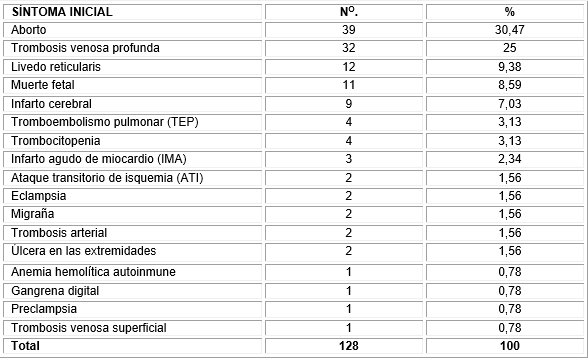
En la tabla 3 se observa, que el síntoma inicial más frecuente fue el aborto con 39 (30,47 %), seguido de la trombosis venosa profunda (TVP) 32 (25 %) y del livedo reticularis, 12 (9,38 %).
La frecuencia de eventos trombóticos, obstétricos o mixtos se evidencia en la tabla 4, donde 89 (69,53 %) tuvieron al menos un evento trombótico. Los venosos fueron los más comunes, en 68 (53,13 %); en segundo lugar, los eventos arteriales, 42 (32,81 %). La mitad de ellas tuvieron un evento obstétrico, con predominio de abortos espontáneos de 10 semanas o más 33 (27,97 %), seguidos de la muerte fetal con 28 (21,88 %). Se señala además, que 25 (19,53) presentaron a la vez eventos trombóticos y obstétricos.
Tabla 4 Cohorte en estudio según evento trombótico, obstétrico o mixto.
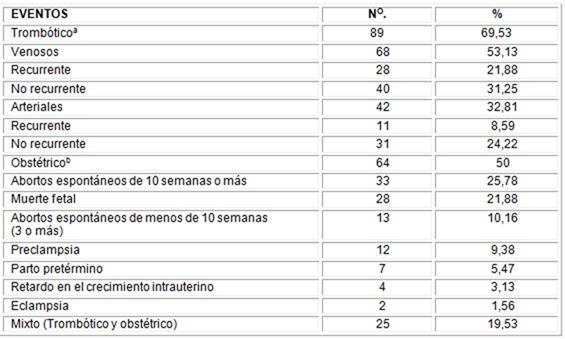
Trombosis Venosa, arterial o ambas
b Presencia de al menos un evento obstétrico.
Fuente Historia clínica
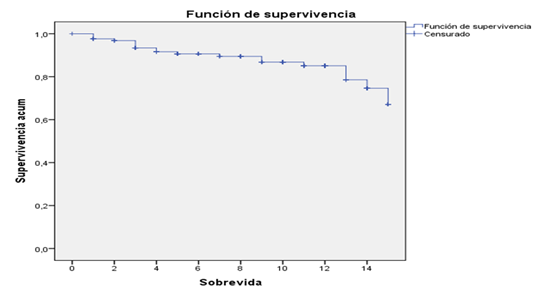
En la figura 1 se muestra la curva de supervivencia global a través del método de Kaplan Meier. En la cohorte estudiada, en este periodo, hubo un total de 19 fallecidos, con un 67,1 % de supervivencia global y una media de 13,37 años de sobrevida. En la mitad del periodo no había ocurrido el evento de estudio (mediana=0).
En la tabla 5 se presenta el análisis de las variables demográficas y clínicas en relación con el evento muerte; según el estudio de supervivencia de los estadígrafos de comparación interestratos (Log-Rank), dentro de ellas, la leucopenia y linfopenia fueron las más significativas con (p= 0,000) y (p=0,001), respectivamente, seguida del color de la piel no blanca con p= 0,009 y del no uso de la aspirina p= 0,012. La nefropatía con p= 0,019, las alteraciones de las válvulas cardíacas con p= 0,035, las úlceras en las extremidades con p= 0,040) y la serología falsa positiva mostraron una relación menos significativa con el evento muerte.
DISCUSIÓN
En la investigación realizada se evidenció un predominio de los casos con SAF secundario al lupus, lo cual se explica, porque todos fueron diagnosticados en una consulta de enfermedades autoinmunes dentro de las cuales, el LES es una de las frecuentes; predominaron la raza blanca y el sexo femenino, con una edad media de 43,6 años. Los resultados no coinciden con Duarte y colaboradores, 5) quienes hallaron solo un 18 % con lupus, con preponderancia de 55 % de mujeres y una edad media de 54,2 años, en un estudio epidemiológico sobre este síndrome.
El síntoma inicial más común fue el aborto, seguido de la TVP y el livedo reticularis, mientras Medina y colaboradores,12 en una cohorte de 37 pacientes durante un periodo de 15 años, descubrieron que la TVP fue la enfermedad más frecuente, seguida del tromboembolismo pulmonar y el infarto cerebral.
Por su parte Guédon y colaboradores7) reportaron en 179 personas con SAFP, resultados similares a los aquí presentados, al describir el 24 % de la muestra con al menos, una manifestación extracriterio o no, criterio del SAF; dentro de ellas, el livedo reticularis en el 18,6 %. El infarto cerebral fue la trombosis arterial más relevante, lo cual coincide con Jatuworapruk y colaboradores8 e Iseki y colaboradores,13 quienes informan un 33 % y 69,2 %, respectivamente.
La supervivencia en este estudio fue de 67,1 %, menor a la reportada por Reátegui (14 (93,8 %); por tanto, encontraron un número inferior de muertes, pero hay más personas con SAFP donde la mortalidad puede ser más temprana.
Otras investigaciones compararon el daño en pacientes con SAFP y SAFS, en relación con el lupus, y hallaron que en el primero (SAFP), el daño de órgano aparece tempranamente, mientras que en el segundo (SAFS) está asociado a largo plazo.14,15 Estévez y colaboradores16) estudiaron cubanos con LES, y no encontraron significativa relación entre sexo, edad, ni color de la piel con la presencia de daño.
Algunos autores1,15,16 plantean que con el avance de la edad, se desarrollan otros factores de riesgo de trombosis asociados a la presencia de hipertensión y dislipemias.
La trombosis venosa profunda en este estudio fue una de las variables menos relacionada con el evento muerte y con la menor supervivencia. Estos resultados son similares a los de Medina y colaboradores, 12 que encontraron un 71,6 % de trombosis venosa relacionada con daño de órgano en el SAF. Knight y colaboradores17 aseveran, que el SAF, más allá de la trombosis aguda, puede desarrollar una vasculopatía oclusiva como consecuencia de la proliferación e infiltración celular que se expande a la íntima y lleva al daño de órgano y la muerte.
La alteración de las válvulas cardíacas se considera una manifestación clínica característica del SAF; en este estudio, su significación no fue relevante como causa de muerte. Los informes actuales plantean que la formación de los complejos inmunes de aβ2GPI)/aFL pueden depositarse y dañar la superficie valvular, predisponiendo a la disfunción hemodinámica y los eventos tromboembólicos.18,19) Matus y colaboradores20 describen, que en las válvulas cardiacas se han observado depósitos de inmunoglobulinas que incluyen Ac aCL y componentes de complemento, lo que sugiere que el proceso inflamatorio puede ser iniciado por el depósito de Ac antifosfolípidos.
En este estudio se constató, que la presencia de úlceras cutáneas en las extremidades se asocia a la mayor probabilidad de fallecer. Bermúdez y colaboradores21 hallaron relación entre el livedo, la gangrena, las úlceras y las lesiones digitales pseudovasculíticas con el tromboembolismo pulmonar en el SAFP. Estas úlceras cutáneas pueden ocurrir debido a varias etiologías, incluyendo la vasculopatía relacionada con el SAF, secundaria a trombosis previa o al tratamiento con warfarina.22)
La nefropatía fue un clasificador importante relacionado con la muerte, en la mayoría de los muestreados con SAFS a LES; resulta difícil discernir, si la afectación renal es atribuible al daño provocado por la actividad lúpica o resultado de los aFL, en esta serie, el compromiso renal constituye un factor pronóstico de mortalidad de gran relevancia; Guibert (23) encontró resultados similares.
La afectación renal en el SAF puede estar dada por trombosis o estenosis de la arteria renal, trombosis venosa y microangiopatía trombótica por SAF, en el caso de los pacientes trasplantados puede observarse la pérdida del injerto o la trombosis después del trasplante. Todavía no se ha esclarecido, si los aFL están implicados o si el mismo es causado principalmente, por procesos trombóticos o inflamatorios independientes. (24 El Ac aCL y el AL son los más influyentes en la nefropatía por SAF. (25 En este trabajo, el compromiso renal estuvo relacionado con las trombosis arteriales, por lo que podría haber estado relacionado con el SAF.
En una cohorte de personas con LES, se reportó que la nefropatía por SAF está presente en 14 % de todas las biopsia renales; en la mitad (7 %) la nefropatía por SAF ocurrió junto con la nefritis lúpica, pero en el otro 7 % apareció aislada.26
La leucopenia y linfopenia en el presente estudio, representaron un factor predictor de mortalidad. Esto coincide con Bermúdez y colaboradores, 21 lo que en opinión de los autores podría deberse al aumento de la actividad del LES que ensombrece el pronóstico y favorece las complicaciones infecciosas.
Hubo asociación significativa entre no usar aspirina y el evento muerte, a diferencia de los resultados de Cervera y colaboradores9 que no reportan asociación entre ninguno de los tratamientos farmacológicos y la mortalidad.
Otro estudio26) reportó, que la serología falsa positiva se asocia a baja actividad del LES, pero más alto riesgo de trombosis de forma independiente a la presencia del Ac aCL. Aquí sí se constató, que los pacientes con falsa positividad para la serología VDRL tenían una media de años de supervivencia menor que los demás.
Entre las limitaciones de este estudio están, la no disponibilidad del anticuerpo antibeta 2 glicoproteína 1, uno de los tres Ac que constituyen criterios del SAF; debido a ello, es posible que algunos casos no hayan sido diagnosticado, además, el estudio fue unicéntrico y de cohorte histórica con los sesgos que se pueden derivar de este hecho; no obstante, es el primer estudio de este tipo en la región central del país, por lo que constituye un aporte que sirve de base para investigaciones ulteriores.
CONCLUSIONES
Las variables con una asociación más relevante con la mortalidad relacionadas con menor supervivencia fueron la leucopenia, la linfopenia, el color de la piel no blanca y el no uso de la aspirina profiláctica. La identificación temprana de estos factores pronósticos puede facilitar la predicción del desenlace fatal de esta enfermedad y constituir blancos terapéuticos para un tratamiento más adecuado, que evite las complicaciones y la muerte del paciente.