INTRODUCCIÓN
Dentro de la gama de variedades de eventos cerebrovasculares del recién nacido (RN), la hemorragia intraventricular (HIV) es la más común.1,2
La HIV es una complicación frecuente en el recién nacido prematuro. Es una entidad grave, con elevada morbilidad, y cuando se produce a nivel de la matriz germinal, intraventricular e intraparenquimatosa, se clasifica como grado IV. Esa situación clínica e imagenológica provoca hidrocefalia en el 100 % de los casos.3,4 Los neonatos prematuros son especialmente frágiles a la aparición de HIV, debido a la vulnerabilidad de la matriz germinal. Los estudios neuroevolutivos en estos niños han mostrado que los grados más graves de HIV y/o leucomalacia periventricular (LPV) son los mejores predictores de evolución neurológica anormal. El daño cerebral del prematuro y sus consecuencias resultan de un intricado proceso que incluye destrucción neuronal, detenimiento del desarrollo neurológico, y reparación y reorganización aberrante de la conectividad cerebral. La HIV severa ocurre casi de manera exclusiva en infantes menores de 28 semanas de gestación. La incidencia es del 27 % en neonatos menores de 26 semanas y de menos del 2 % en niños mayores de 28 semanas.5,6
El objetivo de este trabajo es describir las complicaciones sépticas en la hemorragia intranventricular en una recién nacida atendida en la Sala de Cuidados Intensivos del Hospital Pediátrico Provincial Docente Eliseo Noel Camaño, de la provincia Matanzas.
Se trata de una prematura con HIV e hidrocefalia, operada más de veinte veces en la Unidad Quirúrgica del centro y seguida por el Servicio Provincial de Neonatología.
La paciente hizo varias complicaciones sépticas sistémicas e intracraneales graves que pusieron en peligro su vida.
PRESENTACIÓN DEL CASO
Recién nacida de un embarazo de 30 semanas y peso al nacer de 1 600 gramos. Demandó ventilación mecánica durante sus primeros cinco días de vida por distress respiratorio (membrana hialina) y sepsis connatal sin microorganismo aislado. Evolución clínica aceptable hasta 25 días después, que se detectó macrocránea con fontanela anterior (FA) ocupada e ingurgitación venosa epicraneal moderada. (Fig. 1)
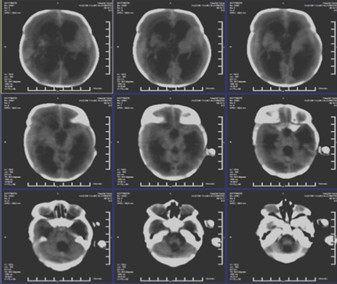
En ultrasonido transfontanelar (US) se observó dilatación tetraventricular simétrica con imagen compleja paraventricular derecha sugestiva de hemorragia intraparenquimatosa (HIP). Se indicó tomografía axial computarizada (TAC) de cráneo en la que se observó marcada dilatación tetraventricular. Índice de Evans en 0,6. papiledema grado IV. (Fig. 2)
Se interpretó el caso como una HIV con hidrocefalia comunicante asociada. Se inició tratamiento con acetazolamida y punciones lumbares (PL) evacuadoras diarias, extrayéndose de 8 a 15 ml de líquido cefalorraquídeo (LCR) por aspiración. El LCR siempre fue xantocrómico. El peso corporal fue de alrededor de los 1 600-1 700 g.
Al persistir la dilatación ventricular, se colocó reservorio subcutáneo a los 31 días de nacida y pesando 1 700 g. Esto permitió mantener condiciones clínicas estables y que aumentara de peso, en aras de buscar el momento óptimo para la derivación ventrículo-peritoneal definitiva, que se logró realizar sin dificultad a los 45 días de vida, con un peso de 2 100 g y un LCR óptimo para derivar.
A los 10 días de operada, comenzó con evidencia de sepsis del sistema nervioso central (SNC), que obligó a retirar el sistema y colocar una derivación ventricular externa (DVE). Se aplicaron diferentes lavados ventriculares, que obligaron a mantener la derivación durante 102 días, donde se cambió el sistema en múltiples ocasiones.
Durante este tiempo, la paciente presentó complicaciones, desarrollando dos cavidades quísticas sépticas intraparenquimatosas, paraventriculares, frontal derecha, con gran cantidad de tabiques intraventriculares, producidos por la sepsis. Todo esto ensombreció aún más su pronóstico y se hizo necesario la colocación de un catéter de derivación definitivo durante más de tres meses. (Fig. 3)
En TAC y US transfontanelares evolutivos se fue apreciando mayor desarrollo de las cavidades quísticas con múltiples tabiques interventriculares, con predominio en el ventrículo lateral derecho, llegando a provocar efecto de masa y demandando su evacuación quirúrgica.
Esta situación se perpetuó durante 21 días con recolección del quiste, y se decidió discutir el caso con el Centro Nacional de Cirugía de Mínimo Acceso para, por vía endoscópica, comunicar todos los quistes con el sistema ventricular, realizar septostomía y lavar las cavidades bajo visión endoscópica. A pesar de toda la preparación necesaria, no fue posible porque la paciente estaba en condiciones clínicas muy graves que impidieron un nuevo proceder quirúrgico. Se continuó con los lavados ventriculares y la antibioticoterapia intraventricular y sistémica.
Un mes después, se fue logrando disminuir la celularidad del LCR hasta obtener las condiciones óptimas para la colocación de la derivación ventrículo-peritoneal (DVP) definitiva, lo que se hizo, finalmente, después de 102 días con la DVE. La paciente egresó mejorada y no ha necesitado nuevas reintervenciones. Actualmente tiene 1 año de vida e intenta dar sus primeros pasos con un desarrollo psicomotor aceptable, teniendo en cuenta su patología de base. (Fig. 4)
DISCUSIÓN
La HIV es la principal complicación neurológica de los recién nacidos prematuros y constituye un problema en su neurodesarrollo.7
En Cuba, se ejecutan acciones para disminuir la incidencia de partos prematuros y mantener bajas cifras de mortalidad infantil, por lo que existe una tendencia a la disminución en la frecuencia de esta entidad.
Se recomienda US transfontanelar para todos los bebés nacidos antes de 34 semanas, con el fin de detectar HIV e hidrocefalia. El examen se hace una vez entre los 7 y los 14 días de vida. Se sugiere una segunda ecografía cerca del momento en que originalmente se esperaba que el bebé naciera. El examen también se puede hacer si el niño tiene signos o síntomas de HIV.8,9
Se recomienda una TAC de cráneo si tiene síntomas después de un nacimiento difícil, bajo sospecha de hidrocefalia. Una vez detectada la hidrocefalia, según las normas vigentes en Cuba, se debe iniciar tratamiento con acetozalamida y realizar PL evacuadoras y seguimiento evolutivo con ultrasonido transfontanelar. Si persiste la hidrocefalia, hay que pasar a otra fase más agresiva: el tratamiento quirúrgico. Lo primero es la colocación de un reservorio subcutáneo, que permite evacuar líquido ventricular según el estado de tensión de las fontanelas, el grado de crecimiento del perímetro cefálico, el estado de las suturas a la palpación y el tamaño ventricular por US. Posteriormente, cuando las condiciones clínicas lo permitan y el niño alcance los 2 kg de peso, y las proteínas en el LCR estén por debajo de 1 g, se procede a colocar el sistema derivativo definitivo, lo que implica un elevado riesgo de sepsis por la inmadurez del sistema inmunológico de estos niños.10,11
Algunos autores plantean que las PL evacuadoras repetidas para drenar LCR, no tienen impacto en la disminución de la necesidad de colocación de la válvula de derivación ni en la muerte. Otros tratamientos conservadores como diuréticos osmóticos no son recomendados en la actualidad, por sus efectos secundarios (trastornos hidroelectrolíticos, nefrocalcinosis, letargia, etc.). Los agentes fibrinolíticos intraventriculares, de momento, no han demostrado que disminuyan la necesidad de colocación de una válvula de derivación y están asociados a complicaciones como el resangrado.12-14
La colocación de una DVE estaría indicada como medida temporal en espera del momento adecuado para la colocación de una DVP. Estudios recientes han popularizado la derivación ventrículo-subgaleal igualmente, de forma temporal, con menor riesgo de sepsis. Este método es más fisiológico y menos invasivo que la DVE, pero no está exento de complicaciones sépticas. El neurocirujano debe elegir en cada caso la mejor opción terapéutica, es decir, aquella que permita el control de la hidrocefalia de forma precoz con el menor porcentaje de complicaciones posibles. El desarrollo de sistemas derivativos de menor tamaño y quizá el uso de catéteres con impregnación antibiótica, han contribuido a disminuir la morbimortalidad del procedimiento.13,14
Además del bajo peso de los neonatos, las características del LCR podrían influir en el desarrollo de complicaciones tras un procedimiento derivativo. Mientras que la proteinorraquia no afectaría a la función valvular, la celularidad -especialmente la hematorraquia- sí que incrementaría el riesgo de disfunción del sistema. Para paliar este efecto se ha propuesto un período de espera que permita el “aclaramiento” del LCR, disminuyendo así la tasa de obstrucción por restos de sangre.14,15
De un manejo médico-quirúrgico adecuado en primeras etapas, dependerá en parte la expectativa futura de calidad de vida. El tratamiento precoz de la hidrocefalia supondría un mejor pronóstico funcional, ya que el proceso de maduración neuronal se vería alterado por la duración de la dilatación ventricular y afectaría al proceso de mielinización, efecto que sería reversible con un tratamiento precoz. Sin embargo, parece claro que las complicaciones sépticas se reducen con un tratamiento diferido. En definitiva, entre las distintas alternativas diseñadas para evitar o retrasar la derivación de LCR no hay ninguna exenta de complicaciones.15,16
Después de repasar las distintas alternativas de tratamiento de la HIV del prematuro, se comprueba que en la actualidad no existe ninguna que sea ideal o que pueda ser considerada de elección. Frecuentemente, como mejor alternativa, el neurocirujano tiene que recurrir a la derivación de LCR en pacientes considerados clásicamente malos candidatos a cirugía, por el alto índice de complicaciones esperables, no existiendo ni siquiera acuerdo en cuanto al peso mínimo necesario para la intervención.