Introducción
El avance exponencial de la cirugía torácica tiene un desarrollo paralelo a las técnicas anestésicas e imaginológicas; desde la antigüedad se recogen en diferentes manuscritos los intentos de abordar este espacio corporal. Galeno, citado por Díaz Novás, y otros1) en su texto VII Anatomices Administratronibus, relata la primera mediastinostomia realizada con éxito en un enfermo aquejado por una mediastinitis supurada. Durante 1925 en Francia, Emile Sergent citado por Oyarzún2 da un salto crucial en la cirugía del tan temido espacio y presenta su trabajo, síndromes mediastinales, donde saca a la luz los diferentes principios de la mediastinoscopia actual. En 1949, Daniels citado por Rascoe y otros,3 describió el uso de una incisión supraclavicular para biopsia de los ganglios linfáticos pre escalénicos y del mediastino superior, en pacientes con afecciones pulmonares que fueron refractarios al diagnóstico con procederes no invasivos, sin embargo el argentino Albanese citado por Zielinski4 en el año 1942 ya había descrito este procedimiento, el cual, no había sido referenciado debido a que las publicaciones importantes de la época se realizaban en idioma inglés y su acceso era difícil y complicado. Posteriormente el procedimiento fue popularizado por Hartkens y colaboradores, citado por Klinkenberg y otros5 los cuales basados en el conocimiento del drenaje linfático pulmonar con el uso del laringoscopio de Jackson, realizaron biopsias mediastinales paratraqueales derechas e izquierdas indistintas y simultaneas en tumores de los lóbulos pulmonares superiores, lo cual les permitió realizar una clasificación por etapas de la invasión mediastinal. Por su parte en 1959 Carlens junto a Pearson citados por Torres Rodríguez y otros6) y Rascoe y otros3 difunden la técnica en los Estados Unidos de América. Pocos años después Mc Neil y Chamberlain, en 1966, citado por Quintana Marrero J y otros,7 describieron otro acceso quirúrgico endoscópico, la mediastinotomía anterior izquierda que permitía la exploración de los grupos ganglionares subaórticos y periaórticos a los cuales la mediastinoscopia cervical no brindabaacceso. En 1984, Ginsberg,8) utilizó la técnica publicada por Specht en 1967,9) que permitía la exploración conjunta de todos los grupos ganglionares a través de una nueva y única técnica quirúrgica, la mediastinoscopia cervical extendida. Comenzó así el desarrollo de la mediastinoscopia tal y como hoy se aplica mediante las bases del abordaje cervical.
En Cuba los reportes de exploraciones mediastinales mediante mediastinoscopias son escasos, aunque existen publicaciones como la de Fuentes Valdés y otros10 y Piñeiro y otros11 Por su parte, en Camagüey, las primeras exploraciones del mediastino por vía endoscópica se le atribuyen al Dr. Ángel Robles Jacomino en la década de los 90 (datos publicados en la revista cubana de cirugía donde el autor principal excluye al profesor iniciador del proceder)7) el cual las realizaba con el uso de un laringoscopio o broncoscopio de uso pediátrico con el objetivo de realizar biopsias de tumores mediastinales así como de ganglios mediastinales altos en pacientes afectos de cáncer pulmonar (CP). En ocasiones el proceder, era combinado con una mediastinotomía anterior izquierda (mediastinotomía de Mc Neil y Chamberlain) para explorar la ventana aortopulmonar. La presente revisión tuvo como objetivo evaluar el uso actual de la mediastinoscopia en el CP.
Métodos
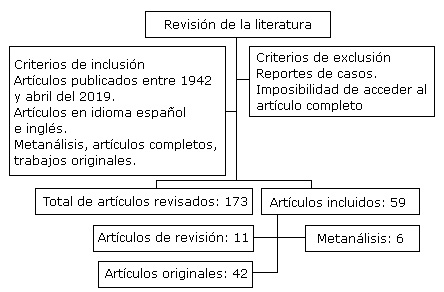
Se realizó un artículo de revisión de tipo exploratorio-descriptivo con el objetivo de analizar el papel actual de la videomediastinoscopia en el cáncer pulmonar. Se consultaron fuentes primarias y secundarias de información a través, de las bases de datos Scopus, Medline, Cochrane, Hinary y Redalyc bajo los criterios de sus revisores (Fig. 1). Las búsquedas fueron específicas en idioma español e inglés con las siguientes palabras claves: mediastinoscopia, endosonografia, cáncer del pulmón, linfadenectomía transcervical extendida, complicaciones. Se utilizó el paquete informático End Note X 9.3.1 de gestión de referencias y el motor de búsqueda cuando fue necesario para la gestión de artículos completos Google Académico versión Beta. En un segundo momento, se realizó una revisión meticulosa de los artículos de forma manual por los tres autores de la revisión, con la aplicación de criterios de selección específicos acorde al interés de la investigación y una vez terminada el autor principal realizó la redacción del artículo con el uso del método lógico-histórico para realizar una secuencia lógica del desarrollo de la videomediastinoscopia, y el de análisis y síntesis para la interpretación de las publicaciones realizadas y por ultimo emitir las conclusiones.
Discusión
Con la introducción de la anestesia y la intubación endotraqueal, las enfermedades del tórax y del mediastino fueron más asequibles a procedimientos diagnósticos. A partir del conocimiento de la anatomía de la región cervicotorácica e identificación de diferentes referencias anatómicas, la mediastinoscopia convencional de Carlensse amplió a la descrita por Spech,9) así como a la linfadenectomía transcervical extendida (TEMLA por sus siglas en inglés) descrita en Zakopane, Polonia, por Zielinski y otros, en el año 2004.12,13,14
La mediastinoscopia se desarrolló como un procedimiento para el diagnóstico histológico de las masas mediastínicas y en las últimas décadas, se ha utilizado cada vez más para la estadificación de los ganglios linfáticos mediastínicos en pacientes con CP.15,16,17
Con el tiempo, la mediastinoscopia cervical se ha sometido a varias modificaciones técnicas por lo que llegó a ser el "estándar de oro" de la estadificación oncológica del mediastino.4,18Pearson, citado por García Rodríguez y otros,13,14) demostraron que la afectación de los ganglios linfáticos mediastínicos en pacientes con CP tenía un pronóstico desalentador y, por lo tanto, sugirió que la intervención quirúrgica posterior no cambiaría el resultado. Lo anterior trajo como resultado la revitalización y uso del mapa ganglionar en la estadificación del CP, cuyo concepto fue introducido por primera vez por Naruke y otros, en 1960. En Japón, este mapa fue adoptado para la clasificación de las estaciones linfáticas y se conoce como el mapa de Naruke. Por su parte los mapas estadounidenses tienen su origen en 1973 con la American Joint Commitee on Cancer; y en 1983 la American Thoracic Societ y promulgó dos más, hasta que finalmente en 1997 se creó el mapa de Mountain y Dressler (M-D) que fue utilizado hasta el 2009 cuando la International Association for Study of Lung Cancer, con el objetivo de homogeneizar la estadificación, creó un mapa el cual agrupa las estaciones ganglionares en zona.14
Una de las características típicas que hicieron de la mediastinoscopia cervical convencional un procedimiento complejo fue la vista de "túnel" a través del instrumento.15) El cirujano tuvo que encontrar su camino entre estructuras vitales y vulnerables como la tráquea, el esófago, la vena ácigos, la arteria pulmonar derecha, los nervios recurrentes, el espacio pleural y el pulmón, así como también y acorde con la anatomía del paciente, la carótida y la arteria inonimada.15,16,17
A un cirujano le toma bastante tiempo adquirir habilidades de rutina en este complejo entorno para realizar una estadificación adecuada del mediastino. Por las mismas razones, la enseñanza de la mediastinoscopia cervical convencional es extremadamente difícil. Se considera un procedimiento complejo y su éxito depende en gran medida de las habilidades del operador. En el trabajo de Kinkenberg y otros18 se considera a un cirujano preparado en el proceder cuando ha realizado más de 40 procederes.
El desarrollo de la cirugía asistida por videoscopia en los años ochenta del siglo XX abrió nuevas perspectivas para la cirugía cerrada del tórax, así como otras oportunidades de enseñanza para las técnicas de invasión mínima. El "campo operatorio" se hizo visible para todos los participantes del procedimiento, o incluso en la sala "al lado".8,21
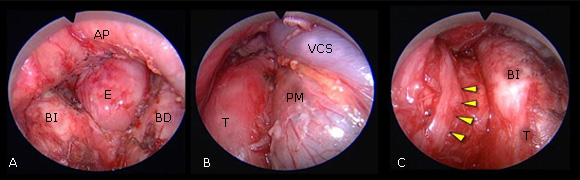
A finales de los años ochenta, Lerut20 desarrolló este concepto, para la mediastinoscopia, en lo que ahora se llama mediastinoscopia asistida por video (VAM). La incómoda "visión de túnel" de la mediastinoscopia cervical convencional se transformó en un campo operatorio claro en una pantalla plana con imágenes altamente detalladas que permitieron una mejor visión de las estructuras mediastínicas vitales, así como del tejido anormal y de ganglios linfáticos (figura 2).19,22,23 Además, demostró ser una mejora importante con fines docentes sin comprometer el procedimiento en sí. Aunque las ventajas de la VAM mencionadas anteriormente son obvias, la sensibilidad y los valores predictivos negativos de la VAM y la mediastinoscopia cervical convencional no son diferentes. En la actualidad, las directrices de la European Society of Thoracic Surgery sobre la estadificación mediastínica recomiendan realizar VAM y como mínimo una muestra de ganglios paratraqueales inferiores derechos e izquierdos, así como subcarinales.17,18
En el año 1992 sobre la base de los dispositivos utilizados hasta el momento para la realización de las mediastinoscopias incluyendo el mediastinoscopio de Carlens, Linder y Dahan en cooperación con la Wolf Company desarrollaron el mediastinoscopio video asistido para la utilización bimanual incrementando las opciones quirúrgicas. Después de varios años el grupo de Hürtgen25 adquirió gran experiencia y desde el año 1999 comenzaron a realizar la linfoadenectomía asistida por videomediastinoscopía (VAMLA).14,15
Por su parte en el año 2005 Zielinsky, y otros5 publicaron por primera vez la TEMLA para la estadificación ganglionar del CP, aunque ha demostrado su utilidad en la cirugía del cáncer de esófago, del timo y de tumores mediastínicos.14
La VAM tiene una mortalidad inferior al 0,5 % y una morbilidad del 2,5 %, permite el acceso a las estaciones de ganglios linfáticos 2R, 2L, 4R, 4L, 7, 10R y 10L. Los ganglios subcarinales posteriores, así como los paraesofágicos, no son alcanzables y por lo tanto no se puede realizar una biopsia de los ganglios del ligamento pulmonar inferior, sin embargo, los ganglios subaórticos y los ganglios paraaórticos son alcanzados cuando se realiza el video mediastinoscopia extendida (VME). Las complicaciones son raras en manos experimentadas. Como se mencionó anteriormente, durante las últimas décadas, la principal razón para realizar una mediastinoscopia cervical fue la estadificación de pacientes con CP.15,16
Los resultados de los estudios de exactitud diagnóstica para la mediastinoscopia cervical arrojan una sensibilidad entre el 79 % y 93 %, una especificidad del 100 % así como, un valor predictivo negativo del 91 %.19) Sin embargo, los análisis realizados en la literatura con la introducción de la videoscopia (VAM) no distan de los resultados iniciales como se observa en el trabajo de Zakkar M, y otros21) el cual realizó un análisis retrospectivo en el que incluyó 8 estudios y comparó 5156 mediastinoscopias (MC) con 956 VAM en un período de 60 años (1950-2011). El análisis comparativo arrojó cifras similares en cuanto a precisión diagnóstica y valor predictivo negativo (VPN). No encontró diferencias estadísticamente significativas en la precisión diagnóstica (MC: 83,8 - 97,2 % vs VMC: 87,9 - 98,9 %) ni en el VPN (MC: 81 - 95,7 % vs VMC: 83 - 98,6 %) entre ambos grupos, pese a que la VAM permitió un mayor número de ganglios y por ende mayor muestra histológica (MC: 5 - 7,13 vs VAM: 6 - 8,5). Ambas mostraron una baja tasa de morbilidad (MC: 0 - 5,3 % vs VAM: 0,83 - 2,9 %) y mortalidad (MC: 0 - 0,05 % vs VAM: 0 %).
Por su parte el grupo Koreano de Cho JH, Kim J, y otros22 encontró menos complicaciones (p = 0,030) en el grupo de VAM; (1,6 %) frente al de MC (3,6 %) analizaron 222 MC frente 299 VAM y concluyeron que las complicaciones se mitigan agregándoles “10 minutos al proceder”. La complicación más frecuente que presentaron los pacientes fue la parálisis recurrencial izquierda. Este estudio, como reconocen sus autores, presenta varias limitaciones como son: es retrospectivo, el grupo estudiado es heterogéneo, especialmente por el tipo celular del cáncer del pulmón y por otra parte no analiza todas las estaciones ganglionares ni el número de ganglios para el análisis. Resultados similares fueron publicados por Lescher, y otros,23 en 2008, en el cual compararon 132 MC con 234 VAM, donde la complicación más frecuente fue la parálisis/paresia recurrencial (MC: 3 %, VMC: 2,1 %). Sin embargo, en este estudio puede existir sesgo de selección al ser interpretado pues el mapa ganglionar utilizado fue el de Naruke que difiere en algunas estaciones con el de Mountain y Dressler de la American Thoracic Society.28
Sin embargo, Gu y otros24 en un metanálisis realizado en el año 2009 concluyó que la aspiración transbronquial guiada por ultrasonido era una herramienta precisa, segura y rentable en la estadificación del CP. Estas conclusiones deben interpretarse con cierta cautela debido a la calidad poco clara de los estudios incluidos, la falta de un estándar de referencia para la confirmación de resultados positivos en la mayoría de los estudios y la posibilidad de sesgo en el idioma de publicación. En este metanálisis fueron revisados 11 estudios, 8 de ellos, fueron prospectivos, 2 retrospectivos y en el restante no fue clara la metodología. Se analizaron un total de 1 299 pacientes hubo una heterogeneidad significativa en las estimaciones de sensibilidad entre los estudios (p < 0,01, I2 = 74 %). La sensibilidad varió del 69 % al 100 % y fue superior al 84 % en todos los estudios menos uno. La sensibilidad de resumen fue del 93 % (IC del 95 %: 91% a 94 %). La sensibilidad fue mayor en los ocho estudios que reclutaron pacientes sobre la base de un resultado de tomografía axial computarizada (TAC) o tomografía con emisión de positrones (TEP) positiva (94 %, IC 95 % 93 % a 96 %) en comparación con aquellos que reclutaron pacientes independientemente del resultado (76 %, IC 95 % 65 % a 85 %) (p = 0.02). No hubo diferencias en las estimaciones de sensibilidad para ninguno de los otros subgrupos investigados. Se encontró que la especificidad es del 100% en todos los estudios que arrojaron una especificidad de resumen del 100 % (IC del 95 %: 99 % a 100 %). Las complicaciones reportadas fueron un neumotórax que requirió drenaje después del procedimiento y un paciente sufrió hipoxemia durante el procedimiento que se recuperó poco después.
Con la incorporación del ultrasonido (US) a las técnicas endoscópicas surgieron la mediastinoscopia cervical con US (MUS), la broncoscopia con US (EBUS) así como la esofagoscopia con US (EUS) las cuales facilitaron las biopsias al convertirlas en guiadas y juntas a la linfoadenectomía mediastinal videoasistida (VAMLA) y a la linfoadenectomia transcervical extendida (TEMLA) formaron el grupo de las supermediastinoscopias, las cuales además permitieron realizar linfoadenectomías mediastinales radicales.25
Sehgal y otros.26 realizaron un metaanálisis en el año 2016 donde se comparan los estudios endosonográficos como procedimientos iniciales para la estadificación mediastínica del CP. Se utilizaron ensayos controlados aleatorios y estudios observacionales (ambos procedimientos realizados en todos los sujetos). Fueron estudiados 960 pacientes recopilados de 9 series. Utilizaron la sensibilidad de cada procedimiento y dirigieron los resultados a las complicaciones de uno y otro proceder con un intervalo de confianza del 95 % 0,07 a 0,29 para los estudios observacionales y 0,11 para los ensayos controlados aleatorios IC 95 % -0,03 a 0,25 lo cual refiere la equivalencia de los dos procedimientos. La tasa de complicaciones fue menor con los procedimientos endosonográficos y las estaciones estudiadas fueron: 2L, 2R, 4L y 7. Sin embargo con la endosonografïa estudiaron las estaciones inferiores en 1 estudio y las superiores en otro, lo que hace que el estudio sea heterogéneo.
De la misma forma en el meta análisis realizado por Ge X y otros,27) fueron incluidos 10 estudios con un total de 999 pacientes para las técnicas endosonográficas y 9 estudios con 915 pacientes para VAM obteniendo como resultado que las técnicas endosonográficas presentaron un mayor índice de falsos negativos en relación con la VAM. No ocurrió lo mismo en cuanto a las complicaciones, que predominaron en la VAM. Los autores recomiendan que las técnicas endoscópicas deben preceder a la VAM.
Como consecuencia de lo anterior expuesto el algoritmo diagnóstico en el CP cambió.28,29,30,31 El número de mediastinoscopias disminuyó en más del 50 % en muchas instituciones. La TEP integrada con la TAC llegó a estar disponible clínicamente en el año 2000 y mejoró significativamente la precisión diagnóstica y la sensibilidad de la estadificación mediastínica preoperatoria en el CP en comparación con la TAC sola o la TEP sola. Sin embargo, la TEP-TAC (fusión de la TEP con la TAC) tiene aún resultados falsos positivos y negativos de consideración en el CP, especialmente en los estadios iniciales y tumores centrales. Por este motivo, las anomalías mediastínicas identificadas en este estudio todavía necesitan confirmación patológica.
Las técnicas de ultrasonido endoscópicas (aspiración con aguja transbronquial guiada por ultrasonido endobronquial y aspiración con aguja fina endoesofágica guiada por ultrasonido endoesofágico) han revolucionado la estadificación de los pacientes con CP.29,30,31)Estas biopsias especialmente combinadas permiten una mejor evaluación de las estaciones de ganglios linfáticos en comparación con una sola técnica, ya que ambas se complementan.32,33,34,35
La tomografía axial computarizada (TAC) es relativamente inespecífica para las adenopatías mediastinales metastásicas, la misma posee una sensibilidad de 51-64 % y una especificidad de 74-86 %.35,36,37,38) El 40 % de los ganglios que se identifican, mayor de 1 cm en su talla como malignos, son entidades benignas y el 20 % de aquellos que son identificados como benignos son malignos, cuando se realiza una estadificación invasiva o por toracotomía. Por otra parte, la TEP es superior a la TAC para identificar los ganglios linfáticos malignos, con una sensibilidad de 58-91 % y una especificidad de 78-90 %.39,40,41 Una situación especial se presenta en aquellos pacientes que en la TAC tienen ganglios mayores de 1cm y sin embargo muestran ganglios que no captan la glucosa marcada en la TEP, situación tal, en la que está indicado el estadiamiento invasivo, que demuestra en un 13 % la presencia de ganglios linfáticos malignos. Por último, la fusión de la TEP/TAC no muestra superioridad a la TEP en el diagnóstico metastásico ganglionar.32,42,43,44,45
Algunos estudios informan, que aproximadamente en el 10 % de las TAC de tórax que no reportan alteraciones,31,46,47,48,49 se pueden identificar metástasis ganglionares mediastínicas en estadios tempranos, sea cual sea el punto de corte del tamaño ganglionar que se tome, e incluso, con el apoyo de otras técnicas imagenológicas, como la endosonografia transesofágica. Otras series50,51,52,53) han mostrado resultados más desalentadores, al presentar un porcentaje cerca del 17 % de afectación ganglionar mediastínica ante una TAC negativa de adenopatías mayores de 1 cm. En el caso de la TEP, los falsos positivos no son despreciables como consecuencia de la existencia de procesos inflamatorios intercurrentes.33,34,35,36 Sin embargo, la falta de un diagnóstico definitivo con estas técnicas ha llevado a la necesidad de utilizar pruebas de elevada especificidad, como la punción y aspiración con aguja fina transtorácica bajo control radiológico y las auxiliadas mediante procederes endoscópicos, como la biopsia transbronquial o transesofágica.54,55,56,57
Como se sabe, en la actualidad no existe una prueba más importante y concluyente que el estudio histológico. La VAM es una técnica, que, aunque es considerada como invasiva, en manos expertas es segura, con una aceptable morbilidad y mortalidad.37,38,39,40 Además, muestra una mayor rentabilidad en la obtención de muestras histológicas, si la comparamos con la punción transbronquial broncoscópica, la punción transesofágica y la punción con aguja guiada por ecografía torácica. También, tiene la ventaja de que nos permite el estudio histológico simultáneo de varias regiones del mediastino mediante el mismo acceso.38
La utilidad de la prueba es considerable, si tenemos en cuenta que la identificación de enfermedad ganglionar pre toracotomía ofrece la posibilidad de tratamiento neoadyudante, junto a una supervivencia cercana al 30 % a los 5 años, sobre todo en aquellos pacientes con afectación de una sola estación ganglionar. Diversos grupos de trabajo aconsejan la exploración sistemática mediastínica, incluso en estadíos tempranos, en cualquier estirpe histológica, sin ganglios significativos en la TAC.36,41 Por otra parte, existe consenso en la indicación cuando se definen.56,58
Después de 61 años de mediastinoscopia, su asociación a la videoscopia y su combinación con otros procedimientos diagnósticos.40 La técnica ofrece a nuestro juicio la oportunidad de ser estandarizada. Lo cual sería beneficioso para aquellos países de menos ingresos en los cuales las técnicas endoscópicas guiadas por US y aún más la TEP son de difícil adquisición y generalización.
La videomediastinoscopía cervical es un proceder de mucha utilidad para el estadiamiento del CP en lo que se refiere a la invasión mediastinal. Constituye una herramienta básica que tiene vigencia en la actualidad para definir ulteriores actuaciones terapéuticas.