Introducción
La pancreatitis aguda (PA) es una entidad dinámica con compromiso de los tejidos regionales y repercusión sistémica, de curso generalmente leve y auto limitado, en algunos casos evoluciona a una forma grave relacionada a falla multiorgánica, síndrome de respuesta inflamatoria sistémica y muerte.1) Con una creciente incidencia de manera internacional, ocupa el primer lugar dentro de las urgencias gastroenterológicas. Es la principal causa de muerte dentro de este grupo. Cerca del 80 % de los pacientes tienen un curso leve, el otro 20 % evolucionan hacia la gravedad, y dentro de ellos aproximadamente el 50 % morirán. Las principales estrategias van encaminadas a identificar oportunamente que pacientes tendrán la peor evolución.2
Se han identificado dos picos de mortalidad, uno precoz donde predominan las complicaciones sistémicas y la disfunción múltiple de órganos; y otro pico tardío donde predomina la infección de la necrosis como causa principal de la muerte en estos pacientes.2
El tratamiento de la pancreatitis aguda necrotizante ha cambiado en la última década,3) de un tratamiento quirúrgico abierto apresurado a uno más conservador y al uso de técnicas mínimamente invasivas,4 lo que ha permitido disminuir la mortalidad tras la necrosectomía. A pesar de las ventajas demostradas en este tipo de abordaje, continúa siendo la necrosectomía abierta una opción en el tratamiento de estos pacientes.5 Se realizó esta investigación con el objetivo de identificar los factores relacionados con el pronóstico en pacientes operados con el diagnóstico de pancreatitis aguda necrotizante.
Métodos
Se realizó una cohorte cerrada en pacientes atendidos con el diagnóstico de pancreatitis aguda necrotizante en la Unidad de Cuidados Intensivos y Departamento de Cirugía General del Hospital General Universitario “Carlos Manuel de Céspedes” de Bayamo, Granma, en el período comprendido desde el 1ro de enero de 2018 hasta 31 de diciembre de 2020.
Se incluyeron 61 enfermos con el diagnóstico de pancreatitis aguda necrotizante. Definidos como aquellos pacientes que presentaron falta de realce del parénquima pancreático solo tejido peri pancreática o una combinación de ambos evidenciados en la tomografía axial computarizada (TAC) contrastada o en pacientes sometidos a cirugía e identificada la necrosis por el cirujano.
La variable dependiente fue la muerte postoperatoria y las no dependientes aquellas variables cuya influencia en la evolución fue evaluada. Se definió como postoperatorio el tiempo transcurrido desde la culminación de la cirugía hasta el alta clínica. Para el análisis bivariado de la asociación con el riesgo de morir después de la intervención quirúrgica, todas las variables fueron agrupadas en dos categorías: expuestos y no expuestos:
Edad: en años cumplidos.
Sexo biológico.
Índice de severidad tomográfica (IST). Se agruparon en dos categorías. Aquellos hasta 3 puntos, no expuestos y los mayores de 4 hasta 10 expuestos.
Disfunción Múltiple de Órganos (DMO). Para definir la presencia de fallo de órganos se tuvieron en cuenta la escala de Marshall. Fueron evaluadas variables humorales como hematocrito, urea, proteína C reactiva (PCR).
La cirugía precoz fue definida como la cirugía que se realiza antes del décimo día desde el inicio de los síntomas; y cirugía tardía a los pacientes que recibieron cirugía desde el día 11 hasta 10 semanas desde el inicio de los síntomas.
Necrosis pancreática infectada. El diagnóstico se hizo mediante punción percutánea guiada por TAC de la necrosis pancreática o de la grasa peripancreática o de las colecciones, para estudio microbiológico (tinción de Gram y cultivo), o ante sospecha clínica por aparición de fiebre no explicable por otra causa, o bien ante el empeoramiento súbito del paciente o ante la evidencia de hemocultivos positivos, por la presencia de gas peripancreático en la TAC.
Cultivo tisular intraoperatorio. Definido como el resultado microbiológico del cultivo de la necrosis pancreática y de la grasa peripancreática tomado en el transoperatorio, de esta manera fueron agrupados como expuestos los pacientes con cultivo tisular positivo y no expuestos los que presentaron cultivo negativo.
Técnicas quirúrgicas: Bradley, Beger.
Análisis estadístico
Para el análisis de los factores pronósticos se utilizó una estrategia bivariada y una multivariada. La bivariada se basó en la estimación de los porcentajes de fallecidos y los riesgos relativos (RR) de fallecer. Se obtuvieron estimaciones puntuales y por intervalo de confianza (del 95 %) de los RR. Para cada variable se probó la hipótesis de que el RR poblacional es realmente igual a 1 con un nivel de significación de 0,05. Se determinó así, cuáles RR son significativamente diferentes de 1. La estrategia multivariada se basó en el ajuste de un modelo de regresión logística con todas las variables. De esta manera, se evaluó la relación o influencia de cada variable sobre la probabilidad de fallecer, a la vez que se controlaron todas las demás. El ajuste de la función de regresión logística, que equivale a la estimación de sus parámetros, se realizó por el método de máxima verosimilitud. Se aplicó también el estadístico de bondad de ajuste de Hosmer-Lemeshow para evaluar la bondad de ajuste del modelo.
El paquete estadístico SPSS en su versión 25.0 se utilizó para todo el análisis estadístico realizado.
Resultados
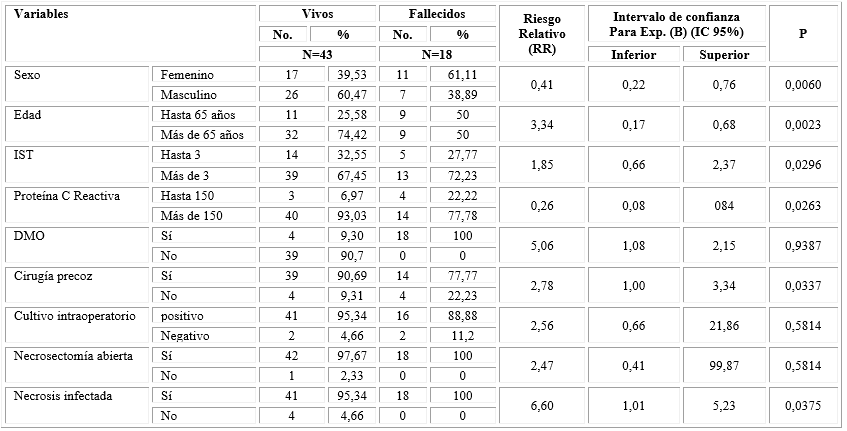
La tabla 1 caracteriza la muestra estudiada. Se incluyeron 61 pacientes operados con el diagnóstico de pancreatitis aguda necrotizante, entre 18 y 90 años de edad, la mayoría fueron pacientes de más de 65 años (67,22 %); 33 correspondían al sexo masculino (69,24 %) y 28 al femenino (30,76 %). Egresaron fallecidos 18 pacientes (29,50 %).
Tabla 1 Caracterización de la muestra n = 61
| Variables | Categorías | No. | % | Fallecidos | % | vivo | % |
|---|---|---|---|---|---|---|---|
| Sexo | Femenino | 28 | 30,76 | 11 | 39,28 | 17 | 60,72 |
| Masculino | 33 | 69,24 | 7 | 21,21 | 26 | 78,79 | |
| Edad | Hasta 65 años | 20 | 32,78 | 9 | 45 | 11 | 55 |
| Más de 65 años | 41 | 67,22 | 9 | 21,95 | 32 | 78,05 | |
| DMO | Sí | 22 | 36,06 | 18 | 81,81 | 4 | 18,19 |
| No | 39 | 63,94 | 0 | 0 | 39 | 100 | |
| Cirugía precoz | |||||||
| Sí | 53 | 86,88 | 14 | 26,41 | 39 | 73,59 | |
| No | 8 | 13,12 | 4 | 50 | 4 | 50 | |
| IST | Más de 3 | 52 | 85,24 | 13 | 25 | 39 | 75 |
| Menos de 3 | 9 | 14,76 | 5 | 26,31 | 4 | 73,69 | |
| Cultivo intraoperatorio | Positivo | 57 | 93,44 | 16 | 28,07 | 41 | 71,93 |
| Negativo | 4 | 6,56 | 2 | 50 | 2 | 50 | |
| Proteína C reactiva | Más de 150 | 54 | 88,52 | 14 | 25,92 | 40 | 74,08 |
| Menos de 150 | 7 | 11,48 | 4 | 57,14 | 3 | 42,86 | |
| Intervención quirúrgica abierta | Sí | 60 | 98,36 | 18 | 30 | 42 | 70 |
| No | 1 | 1,64 | 0 | 0 | 1 | 100 | |
| Necrosis infectada | Sí | 57 | 93,44 | 16 | 28,07 | 41 | 71,93 |
| No | 4 | 6,56 | 2 | 50 | 2 | 50 | |
La tabla 2 muestra la distribución de pacientes de acuerdo a tipo de necrosectomía empleada. Donde podemos observar que la necrosectomía digital fue la técnica quirúrgica más frecuente.
Tabla 2 Distribución de pacientes según técnica quirúrgica
| Técnica quirúrgica | No. | % | Fallecido | % | vivo | % |
|---|---|---|---|---|---|---|
| Laparotomía y necrosectomía digital | 30 | 49,1 | 15 | 24,5 | 15 | 24,5 |
| 20 | 32,7 | 3 | 4,9 | 17 | 27,8 | |
| 11 | 18,0 | 0 | 0 | 11 | 18,0 |
Los resultados del análisis bivariado se muestra en la tabla 3. Se puede observar las variables asociadas al riesgo de fallecer; destacándose la DMO, la edad, la cirugía precoz y la infección de la necrosis.
En el modelo de regresión logística multivariada (Tabla 4) resaltan como variables independientes asociadas al pronóstico de los pacientes operados la DMO (RR 6,58 IC 95 % 2,40-18,08) y la infección de la necrosis. (RR, 14,20 IC 95 % 5,93 -34,01).
Tabla 4 Resultados del análisis de estrategia multivariada
| Variables | RR | 95 % IC para RR | ||
|---|---|---|---|---|
| Inferior | Superior | |||
| Edad | 3,04 | 0,230 | 1,16 | 21,85 |
| Necrosis infectada | 14,20 | 0,000 | 5,93 | 34,01 |
| DMO | 6,58 | 0,000 | 2,40 | 18,08 |
| Cirugía precoz | 2,78 | 0,650 | 0,96 | 120,49 |
| IST | 1,00 | 0,340 | 0,00 | 0,04 |
| PCR | 0,95 | 0,957 | 0,17 | 5,44 |
| Cultivo intraoperatorio | 0,72 | 0,482 | 0,29 | 1,80 |
| Tipo de intervención quirúrgica | 0,38 | 0,020 | 0,17 | 0,86 |
| Tipo de técnica quirúrgica | 1,82 | 0,376 | 0,19 | 2,80 |
La tabla 5 expone las principales complicaciones postoperatorias encontradas. Fue la persistencia de la infección de la necrosis, la más frecuente.
Tabla 5 Complicaciones posnecrosectomía pancreática
| Complicación | No. | % | Fallecido | % | vivo | % |
|---|---|---|---|---|---|---|
| Persistencia de infección de la necrosis | 17 | 27,8 | 12 | 19,6 | 5 | 8,1 |
| Isquemia intestinal | 4 | 6,5 | 4 | 6,5 | 0 | 0 |
| Fistula pancreática | 4 | 6,5 | 0 | 0 | 4 | 6,5 |
| Fistula intestinal | 1 | 1,6 | 0 | 0 | 1 | 1,6 |
| Perforación de colon | 2 | 3,2 | 0 | 0 | 2 | 3,2 |
| Hemorragia del lecho quirúrgico | 4 | 6,5 | 2 | 3,2 | 2 | 3,2 |
Discusión
La identificación de los factores que influyen sobre el pronóstico de los pacientes intervenidos quirúrgicamente por pancreatitis aguda necrotizante significa, por lo menos, un primer paso hacia la disminución de la mortalidad y mejorar la calidad de vida.5 Al analizar esos factores, se pudo apreciar que son la disfunción orgánica y la presencia de infección en la necrosis pancreática lo que se relacionan de manera más significativa. El tratamiento quirúrgico de esta enfermedad se ha modificado en las últimas décadas, proponiéndose un abordaje mínimo invasivo.6 Sin embargo, continúa siendo la necrosectomía abierta el procedimiento de elección en el contexto de disfunción múltiple orgánica o ante el fracaso al manejo escalonado.
A esta técnica quirúrgica se le asocia una elevada mortalidad y morbilidad.7 El objetivo es la remoción del tejido necrótico infectado, siendo esta la principal indicación para el tratamiento quirúrgico. Sin embargo, el momento para la necrosectomía debe ser bien evaluado, prefiriéndose postergarlo luego de la tercer semana cuando el desbridamiento suele ser más óptimo.6 Otras indicaciones quirúrgicas como la necrosis de colon, síndrome compartimental son menos frecuentes.8
Las técnicas quirúrgicas convencionales, presentan mayor tasa de complicaciones y mortalidad.9 Entre ellas cabe destacar la necrosectomía abierta con abdomen abierto técnica de Bradley y necrosectomía abierta con lavado postoperatorio continuo técnica de Beger.10 Estas técnicas tienen la ventaja de eliminar de manera progresiva en el tiempo la necrosis pancreática residual y han sido empleadas por nuestro grupo de manera segura.
La laparotomía de repetición con lavados es la técnica comúnmente empleada donde se desarrolló esta investigación. Se llevan a cabo reoperaciones planeadas para repetir el procedimiento hasta completar la exéresis de todo el tejido desvitalizado, hasta que el cirujano quede convencido de que el proceso de inflamación local y de necrosis esté controlado.11,12
Dentro de las principales complicaciones de la necrosectomía abierta tenemos la fistula pancreática, la isquemia y perforación intestinal. Aunque la incidencia de sepsis abdominal recurrente ha disminuido de manera significativa al comparar estas técnicas con la técnica de necrosectomía simple, la morbilidad postoperatoria permanece alta con las técnicas de taponamiento abierto y las laparotomías de repetición.10) Existe una correlación directa entre las intervenciones quirúrgicas repetidas y la morbilidad, incluida la aparición de fístulas pancreáticas y colónicas, estenosis del tracto gastrointestinal, hernias incisionales y hemorragia, lo cual coincide con esta investigación.
Consideraciones finales
El análisis de la mortalidad evidenció que los factores que demostraron asociación significativa fueron la DMO y la infección de la necrosis; ambas variables fuertemente asociadas al pronóstico de muerte de los pacientes en los que se llevó a cabo la técnica de necrosectomía pancreática abierta.