Introducción
Los conceptos actuales que abarcan la salud mental la definen como el bienestar subjetivo de las personas, que se rige por la eficacia, autonomía, competencia, dependencia intergeneracional y autorrealización de las capacidades intelectuales y emocionales de los individuos.1
La situación actual que vive el mundo causada por la COVID-19 ha provocado un desequilibrio entre el medio interno y externo de las personas a tal nivel que se han producido alteraciones psicológicas importantes, poniendo en peligro la salud mental.1,2
Aparece en la provincia de Wuhan, China, en diciembre del 2019; unos casos de neumonías causadas por un nuevo coronavirus, el coronavirus 2 del síndrome respiratorio agudo severo (SARS-CoV-2). La enfermedad causada por este virus, similar a una neumonía, altamente transmisible de persona a persona, a través de respiración o superficies en contacto con partículas del virus, fue nombrada COVID-19 (coronavirus disease2019).2
La pandemia causada por la alta transmisibilidad del SARS-CoV-2 constituye un acontecimiento totalmente nuevo para la humanidad, causando alarmantes cifras de más de 125 millones de casos confirmados y 2 751 075 muertes en más de 190 países para el día 24 de marzo del 2021. En las Américas, 55 459 855 de casos han sido confirmados, de los cuales más de un millón han fallecido para esta fecha, para una letalidad de 2,40. Estados Unidos, con más de 30 millones de casos confirmados con 545 mil muertes, representa el país con mayor número de personas infectadas.3
Cuba reporta 69 mil 802 casos confirmados hasta el 24 de marzo del 2021, y 408 fallecidos, de los cuales la provincia Holguín acumula 242 casos confirmados, con una tasa de incidencia de 23,6 por cada 100 mil habitantes.3
El alto nivel de propagación del virus, el aumento descontrolado de pacientes positivos y la inexistencia de una cura definitiva ha obligado a adoptar medidas extremas y más efectivas, como el aislamiento social y específicamente el establecimiento de cuarentenas, con una mayor incidencia en aquellos lugares donde se reporta transmisión local para reducir el número de casos contagiados. No obstante, en el mundo han prevalecido las medidas de cuarentena absoluta, en Cuba se ha convocado a la reclusión domiciliaria voluntaria y, en menor medida, se ha dispuesto la cuarentena obligatoria.4,5
Este contexto repercute en que las personas, tanto los pacientes como el personal médico, puedan sufrir momentos de miedo a la muerte junto a sensaciones negativas que se traduzcan en manifestaciones de ansiedad, depresión y estrés, que influyen negativamente en el instinto de supervivencia ante esta situación, lo que representa un desafío para los profesionales de la salud en todos los campos.4,5,6
Más allá de los peligros médicos de esta pandemia, las consecuencias en lo psicológico y lo social son indiscutibles. Varias líneas de investigación han indagado en la comprensión de cómo la sociedad define el origen y el impacto de las epidemias y cómo las afrontan; el afrontamiento emocional es indispensable en este proceso.5
Debido a la alta contagiosidad del virus y al número cada vez mayor de casos confirmados y muertes en el mundo, las emociones y los pensamientos negativos se extienden amenazando la salud mental de la población. Según la experiencia de epidemias y pandemias pasadas, se conoce que los pacientes y el personal de salud pueden padecer situaciones de miedo a la muerte y presentar sentimientos de soledad, tristeza e irritabilidad.5,6,7
En consecuencia, frente a esta emergencia de salud pública internacional toma un papel relevante el indagar aspectos relacionados al impacto psicológico que está originando la pandemia en poblaciones concretas, para poder desarrollar estrategias en aras de que puedan reducir el impacto psicológico que se dan durante la crisis. Por ello, el objetivo del presente estudio fue determinar el riesgo de depresión, ansiedad, estrés y suicidio en pacientes en aislamiento por contacto de casos sospechosos de COVID-19.
Métodos
Se realizó un estudio observacional, descriptivo, transversal en pacientes con aislamiento domiciliarios por contacto de casos sospechosos de COVID-19, pertenecientes al Policlínico “José Martí Pérez” del municipio Gibara de noviembre del 2020 a febrero del 2021.
El universo fue de 417 pacientes en aislamiento domiciliario durante este período; mediante un muestreo no probabilístico se seleccionaron para el estudio 399 pacientes que dieron su consentimiento informado. Se excluyeron los pacientes que tuvieran antecedentes de trastornos psiquiátricos que dificultaran la realización del estudio.
Las alteraciones psicológicas constituyeron las variables de estudio con las dimensiones de estrés, depresión, ansiedad y suicidio. Además, se evaluó el tipo de contacto y tiempo en el aislamiento.
La evaluación se realizó a través de la aplicación de guías y test durante la pesquisa, supervisados por el médico del área de salud correspondiente, se cumplieron con todas medidas de bioseguridad. Se aplicaron test estándar previamente validados:
Escala para valorar el nivel de estrés: permite valorar el nivel de estrés presente en los pacientes en las categorías normal, estrés moderado, estrés excesivo.
Inventario de depresión de BECK (BDI): Se realiza una evaluación objetiva de las manifestaciones de la depresión y el nivel de profundidad e intensidad de esta. Además, permite identificar la naturaleza de los síntomas depresivos más importantes del paciente.
Inventario de ansiedad de Beck (BAI): Permite valorar la severidad de los síntomas de ansiedad y discriminar de manera fiable entre ansiedad y depresión. Describe síntomas de ansiedad relacionados con las manifestaciones físicas de esta, según criterios diagnósticos de la 5ta edición del Manual de diagnóstico y estadística para desórdenes mentales (DSM, por sus siglas en inglés).
Escala de ideación suicida de Beck (SSI): Permite identificar la idea suicida en ausente o presente.
Se recolectó la información en los test mediante entrevista y la utilización de Google Forms individual a cada uno de los sujetos estudiados. La información recogida fue almacenada en una base de datos, y se procesó mediante la utilización del paquete estadístico SPSS 17, se realizaron tablas de contingencia, se utilizó el estadígrafo ji al cuadrado (X2) de Independencia; a través de estos resultados se consideró significativa si p< 0,05 y se calculó el Odds Ratio (OR) para conocer la magnitud de asociación entre las variables cualitativas. Para el análisis de las variables cualitativas y cuantitativas se utilizó la prueba t de Student con un nivel de significación del 95 %.
Para la realización del presente estudio, se solicitó la aprobación por parte del Comité de Ética Médica y Consejo Científico del Policlínico “José Martí Pérez”, teniendo en cuenta los principios éticos establecidos en la Declaración de Helsinki. Se solicitó además el consentimiento informado por escrito a cada paciente, previo a la realización del estudio. Durante su realización se tuvieron en cuenta los principios de la bioética de Autonomía, Beneficencia, No maleficencia y Justicia
Resultados
Los pacientes aislados por contacto directo con pacientes sospechosos de COVID-19 (194/48,62 %) fueron los de mayor representación en el estudio (tabla 1).
Tabla 1 Distribución de los pacientes aislados por COVID-19 según el tipo de contacto
| Tipo contacto | FA | % |
|---|---|---|
| Contacto directo | 194 | 48,62 |
| Contacto secundario | 117 | 29,32 |
| Contacto terciario | 88 | 22,06 |
| Total | 399 | 100 |
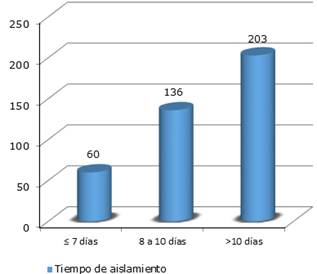
Los pacientes asilados por más de 10 días (figura) fueron los de mayor frecuencia en la muestra estudiada con 50,89 % (203 pacientes).
El ser contacto de cualquier tipo de paciente sospechoso de COVID-19 se relacionó estadísticamente con riesgo de depresión (OR: 1,81; IC 95 %: 1,38-2,38; p= 0,000) (tabla 2).
Tabla 2 Riesgo de presentar alteraciones psicológicas asociado al tipo de contacto
| Alteraciones psicológicas |
Contacto Directo No. (194) |
Contacto Secundario No. (117) |
Contacto Terciario No. (88) |
OR | IC 95 % | |
|---|---|---|---|---|---|---|
| Estrés | ||||||
| Sin estrés | 18 | 45 | 62 | 0,82 | 0,67-1,00 | 0,042 |
| Estrés moderado | 91 | 58 | 21 | |||
| Estrés excesivo | 85 | 14 | 5 | |||
| Ansiedad | ||||||
| Sin ansiedad | 27 | 43 | 65 | 1,05 | 0,88-1,25 | 0,001 |
| Ansiedad establecida | 167 | 74 | 23 | |||
| Depresión | ||||||
| Ausente | 58 | 28 | 71 | 1,81 | 1,38-2,38 | 0,000 |
| Depresión establecida | 136 | 89 | 19 | |||
El estrés no presentó significación estadística (p= 0,436) en relación con el tiempo en aislamiento, sin embargo, la ansiedad (t: 6,61; p= 0,000) fue el factor psicológico que más incrementó su riesgo con el tiempo de aislamiento (tabla 3).
Tabla 3 Riesgo presentar alteraciones psicológicas asociado al tiempo de aislamiento
| Alteraciones psicológicas |
≤ 7 días No. ( 60 |
8 a 10 días No. ( 136 |
( 10 días No. ( 203 |
t | |
|---|---|---|---|---|---|
| Estrés | |||||
| Sin estrés | 45 | 49 | 31 | 3,12 | 0,436 |
| Estrés moderado | 11 | 61 | 98 | ||
| Estrés excesivo | 4 | 26 | 74 | ||
| Ansiedad | |||||
| Sin ansiedad | 31 | 87 | 17 | 6,61 | 0,000 |
| Ansiedad establecida | 29 | 49 | 186 | ||
| Depresión | |||||
| Ausente | 52 | 39 | 66 | 5,01 | 0,000 |
*Depresión establecida: leve, moderada y grave.
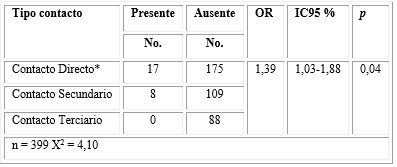
Los pacientes que eran contacto directo de pacientes con COVID-19 (25 pacientes) tuvieron mayor probabilidad de tener ideación suicida (OR: 1,39; IC95 %: 1,03-1,88; p= 0,04) (tabla 4).
Discusión
Las cualidades psicodinámicas como las relaciones sociales afectivas, experiencias traumáticas, depresión, estados emocionales y otras variables estructurales como el temperamento, carácter y rasgos de la personalidad han estado relacionados firmemente durante el transcurso de la pandemia según Broche y otros.8
Diversas son las investigaciones realizadas para determinar alteraciones y cambios psicológicos en pacientes, personal de salud y personas solas durante la pandemia, sin embargo, no hay presencia de estudios publicados que evalúen o describan las alteraciones psicológicas de los pacientes en asilamiento según el tipo de contacto con pacientes positivos y el tiempo en aislamiento como lo hace la presente investigación.
En un análisis de Hernández y otros9) se reportó sobre el primer brote de la COVID-19 en el mismo municipio que el 86,67 % de los pacientes positivos fueron contactos directo de casos positivos a la COVID-19, a pesar de esto, no se informa sobre la presencia de casos secundarios o terciarios ni del estado psicológicos de los pacientes.
Por otra parte, en un estudio realizado por Orellana y otros10) durante la cuarentena en el Salvador, se reportaron 339 pacientes (100 %) que estuvieron por más 10 días (30 días) en aislamiento obligatorio, coincidiendo parcialmente con el estudio, debido a que contempla a todos los pacientes aislados debido a la cuarentena Nacional y no discrimina si existían contactos de pacientes con COVID-19, principalmente por ser una medida propia del Sistema de Salud Cubano.
Se considera que las circunstancias objetivas excepcionales provocadas por la pandemia, como la crisis económica, la ruina económica familiar y las medidas de restricción de movimientos secundarias a la cuarentena han reducido radicalmente la vida cotidiana de las personas. Este cambio brusco en la sociedad originó numerosas y específicas consecuencias psicosociales y psicológicas, generalmente causadas por percepciones de inseguridad, incertidumbre, sobrecarga de información y sensación de amenaza constante a la salud propia y a la de los seres queridos.
En este sentido, Azevedo y otros11 reportaron una incidencia de ansiedad (43,5 %; 95 % CI 41,8-45,3 p< 0,05) y depresión (52,6 %; 95 % CI 51,2-54,1 p< 0,05) en pacientes en aislamiento social durante la pandemia, junto a Romero y otros12 informaron de predominio de ansiedad (64,75 %) y depresión (65,95 %) con baja incidencia de estrés (26,69 %) en las gestantes en aislamiento social. Ambos estudios reportan similitud a lo informado por los autores, sin embargo, la discrepancia está dada por las diferentes características sociodemográficas de las muestras y variables.
No obstante, al evaluar el papel de la soledad durante el aislamiento social en las manifestaciones de depresión (OR: 0,25; p= 0,000) y ansiedad (OR: 0,27; p= 0,000) en estos pacientes, lo que mostró una asociación estadística positiva al igual que en el presente estudio. En cambio, esta similitud parcial se debe a que el sentimiento de soledad es un factor implícito en el aislamiento, variable presente en ambas muestras.
Por su parte, Orellana y otros10) difieren del estudio, porque reportan mayor frecuencia de estrés leve (77,9 %) sobre moderado y excesivo, diferencias dadas por las sanciones socioeconómicas de la población cubana, que es un factor sobreañadido para el estrés.
Como se menciona anteriormente, la intensidad de los síntomas psicológicos incrementó como consecuencia del encierro domiciliar obligatorio, propio de la cuarentena y las consecuencias de esta. Aunque estos estudios permiten establecer cierto nivel de familiarización ninguno tiene en cuenta la variable tipo de contacto ni el tiempo en aislamiento para la evaluación de estas características psicológicas.
Las principales causas de estas tres categorías son la percepción de cercanía de la muerte, el miedo al desconocimiento y la evolución de la enfermedad, las falsas creencias asociadas a esta y la anticipación del sufrimiento propio.
La ausencia de ideación suicida coincide con lo informado por Arias y otros13 y Hernández y otros,14) quienes refieren que en el 98,47 % y 98,3 %, respectivamente, de su población estuvo ausente a idea suicida, a pesar de ser muestras heterogéneas respecto al asilamiento.
Rodríguez y otros15) muestran que cerca del 40 % de los sujetos de su muestra presentan ideación suicida sin existir una asociación estadística, esto disiente con nuestra investigación, donde el ser contacto directo de pacientes con COVID-19 incrementó 1,39 veces el riesgo de tener ideación suicida. Esta diferencia se debe a que el presente estudio no diferenció entre las causas de ideación suicidas externas al asilamiento de los pacientes, lo que constituyó una limitación del estudio. Por otra parte, que el estudio no haya cubierto las variables demográficas, a pesar de no ser objeto de estudio, hubiera aportado resultados de mayor interés.
En conclusión, durante el aislamiento, los pacientes presentaron ansiedad como principal alteración psicológica, al estar en contacto con pacientes positivos de COVID-19. Esta situación se relaciona estrechamente con el riesgo de sufrir depresión y presentar idea suicida.
Aporte científico
La investigación realizada responde al programa de salud mental, tiene en cuenta las alteraciones secundarias del aislamiento en el tiempo de la pandemia y del COVID-19, que pueden generar descompensación de trastornos de bases o aparecer nuevos, al lograr demostrar esta relación, desde la atención primaria de salud se puede trabajar en la prevención y salud mental de los pacientes.