Introducción
El escritor Josué de Castro en una obra titulada Geopolítica del hambre,1) señalaba que la mitad del planeta no dormía porque había comido demasiado y la otra mitad tampoco porque no había comido nada. Hoy la situación es radicalmente diversa, debido al consumo de una alimentación de baja calidad, lo que hace que la obesidad y las enfermedades crónicas no transmisibles se convirtieran en la endemia del siglo XXI.2,3) El incremento en los índices de obesidad en Chile se ha producido como consecuencia al aumento del ingreso económico destinado, preferentemente, al consumo de alimentos procesados (con alto contenido de grasas, azúcar, sal) y en bienes de carácter tecnológico: televisores, vehículos y electrodomésticos; lo que conduce a un exceso de consumo de alimentos y a una disminución de la actividad física.2,4
Según la OMS, mencionado por Echauri, se podrían definir los estilos de vida saludables como la “forma general de vida basada en la interacción entre las condiciones de vida en un sentido amplio y los patrones individuales de conducta determinados por factores socioculturales y características personales”.5
Los patrones de estilo de vida no saludables (caracterizados como potencialmente modificables) están involucrados en la aparición de enfermedades crónicas no transmisibles (ECNT) de alta prevalencia y morbimortalidad. Las ECNT suponen más de 80 % de las enfermedades cardíacas isquémicas, accidentes cerebrovasculares y diabetes y un tercio de los cánceres que podrían ser prevenidos a través de la modificación de factores de riesgo comunes como: tabaquismo, alimentación no saludable, inactividad física y consumo elevado de alcohol.3,6,7
Dada la realidad actual en Chile es imperioso actuar siguiendo estas recomendaciones. Para ello es necesario fortalecer programas que favorezcan la actuación bajo contextos familiares que incorporen un seguimiento con períodos de tiempo suficiente, como el propuesto en la estrategia de promoción de la salud y prevención en el sistema de salud, que se basa en las “5Aes”: averiguar, aconsejar, acordar, ayudar y asegurar.8
Programa Consultores de Salud Familiar
Consultores de Salud Familiar (CSF) es un programa de intervención que tiene por objetivo brindar el conocimiento teórico-práctico y las herramientas para mejorar el estilo de vida de las personas. En 2016 comenzó su ejecución en Chile. En la actualidad cuenta con más de 400 profesionales del área de la salud (enfermeros, kinesiólogos, fonoaudiólogos, nutricionistas, entre otros), quienes se dedican a promover un estilo de vida saludable a través de un trabajo personalizado que opera en diversas realidades nacionales. Así, es necesario evaluar la efectividad del programa a medida que las personas se incorporan en el plan de seguimiento (1 o 2 meses).9
El objetivo del estudio fue evaluar la eficacia del programa de estilo de vida CSF, mediante un seguimiento de los indicadores de salud. El ámbito de aplicación del programa CSF fue en las ciudades de Concepción y Temuco, Chile.
Métodos
Estudio analítico, cuasiexperimental y longitudinal. Se llevó a cabo en las ciudades de Concepción y Temuco, Chile, desde enero de 2017 hasta mayo de 2018. La muestra de estudio estuvo compuesta por voluntarios inscritos en el programa CSF, donde el total de participantes fue de 72, todos mayores de 18 años e inscritos en un plan de seguimiento (1 o 2 meses) que ellos mismos escogieron sobre la base de sus preferencias. El 72,2 % (n = 52) optó por el seguimiento personalizado de dos meses y 27,8 % (n = 20) decidió el seguimiento general de 1 mes. Fueron excluidos quienes que no completaron el programa general o personalizado.
El programa CSF ha sido diseñado considerando las características que se sugieren para un programa de cambio de hábitos: conocer factores de riesgo, dar consejos prácticos y útiles, acordar metas y objetivos según los plazos, ayudar en la consolidación de nuevos hábitos, extensos en el tiempo según sea el contexto del sujeto y realizar la intervención en el núcleo familiar.
Para llevar a cabo el programa CSF, este se estructuró en tres fases: la primera fue realizar una anamnesis del sujeto, la segunda constó de un examen biométrico y en la última se realizó el análisis de los datos de anamnesis y examen biométrico, se evaluaron los puntos críticos del estilo de vida que representaban mayor factor de riesgo para enfermedades crónicas no transmisibles. En esta última fase se identificó y se clasificó el estado de salud. Luego las personas decidieron entre dos planes de seguimiento: 1 mes, donde se realiza educación para la salud y el seguimiento es único al realizar la evaluación al finalizar el mes; o 2 meses, donde se realiza educación para la salud, recomendaciones personalizadas, metas y objetivos consensuados, y seguimiento correspondiente a llamadas telefónicas, nuevas metas y evaluación de avances al finalizar cada mes. En esta última fase se realiza educación para la salud, se busca mejorar las autopercepciones sobre el estilo de vida, condición indispensable para el éxito de un programa de este tipo.
Para la recolección de los datos se visitó a cada sujeto en su domicilio. Los datos recolectados fueron presión arterial, glucemia, perímetro de cintura, talla, peso, IMC, porcentaje de grasa corporal, porcentaje de músculo esquelético, nivel de grasa visceral y posteriormente según plan de seguimiento elegido (1 o 2 meses) se le entregaron al sujeto recomendaciones y consejos con respecto al cambio de hábitos.
Se crearon tablas de frecuencia y porcentaje: promedios y desviación estándar. En cuanto a la estadística analítica para comprobar hipótesis, se analizó la normalidad de las variables y se utilizaron pruebas no paramétricas (prueba de los rangos con signo de Wilcoxon) pruebas de correlación para determinar la relación entre las mediciones biométricas y la prueba U de Mann Whitney para diferencia de medias para determinar diferencias según el tipo de plan en que la persona participó. Se usó un nivel de confianza de 95 %.
Definición de variables
Se consideró presión arterial elevada si la presión arterial sistólica (PAS) era igual o mayor a 140 mmHg o una presión arterial diastólica (PAD) igual o mayor a 90 mmHg.10 Se consideraron niveles elevados de glucemia si en ayunas la medición era mayor a 126 mg/dl o pospandrial mayor a 140 mg/dl.11 Con respecto al perímetro de cintura los valores elevados se consideraron igual o mayor a 94 cm en los varones y en las mujeres igual o mayor a 80 cm.12,13 Sobrepeso y obesidad fue definido según categorización de IMC con valores igual o superior a 25 kg/m2.14 Porcentaje de grasa corporal es la grasa que se acumula a modo de reserva energética, se consideraron elevados los valores en hombres superiores al 22 % y en mujeres superior a 34 %.15 Porcentaje de músculo esquelético es el conjunto de masa muscular unido a la masa ósea, se consideró bajo los valores en hombres menor a 33,1 % y en mujeres menor a 24,1 %.16 Nivel de grasa visceral corresponde a la grasa que rodea los órganos vitales, se consideraron elevados los resultados sobre el nivel 9.17
El proyecto fue presentado al Comité Ético Científico de la Universidad Adventista de Chile y se dispuso de los permisos por parte del responsable del programa CSF a nivel nacional, quien también es la persona que resguarda la información. La presente investigación no supuso riesgo, molestias o maleficencias a las personas que aportaron los datos al programa.
Resultados
Se observó que 97,4 % de los participantes vivían con familiares cercanos y 64,1 % declaró realizar un trabajo principalmente de carácter intelectual. Con respecto a los diagnósticos médicos previos, 31,9 % era hipertenso; 18,1 % era diabético tipo 2; 13,9 % tenía resistencia a la insulina y 41,7 % tenía dislipidemias.
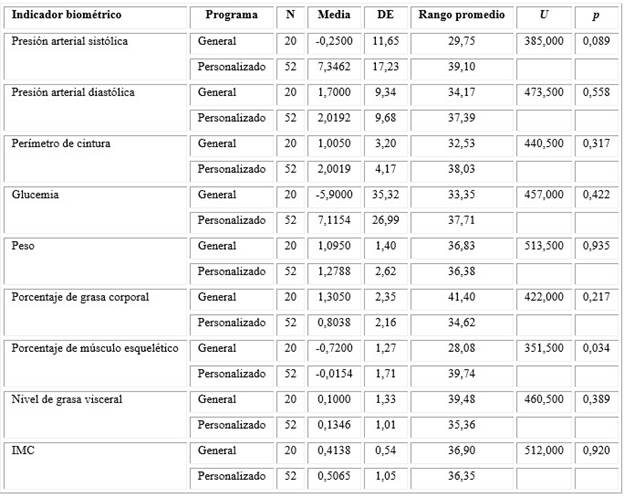
Se analizaron todos los datos de las medidas biométricas independientemente del plan de seguimiento elegido, y se comparó el valor al inicio y final del plan para poder observar si hubo cambios en alguno de los indicadores. Se realizó la prueba de los rangos con signo de Wilcoxon, para determinar la significancia de estas diferencias. Se observó que los siguientes indicadores biométricos presentaron reducciones estadísticamente significativas: presión arterial sistólica, perímetro de cintura, peso, IMC y porcentaje de grasa corporal; ahora bien, no hubo una reducción estadísticamente significativa en: presión arterial diastólica, glucemia y porcentaje de músculo esquelético (tabla 1).
Tabla 1 Diferencias en los indicadores biométricos al inicio y al final de los programas CSF (personalizado y general, 1 y 2 meses, n = 72), Prueba de Wilcoxon (z, p)
a: basado en los rangos positivos; b: basado en los rangos negativos.
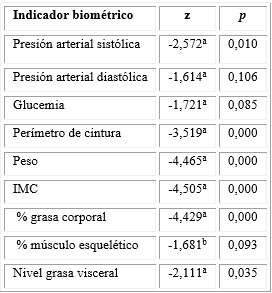
Se observó que en el plan de seguimiento general (1 mes, n = 20) los siguientes indicadores biométricos mejoraron: peso, IMC, porcentaje de grasa corporal y porcentaje de músculo esquelético. El resto de indicadores biométricos no presentó diferencias estadísticamente significativas (tabla 2).
Tabla 2 Indicadores biométricos al inicio y al final del programa CSF de seguimiento general (1 mes, n = 20), Prueba de Wilcoxon (z, p)

a: basado en los rangos positivos; b: basado en los rangos negativos.
Sin embargo, en el plan de seguimiento personalizado (2 meses, n = 52) aumentó el número de indicadores biométricos que mejoraron, además del peso, IMC y porcentaje de grasa corporal, mejoraron también la presión arterial sistólica y la glucemia; sin embargo, de forma paradójica no mejoró el porcentaje de músculo esquelético. Al igual que en el plan de seguimiento general (1 mes), no hubo diferencias significativas en los siguientes indicadores biométricos: presión arterial diastólica y nivel de grasa visceral (tabla 3).
Tabla 3 Indicadores biométricos al inicio y al final del programa CSF de seguimiento personalizado (2 meses, n = 52), prueba de Wilcoxon (z, p)
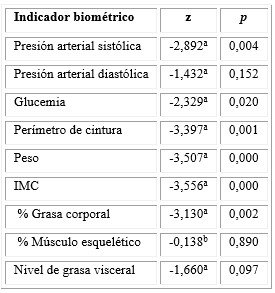
a: basado en los rangos positivos; b: basado en los rangos negativos.
Para determinar diferencias entre resultados obtenidos en el plan de seguimiento general (1 mes) y en el plan de seguimiento personalizado (2 meses) se realizó la prueba U de Mann-Whitney. Al comparar los dos tipos de seguimiento en los indicadores presión arterial sistólica, presión arterial diastólica, perímetro de cintura, glucemia, porcentaje de grasa corporal, nivel de grasa visceral, índice de masa corporal no hubo diferencias estadísticamente significativas entre el plan general y el personalizado; sin embargo, el indicador porcentaje de músculo esquelético presentó diferencias estadísticamente significativas (p < 0,034), se encontró un mayor incremento de porcentaje de músculo esquelético en el programa general (tabla 4).
Discusión
Los resultados preliminares de la Encuesta Nacional de Salud en Chile en los años 2016-2017 muestran una aproximación a esta realidad. Un 74,2 % de la muestra extraída de chilenos o residentes de 15 años o más, se encuentra con malnutrición, ya sea sobrepeso, obesidad u obesidad mórbida. A esta situación se agrega el sedentarismo (86,7 %), bajo consumo de frutas y verduras (85 % consume menos de 5 porciones) y hábito tabáquico (33,3 %), se concluye por lo tanto que Chile se encuentra en una situación de alta prevalencia de factores de riesgo para enfermedades no transmisibles y que la realidad nacional muestra bajos indicadores relacionados con factores protectores.18
Diversas estrategias nacionales han sido propuestas para revertir esta situación. En la estrategia nacional de salud para el cumplimiento de los objetivos sanitarios de la década 2011-2020, se puntualiza el objetivo estratégico: Desarrollar hábitos y estilos de vida saludables que favorezcan la reducción de los factores de riesgo asociados a la carga de enfermedad de la población.19) Algunos de sus objetivos específicos son: aumentar la cantidad de personas con factores protectores, mantener un peso normal, realizar actividad física regular y consumir al menos 5 porciones de frutas y verduras. A pesar de que se están creando nuevas estrategias y programas que busquen la prevención de enfermedades y el fomento de hábitos de vida más sanos, no se han visto resultados alentadores.
Fue posible comprobar que el programa CSF -independientemente del tipo de seguimiento- es eficaz en la reducción de los indicadores biométricos que son factores de riesgo para enfermedades crónicas no transmisibles. Al comparar los dos planes de seguimiento en este estudio (general y personalizado), podemos confirmar que el único indicador biométrico que presentó diferencias estadísticamente significativas entre un plan y otro fue el porcentaje de músculo esquelético, se observaron mayores diferencias entre el inicio y el final en el plan de seguimiento general. Al comparar los resultados del plan de seguimiento de dos meses y el plan personalizado, este último con metas claras y acompañamiento más cercano al paciente, se observa que este produce una mejoría en todos los indicadores biométricos. A pesar de que los resultados muestran una disminución en los indicadores biométricos que son factor de riesgo, no hay diferencias estadísticamente significativas entre un plan de seguimiento y otro. Consideramos que las razones para ello son: una muestra muy pequeña y la diferencia en los tiempos de seguimiento es muy reducido. Como lo indican diversos estudios, para que el cambio de hábitos se mantenga en el tiempo debe ser lento y progresivo, por lo tanto, para comprobar la verdadera eficacia de este tipo de programas se necesitaría un plazo de tiempo de 6 a 12 meses o incluso más.20,21
Algunos estudios recomiendan las intervenciones conductuales (behavioral counseling interventions) asegurando que son las más pertinentes para promover cambios hacia conductas más saludables.22 Tales intervenciones incluyen: valoración de las conductas, establecimiento de metas, aumento de concientización en materia de salud pública, superación de barreras de gestión, gestión efectiva del estrés, reestructuración cognitiva, prevención de recaídas, provisión de apoyo y tratamiento adecuados.8) Además de establecer planes de acción en colaboración con el sujeto y programar un seguimiento adecuado, la entrevista motivacional ha demostrado ser útil en la clínica para mejorar los resultados en los cambios prescritos.23,24 Destaca en este tipo de intervenciones la importancia de extenderla a todo el núcleo familiar, ya que en este contexto se instauran los hábitos alimentarios que permanecerán en el futuro y en el ambiente donde el individuo debe recibir el apoyo y refuerzos positivos para continuar con el cambio de hábitos.8,25
En conclusión, el programa es efectivo en disminuir factores de riesgo y aumentar factores protectores, independientemente del tipo de seguimiento que seleccione la persona. Una de las fortalezas del programa de consultoría es la educación y el seguimiento personalizado que lleva a cabo el profesional de la salud con cada paciente.
Es necesario que los programas de intervención relacionados con pautas conductuales sean de larga duración, orientados a la concienciación y motivación para el cambio, lo cual logra que la persona se comprometa y colabore en todo el proceso.
Se deja el desafío para que en futuras etapas de esta investigación se consideren otros aspectos, como duración, tamaño de la muestra, entre otros, para que las mejoras que se puedan observar sean significativas.
Este estudio muestra que el programa debe ser mejorado, aumentando principalmente el tiempo de seguimiento. Se demuestra además la necesidad de crear intervenciones que motiven a las personas para lograr un mayor compromiso y colaboración con el cambio de hábitos, estructurando de manera más práctica la intervención conductual.