Introducción
A partir del rebrote de COVID-19, que desde el mes de noviembre de 2020 experimentó la nación, el grupo temporal para enfrentamiento de la nueva epidemia tomó nuevas medidas encaminadas a la contención de esta peligrosa enfermedad. Entre las medidas más importante por su impacto social, sanitario y costo económico se encuentra el funcionamiento de nuevos centros de aislamiento con la misión de convertirse en un espacio para el estricto cumplimiento de protocolos sanitarios para retener el rebrote del virus del SARS-CoV-2.1,2
En este sentido, el sistema de salud en la provincia de Santiago de Cuba habilitó nuevas capacidades para el aislamiento de pacientes que han sido contactos de casos positivos a la COVID-19.
En la Facultad de Medicina No. 2, perteneciente a la Universidad de Ciencias Médicas de Santiago de Cuba, se encuentra ubicado uno de estos centros, cuyo objetivo principal es brindar atención médica integral y de enfermería, de forma ininterrumpida y con carácter continuo a pacientes internados, procedentes de diferentes áreas de salud, que posterior a una evaluación clínica-epidemiológica se clasificaron como contactos de enfermos con COVID-19, integrándose con otras instituciones de salud del territorio que cumplen misiones específicas en el enfrentamiento a la pandemia.
Este hospital cuenta con una zona verde y una zona roja. En la zona verde (Puesto de Mando) labora el grupo de dirección y logística, mientras que en la zona roja labora el personal encargado de la atención a los contactos de enfermos de COVID-19. Posee 350 camas distribuidas en 22 salas de hospitalización.
El equipo que trabaja en la zona roja está integrado por 11 médicos, 10 enfermeras, 1 laboratorista, 30 trabajadores de servicio y 25 estudiantes de la Universidad de Ciencias Médicas de Santiago de Cuba. Este personal luego de una permanencia de 15 días, es relevado por otro equipo con la misma composición.
Debido a la dinámica establecida por los protocolos de actuación y afectaciones preexistentes del mobiliario disponible, la media de pacientes por día se mantiene en 209 distribuidos en tres edificios, los cuales tienen una capacidad para 200, 80 y 70 pacientes, respectivamente. En el periodo de tiempo que duró el estudio fueron atendidos 5 413 pacientes, de los cuales, fueron dados de alta 5 071 (93,68 %) y fueron remitidos con prueba de PCR positiva 266 (4,71 %). El 1,5 % fue remitido a otras instituciones por presentar complicaciones en su cuadro clínico. Como se puede deducir, la tasa de positividad de esta institución se ubicó por encima de la media nacional (3,4 %).
Los riesgos para la salud mental en esta situación son notorios, ya que estos profesionales tienen que afrontar una alta presión laboral, el riesgo al contagio, la sobrecarga, el aislamiento, la demanda urgente de soluciones complejas, los pacientes cargados de emociones negativas, el aislamiento de los familiares y de las propias redes sociales. Todo esto puede llevar al estrés laboral, al desgaste profesional, al estrés traumático secundario o al conflicto trabajo-familia.3,4,5,6,7
El estrés producido por el trabajo puede ser definido como respuestas físicas y emocionales dañinas, que aparecen cuando las características del trabajo no corresponden a la capacidad, recursos y necesidades de los trabajadores. Cuando el estrés laboral es crónico, favorece el decremento de la salud, ejerciendo un efecto desencadenante de síntomas de enfermedad y desgaste. Diversos estudios han mostrado que puede ser origen de diversas patologías físicas, tales como: las enfermedades cardiovasculares, mentales, depresión o agotamiento psicológico (burnout).8,9,10,11,12
Para contribuir con la evidencia que mostrará la importancia de la problemática y el propósito de aportar información que permita identificar los efectos en la salud mental de estos profesionales, se planteó como objetivo identificar las alteraciones psicológicas más frecuentes experimentadas por médicos, personal de enfermería y estudiantes de Medicina en el centro de aislamiento para pacientes sospechosos de COVID-19 ubicado en la Facultad de Medicina No. 2 de Santiago de Cuba.
Método
Se realizó un estudio descriptivo a 150 trabajadores de la zona roja del centro de hospitalización para contactos de enfermos de COVID-19 en la Facultad de Medicina No. 2 de Santiago de Cuba, desde el 1 de marzo al 31 de mayo del 2021, para lo cual se empleó una metodología mixta, con una estrategia de triangulación de datos en un sentido cuanticualitativo de tipo secuencial, al emplear primeramente un cuestionario que nos permitió acceder a las alteraciones psicológicas que padecían estos trabajadores, para luego aplicar una entrevista semiestructurada que facilitó esclarecer aspectos que desde el cuestionario resultaron ambiguos.
Los participantes fueron seleccionados a través de un muestreo intencional no probabilístico de un universo de 350 trabajadores y agrupados según las edades: de 21-30 años, de 31-40, de 41-50 y de 51 y más años.
Para la validación del cuestionario por criterio de expertos fueron encuestados 5 especialistas en el tema, a los que se les pidió evaluar el instrumento creado a partir de una planilla que se les entregó junto con el cuestionario y los elementos teóricos principales de la investigación. Con vistas a conocer el nivel de concordancia de los jueces en torno al cuestionario, se aplicó la prueba de coeficiente de concordancia de Kendall, cuyo resultado (W=0,57) reveló una asociación importante entre ellos, de manera que se obtuvo una buena valoración del instrumento.
La información aportada a través del cuestionario se introdujo en una planilla creada para tal fin y, luego, fue procesada estadísticamente calculando frecuencias simples y se utilizó el % como unidad resumen.
Los trabajadores encuestados fueron libre de escoger si participar o no en la investigación. Se explicó a todos los participantes el tipo de estudio y se garantizó en todo momento la confidencialidad de la información. Todos firmaron el consentimiento informado, respetándose el principio de autonomía. Se tuvo en cuenta la protección de los derechos de estos profesionales de no difundir la información personal de estos en la investigación o fuera de ella, y que todos fueran tratados por igual. Se respetó el principio de beneficencia y justicia.
Resultados
Las alteraciones psicológicas que a continuación se relacionan en la Tabla 1 son referidas por los trabajadores encuestados, los cuales pertenecieron a diferentes brigadas de trabajo que durante el periodo en que se llevó a cabo el estudio prestaron sus servicios en este centro. Los mismos no siempre coincidieron en el tiempo mientras trabajaron en este lugar.
Tabla 1 Alteraciones psicológicas identificadas por esfera del psiquismo
Fuente: planilla recogida de datos.
Los síntomas que se exponen en la tabla anterior no afectaron a la muestra estudiada durante todo el tiempo que prestaron su servicio, sino que estos refirieron haber sufrido uno o varios de estos síntomas en algún momento y, sobre todo, posterior al séptimo día de trabajo. Dicha experiencia es compartida por más del 95 % de los sujetos estudiados.
Como se aprecia en la Tabla 2 participaron 150 trabajadores, el 33,3 % correspondió a médicos, enfermeros y estudiantes, respectivamente. El 67,3 % de la muestra eran mujeres, el grupo de edad predominante fue el 20 a 30 años y solo el 16,7 % eran solteros.
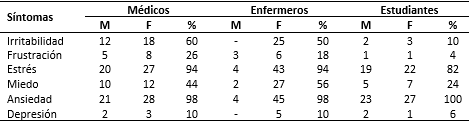
La alteración psicológica de la esfera afectiva que predominó en estos trabajadores fue la ansiedad con un 98 % entre los médicos y enfermeros, y un 100 % entre los estudiantes. Le siguió el estrés con niveles por encima del 90 % entre médicos y enfermeros, y un 82 % entre estudiantes. Con valores inferiores al 15 % en los tres grupos de trabajadores figuró la depresión (Tabla 3).
Cabe destacar que el miedo en el personal médico se encontró por debajo del 45 %, mientras que en los estudiantes fue del 24 % y solo en el personal de enfermería sobrepasó el 55 %; lo que se consideró inadecuado si se toma como indicador de percepción del riesgo en los trabajadores de este centro de aislamiento.
Tabla 3 Alteraciones psicológicas más frecuentes de la esfera afectiva
Fuente: planilla recogida de datos.
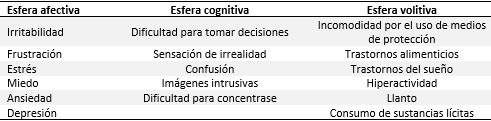
En cuanto a las alteraciones psicológicas más frecuentes de la esfera cognitiva que experimentaron estos profesionales de la salud destacó la presencia de imágenes intrusivas en el 72 % de los médicos, el 68 % del personal de enfermería y el 54 % de los estudiantes (Tabla 4). Se apreció una tendencia importante en el grupo de enfermería, los que refirieron en un 74 % de los seleccionados, dificultades para tomar decisiones y en un 58 % sensación de irrealidad.
Estos elementos nos indican que el personal de enfermería se ve más afectado en la esfera cognitiva que los otros dos grupos, en los que es evidente que ninguno de estos síntomas supera el 55 % entre los encuestados.
Tabla 4 Alteraciones psicológicas más frecuentes de la esfera cognitiva

Fuente: planilla recogida de datos.
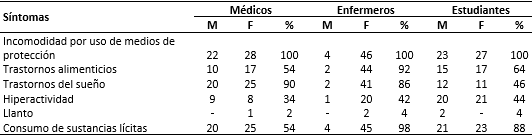
El 100 % de los sujetos encuestados refirió incomodidad por el uso de los medios de protección, como aparece en la Tabla 5. En todos los grupos los trastornos alimenticios fueron padecidos por más del 50 % de sus miembros, destacándose nuevamente el grupo de enfermería con el 92 % de prevalencia y un 64 % entre los estudiantes. Con valores alarmantes se encontró el consumo de sustancias lícitas como café y tabaco en el 98 % del personal de enfermería y el 88 % de los estudiantes. Entre los médicos con un 90 % de prevalencia, se encontraron los trastornos del sueño ocupando este el segundo lugar entre los síntomas psíquicos de la esfera volitiva que padeció este grupo.
Discusión
De modo general, todos los participantes en el estudio reportaron alteraciones en las tres esferas del psiquismo. Dichas alteraciones están asociadas a problemas de adaptación al ambiente laboral como consecuencia del estrés y las exigencias a las que se han visto sometidos, dada la naturaleza y las condiciones del trabajo a realizar.
No obstante, estas alteraciones son menores en intensidad y consecuencias en comparación a reportes de estudios de este tipo, los cuales, emplearon una metodología similar, así como instrumentos que buscaban la presencia de alteraciones psíquicas en profesionales de la salud en países como Chile, Paraguay y China en todos ellos identificándose síntomas como la depresión, la ansiedad y el insomnio donde alcanzan niveles que superan el 55 % en cada caso.11,12,13
Al comparar los resultados por grupos, las mujeres son las que presentaron mayor proporción de alteraciones psicológicas y, a la vez, un riesgo mayor de avanzar a complicaciones propias de los mismos. En este sentido, el grupo más afectado por el padecimiento de una o varias alteraciones mentales fue el del personal de enfermería las que en un 92 % son féminas. El trabajo que realiza este grupo las hace ser las que más se exponen a la enfermedad durante la atención al paciente y, en sentido general, las que mayor contenido de trabajo tienen, además, es en este grupo donde más evidente se hace la separación con la familia, pues un 97 % de sus miembros son madres de familia que se alejan de sus seres queridos en situaciones adversas.
Existen estudios que certifican a las mujeres como grupo de mayor vulnerabilidad en los trabajadores de la salud, aunque no se encontró evidencia que apunten a razones de género, sino estadísticas, ya que las mujeres aportaron el 67,3 % de la fuerza de trabajo general.13,14,15
A diferencia con otros estudios que afirman, que a menor edad mayor es el número de alteraciones, los resultados de este estudio revelaron que la mayor cantidad de síntomas se encontraron en los grupos etarios comprendidos por edades superiores a los 30 años. Esta tendencia habla a favor de competencias socioemocionales de las nuevas generaciones de profesionales de la salud y brindan pautas para su fortalecimiento y desarrollo más allá de las habilidades específicas de la profesión.15,16
Aunque en las tres esferas del psiquismo se reportaron alteraciones, las más afectadas fueron la afectiva y la volitiva. Encontrarse en condiciones de aislamiento que supone la modificación de sus vidas cotidianas, la separación con la familia y amigos, así como el enfrentar arduas jornadas de trabajo, son factores generadores de altos niveles de ansiedad y estrés. El enfrentamiento de estos trabajadores a rigurosos y novedosos protocolos de bioseguridad, en especial, el uso de los medios de protección, junto a los trastornos del sueño y el consumo de sustancias lícitas, no solo exacerba las alteraciones anteriores, sino que establecen pautas comportamentales que influyeron en la dinámica laboral del centro de aislamiento.
Las alteraciones psicológicas en trabajadores del sector de la salud son fenómenos que poseen un grado de complejidad elevado, por lo que para estudiarlos requieren de un abordaje multidisciplinario en pos de establecer su caracterización, prevención y tratamiento. Esto da lugar a limitaciones en cuanto a la profundidad de este estudio, se puede decir que, al tratarse de condiciones laborales complejas, impuestas por lo novedoso de la situación de contingencia que impone la pandemia por COVID-19, no fue posible tener en cuenta otras variables de orden socioculturales para una mejor comprensión del proceso salud-enfermedad en su interacción con la realidad social, en tanto, aún no se conoce el alcance antropológico de la problemática estudiada.
Conclusiones
Las condiciones de trabajo en hospitales de campaña creados con el fin de dar respuestas a la pandemia provocada por la COVID-19, expone al personal que allí labora a situaciones de estrés que son generadoras, a su vez, de otras alteraciones psicológicas.
En el centro de aislamiento estudiado se identifican alteraciones psicológicas en el personal médico, de enfermería y estudiantes de Medicina. Destacan como las más frecuentes la ansiedad, el estrés, imágenes intrusivas, dificultad para concentrase, el consumo de sustancias lícitas y trastornos del sueño. Tales alteraciones repercuten significativamente en la calidad del servicio, a la vez, que constituyen amenazas para la salud de estos trabajadores.