INTRODUCCIÓN
Tradicionalmente se ha aceptado que el estrés quirúrgico es inevitable; sin embargo, esta idea ha sido rebatida en la actualidad, comprobándose que varios factores que intervienen en la respuesta al mismo pueden ser atenuados mediante la aplicación de nuevas técnicas quirúrgicas, anestésicas y de soportes metabólicos.1
Para reducir este estrés quirúrgico y mejorar la recuperación postoperatoria, los programas de Enhanced Recovery After Surgery (ERAS) facilitan la recuperación más temprana, evitando secuelas a medio plazo, que son frecuentes con el manejo postoperatorio tradicional.
El concepto de ERAS o fast-track, como se denominó inicialmente, fue descrito por primera vez por el Dr. Henri Kehlet en 2006, en cirugía abierta del colon.2 Introduce cambios en el manejo de los pacientes, basados en la evidencia científica disponible, y afecta a todas las fases del perioperatorio, desde que el paciente es enviado a consulta externa de cirugía en el preoperatorio hasta el seguimiento postoperatorio del alta.
Conforme la expectativa de vida se eleva, las enfermedades típicas de la tercera edad van haciéndose cada vez más frecuentes. La fractura del extremo proximal del fémur o fractura de cadera es uno de muchos ejemplos. La debilidad natural de los huesos por el envejecimiento, la pérdida de fuerza muscular, la mayor dificultad para mantenerse equilibrado, la pérdida de la agudeza visual y el frecuente uso de medicamentos que causan reducción de la presión arterial o que actúan en el sistema nervioso central, favorecen la caída y las consecuentes fracturas en las personas más veteranas.3
La fractura proximal del fémur es la causa más común de hospitalización en las salas de ortopedia. A diferencia de otras fracturas óseas, que ocurren por traumas en las personas más jóvenes, la fractura de cadera es un caso más serio y complicado; en el tratamiento no es suficiente inmovilizar el hueso para sanar, sino que se requiere cirugía.4
La prevalencia de las fracturas de miembros inferiores aumenta y las tendencias apuntan a que en las próximas décadas se acentúe este fenómeno como consecuencia del aumento de edad en la población nacional y mundial. En este contexto, emergen como un importante problema de salud, al situarse entre las afecciones ortopédicas de mayor morbimortalidad, pues ocurren generalmente en pacientes ancianos, que padecen enfermedades crónicas con deterioro en su estado de salud.5
En las últimas décadas, el incremento en la esperanza de vida después de los 60 años ha propiciado el crecimiento exponencial en fracturas de miembros inferiores, por lo que es imprescindible saber cuáles son los factores tanto del paciente como de su entorno, para así mejorar la calidad de vida en ellos.6
La osteoporosis es una enfermedad silente hasta que se presenta una fractura; es crónica y se relaciona con la edad, lleva a altos costos y entre las complicaciones más temidas están la discapacidad y la muerte. Más de 10 millones de estadounidenses sufren de osteoporosis; las mujeres son más propensas que los hombres, por lo que las fracturas son más comunes en el sexo femenino.3,4
No existen guías o manuales en Cuba que brinden pautas metodológicas para la implementación de los protocolos ERAS. Por otra parte, el número de publicaciones sobre el tema en la provincia Matanzas es muy reducido.
La investigación asume como objeto de estudio el proceso de atención perioperatoria a adultos mayores con fracturas de miembros inferiores. El campo de acción es la aplicación del protocolo de recuperación acelerada en pacientes tributarios de cirugía por fracturas de miembros inferiores. El objetivo del trabajo es determinar la efectividad de la implementación de los protocolos de recuperación acelerada en adultos mayores con fracturas de miembros inferiores, en el Hospital General Docente Julio M. Aristegui Villamil, de Cárdenas, entre el 1 de enero de 2015 y el 31 de diciembre de 2019.
MATERIALES Y MÉTODOS
Se realizó un estudio descriptivo sobre la aplicación del protocolo de recuperación acelerada en adultos mayores con fracturas de miembros inferiores, en el Hospital General Docente Julio M. Aristegui Villamil, de Cárdenas, entre el 1 de enero de 2015 y el 31 de diciembre de 2019.
Universo de estudio: 368 pacientes propuestos para cirugía de urgencia de traumatología.
La muestra fue de 209 adultos mayores con fracturas de miembros inferiores, que aceptaron participar de los protocolos de recuperación acelerada.
Criterios de inclusión:
Pacientes propuestos para cirugía mayor de urgencia con fractura en miembros inferiores.
Mayores de 60 años.
Deseo de participar en la investigación
Criterio de exclusión:
Criterio de salida:
Se utilizaron las variables: sexo, localización de la fractura, patologías asociadas, recuperación acelerada, presencia de complicaciones y estadía hospitalaria.
Técnica y procedimientos: se obtuvieron los datos de la historia clínica y se les aplicó el tratamiento según el protocolo propuesto. Los resultados fueron representados en tablas de distribución de frecuencia absoluta y porciento.
Protocolo de recuperación acelerada propuesto
Preoperatorio:
Diagnóstico y consulta ERAS: una vez diagnosticada la necesidad de la intervención quirúrgica, se le solicitó al paciente la participación en el estudio de recuperación acelerada, brindando, tanto a él como al familiar, los detalles protocolares y pidiéndole su colaboración. Se realizó una evaluación integral y se dieron respuestas a todas las interrogantes presentadas. Se pesquisó la accesibilidad a servicios médicos en el área de salud para seguimiento después del alta hospitalaria con ingreso en el hogar.
No preparación intestinal: no preparación de intestino.
Alimentación: se mantiene la alimentación normal del día anterior a la cirugía. Comida (6:00 PM): dieta libre, y merienda (10:00 PM): 8 onzas de leche con 15 gramos de azúcar o 8 onzas de yogur con 20 gramos de azúcar.
Carga de carbohidratos: desayuno en dependencia del turno quirúrgico: 8 onzas de refresco de sirope.
1er turno: 6:00 AM - 2do turno: 6:30 AM. Restante: 7:00 AM.
Medicación preanestésica: solo los sedantes preoperatorios ingeridos por el paciente en el hogar.
Relleno vascular: NaCl 0,9 % 10 ml/kg de peso preoperatorio.
Tromboprofilaxis: vendas elásticas en ambos miembros inferiores.
Profilaxis antibiótica: intravenosa, dosis única cubriendo microorganismos aerobios y anaerobios previos a la incisión quirúrgica
Transoperatorio:
Anestesia: anestesia regional o general con colocación de catéter peridural.
Oxigenoterapia: O2 a una FiO2 0,8.
Evitar hipotermia: colocación de sábanas, paños estériles u otros medios para evitar la exposición del cuerpo al medio frío. Administración de soluciones a una temperatura de 37 ºC en baño de María.
Fluidoterapia: fluidoterapia restrictiva 4 ml/kg/h; reponer sangrado con coloides 1X 1, o sangre según Hto y SpO2. Monitorización de Saturación O2, monitorización de la diuresis superior a 0,5 ml/kg/h.
Evitar: uso de sonda nasogástrica y drenajes innecesarios.
Analgesia multimodal: no debe intervenir el catéter peridural en la deambulación precoz. Se recomienda uso de bupivacaína 0,125 % en bomba de infusión a 5 ml/h; diclofenaco de sodio, 75 mg cada 8 horas; paracetamol, 500 mg c/ 6 horas.
Bolo de rescate: bupivacaína 0,125 %: 4-6 ml.
Profilaxis de náuseas y vómitos: administración de ondasentrón 0,15 mg/kg a una dosis máxima de 8 mg o dihidrobenzodroperidol de 0,625 a 1,25 mg
Postoperatorio:
Analgesia: se prescribe la vía oral y los antiinflamatorios no esteroideos. No opioides.
Movilización postoperatoria: después del alta anestésica:
Hora 4 de alta anestésica: posición fowler.
Hora 6 de alta anestésica: sentar al paciente en la cama.
Alimentación postoperatoria: según régimen dietético calculado por nutrición
Esquema si no hay náuseas o vómitos
Día 1:
4 horas: líquidos claros y fríos: 4 onzas. Administrar 1 onza cada 5 minutos a tolerancia hasta completar las 4.
Agua: 2 onzas posterior al jugo.
6 horas: líquidos claros y fríos (jugo natural o compota): 6 onzas. Administrar 2 onzas cada 5 minutos a tolerancia hasta completar las 6.
Agua: 2 onzas posterior al jugo.
8 horas: dieta blanda: 25 % de las 2 400 calorías del régimen dietético; baja en residuos
Día 2:
7:00 AM. Desayuno: jugo natural o leche, según preferencia: 8 onzas, 2 tostadas de pan o similar en galletas (4 galletas)
10:00 AM: leche fría, yogur o jugo natural: 8 onzas.
12:00 AM. Almuerzo: dieta general o libre, según el régimen dietético calculado en la consulta preoperatoria.
Si hay vómitos utilizar ondasentrón o droperidol; suspender vía oral y comenzar por el primer paso del esquema de alimentación
Sonda vesical: retirar sonda vesical a las 6:00 AM del siguiente día y vigilar diuresis espontánea.
Egreso temprano: egreso con ingreso domiciliario y seguimiento por el E.B.S.
Consideraciones éticas: se contó con el consentimiento de pacientes, lo establecido en principios de la bioética médica, y se cumplió con la Declaración de Helsinki.
RESULTADOS
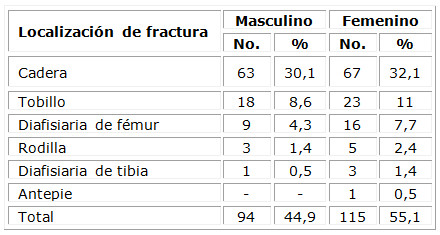
Los resultados muestran que la patología de origen traumática que más casos aportó al estudio fue la fractura de cadera con 130 pacientes (62,2), con predominio del sexo femenino. (Tabla 1)
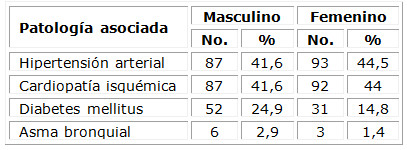
En cuanto a enfermedades asociadas, se observa que la HTA estuvo presente en 180 de los pacientes ingresados que formaron parte del estudio, y la cardiopatía isquémica en 179, para un 86,1 y un 85,6 % respectivamente. (Tabla 2)
La apertura de la vía oral en el postoperatorio prevaleció en las primeras 4 horas, con 98,5 % como cifra total en ambos sexos. No existió ningún reporte posterior a las 6 horas. (Tabla 3)
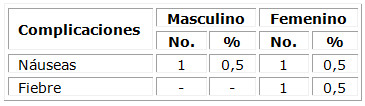
El reporte de complicaciones fue mínimo. Solo nauseas en un caso en cada sexo (0,5 %), y fiebre en una paciente femenina. (Tabla 4)
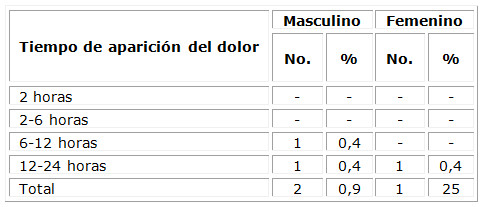
El reporte de la aparición del dolor fue mínimo en ambos grupos: 1 paciente masculino refirió dolor entre las 6 y 12 horas del postoperatorio (0,4 %), y un paciente de cada sexo posterior a las 12 horas. (Tabla 5)
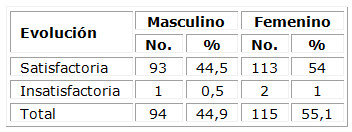
El mayor número de pacientes presentó una evolución satisfactoria, para un 98,5 %, comportándose de la misma manera en ambos sexos. (Tabla 6)
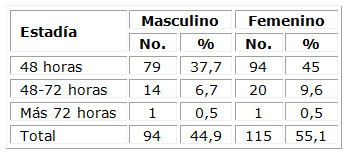
En el centro donde se desarrolló el estudio, el 82,7 % de los casos presentó una corta estadía hospitalaria de hasta 48 horas de postoperatorio. (Tabla 7)
DISCUSIÓN
El ERAS es un protocolo seguro para la población geriátrica, en el cual no se han reportado aumento en la readmisión a 30 días posterior a egreso o aumento en la morbimortalidad.7
Entre los componentes del ERAS hay unos que ayudan a contrarrestar los cambios fisiológicos del envejecimiento.5,7
Con el envejecimiento, a nivel cardiovascular, hay un aumento gradual de la presión arterial debido a la disminución de la elasticidad vascular. Esto conlleva a una resistencia a la eyección del ventrículo izquierdo, lo cual aumenta el trabajo del mismo. Como resultado, el miocardio se hace más rígido y resulta en disfunción diastólica. La restricción de líquido trans y posquirúrgico previene la recarga del sistema cardiopulmonar y la posibilidad de insuficiencia cardiaca congestiva aguda.8 En las cirugías en que se permite, la anestesia epidural se prefiere sobre la general. Esta proporciona un bloqueo aferente neuronal que disminuye la respuesta catabólica común en anestesia regional. Asimismo, disminuye el trabajo cardíaco y la posibilidad de descompensaciones cardíacas trans y posquirúrgicas.8,9
El uso de analgésicos no opioides y el uso conservador de catéteres, sondas y drenos evitan que el paciente tenga restricción a la movilidad o síntomas (dolor, náuseas) que delimiten la ambulación o movilización temprana. De esta manera se promueve la recuperación pronta y el egreso temprano.10,11
Está bien descrito que la información adecuada y extensa durante el período preoperatorio puede facilitar la recuperación postoperatoria y el control analgésico, especialmente en pacientes que muestran características psicológicas de negación y altos niveles de ansiedad.2 Durante la entrevista con el paciente, la información cuidadosa del procedimiento, tanto por parte del cirujano como del anestesista y del personal de enfermería, anticipando el procedimiento, el tratamiento analgésico, el período de convalecencia, así como su papel en la recuperación, reducirá la ansiedad y el periodo de recuperación. Para este objetivo se ha desarrollado, además, un documento de información al paciente sobre el protocolo ERAS, en el que se describe cómo ha de ser su participación cada día del período postoperatorio. En esta consulta, también se evaluará y optimizará la comorbilidad del paciente.2,12
Tradicionalmente la preparación preoperatoria incluye ayuno desde la media noche por riesgo de aspiración durante la inducción anestésica, por la inhibición de los reflejos que evitan la regurgitación del contenido gástrico. Sin embargo, recientes publicaciones han mostrado que beber líquidos hasta 2 horas antes de la inducción de la anestesia es seguro y no aumenta el riesgo de regurgitación gástrica durante o después de la cirugía.13
Varios estudios han mostrado que el ayuno prolongado disminuye las reservas de glucagón hepático y provoca aumento de la resistencia a la insulina, que como ya hemos comentado, es un rasgo esencial en el desarrollo de las reacciones endocrino-metabólicas producidas por el estrés quirúrgico.13-15
Por otra parte, otras investigaciones demuestran que la ingesta de hidratos de carbono en el preoperatorio inmediato, además de ser segura, disminuye la respuesta catabólica postoperatoria, mejora la respuesta a la insulina, reduce el catabolismo postoperatorio y promueve la estabilidad del balance proteico corporal.2,15
No obstante, la aplicación de una estrategia fast-track es un proceso complejo y dispendioso que, debido a los múltiples factores implicados, demanda un manejo interdisciplinario amplio. Las técnicas mínimamente invasivas, la anestesia regional o local, la rehabilitación posoperatoria agresiva, la vía oral temprana y la de ambulación, son elementos cruciales que se deben tener en cuenta al diseñar las estrategias fast-track, y combinarlos reducen la reacción al estrés y la disfunción orgánica. Por ende, esta estrategia multidisciplinaria debe conocerse en todos los servicios hospitalarios, especialmente en los de cirugía, anestesiología, nutrición y terapia física.16
Con todo esto queda demostrado que utilizar los protocolos de recuperación acelerados produce resultados favorables para la mejoría de los pacientes en estudio. Es una estrategia perioperatoria que disminuye la estancia hospitalaria y se puede realizar de forma segura, sin efectos deletéreos en aspectos como la morbilidad, la mortalidad o las rehospitalizaciones.
Se concluye que el protocolo de trabajo diseñado contribuyó a la recuperación precoz del adulto mayor con fractura en miembros inferiores.