Introducción
La placenta es un órgano vascular que se desarrolla en el interior del útero durante la gestación.1 Transporta nutrientes y oxígeno, los cuales permiten el desarrollo fetal y secreta mediadores endocrinos que adaptan la fisiología materna para proporcionar sustratos adecuados al feto.2) También es un centro de almacenamiento natural de componentes biológicamente activos como son: enzimas, aminoácidos, péptidos, polidesoxirribonucleótidos, vitaminas, oligoelementos y factores de crecimiento con actividad inmunomoduladora, antiinflamatoria y cicatrizante.3,4,5,6
El empleo de productos de origen placentario se ha diversificado a partir de la obtención de hidrolizados, extractos celulares, acuosos e hidroalcohólicos, provenientes de la placenta, el cordón umbilical y las membranas. Sus derivados han demostrado la eficacia clínica en diferentes padecimientos.7,8) Mientras en sistemas biológicos experimentales se han evidenciado las propiedades antimicrobianas, regenerativas y antioxidante.6,9,10,11
En Cuba, el Dr. Miyares Cao y sus colaboradores publicaron en 1976, el empleo de un extracto placentario humano administrado tópicamente para el tratamiento del Vitiligo.12,13 El hallazgo constituyó el punto de partida para la creación del Centro de Histoterapia Placentaria, hoy empresa HISPLACEN: Histoterapia Placentaria del Grupo BioCubaFarma.
Los avances tecnológicos y biomédicos en más de 35 años la han convertido en una institución única de su tipo en el mundo y centro de referencia en el tratamiento y la atención médica de enfermedades dermatológicas como el Vitiligo, la Alopecia Areata y la Psoriasis. El hecho de operar en un ciclo cerrado, le garantiza autonomía y sostenibilidad en el desarrollo y fabricación de productos seguros y eficaces, sustentados en el cumplimiento de regulaciones que rigen la producción farmacéutica y cosmética en Cuba.
Los resultados empresariales relativos al uso de las placentas humanas como materia prima para la generación de productos farmacéuticos y cosméticos son consecuencia de la aplicación de la ciencia y la tecnología. Sin embargo, es necesario imbricar estas dimensiones con una de importancia capital: la bioética.
La presencia de la bioética es identificable en la fundamentación social de la labor científica, tecnológica y productiva; la profundización de normas y principios morales entre los investigadores, tecnólogos y profesionales de la salud en interrelación con la sociedad, la autonomía del paciente, la práctica clínica, y los procesos tecnológicos. Principalmente, se manifiesta en aquellos procesos concernientes al aseguramiento y control de la calidad de las placentas humanas, desde su recogida hasta su transformación en productos.
En torno a la bioética y su relación con el uso de las placentas humanas con fines terapéuticos en el proceso productivo en Cuba, no se detectaron antecedentes en la literatura científica publicada. La situación existente condujo a definir como objetivo del presente estudio analizar el proceso de aseguramiento y control para certificar la calidad de las placentas humanas como materia prima farmacéutica, desde el enfoque bioético en HISPLACEN.
Material y Métodos
Se realizó un estudio descriptivo y analítico del proceso tecnológico de aseguramiento y control para certificar la calidad de las placentas humanas; las cuales son utilizadas como materia prima farmacéutica en la empresa HISPLACEN. El período se limitó a los años comprendidos entre 2017 y 2021. Se revisó a profundidad, la documentación del Sistema de Gestión de la Calidad institucional constituido por Procedimientos Normalizados de Operaciones (PNO), manuales y el Código de Ética. Asimismo, se tuvieron en cuenta las regulaciones del Centro para el Control Estatal de Medicamentos y Dispositivos Médicos (CECMED) sobre Buenas Prácticas de Fabricación, de Laboratorio, y la Regulación M 02-18 relativa a la placenta humana como materia prima farmacéutica. La información del marco normativo técnico se aplicó en el examen de las siguientes etapas del proceso investigado:
Etapa 1: Selección y control de la donante de placenta humana (Hospitales Maternos).
Etapa 2: Inspección, Muestreo, Ensayo, Conformación y Liberación de Lote de placenta humana (Laboratorio de Control de Calidad Viral, Liberación de Lote y Área técnico productivo).
Etapa 3: Aclaramiento Viral (Área técnico productivo y Laboratorio de Biología Molecular del Centro de Investigaciones Científicas de la Defensa Civil).
Se presentó la Estrategia en forma tabulada, y el diagrama del proceso del Laboratorio de Control de Calidad Viral.
La identificación del enfoque bioético tanto en el proceso como en los documentos normativos técnicos se sustentó en el análisis de la bibliografía especializada en el tema. Se estudió la visión de Potter en la definición de Bioética como disciplina, a partir de sus trabajos fundacionales. También, se enfatizó en las posteriores interpretaciones, propuestas y aplicaciones a nivel nacional e internacional.
Todo ello contribuyó a la construcción de un marco referencial. Este permitió determinar la correspondencia entre los principios bioéticos y el accionar regulado de los diversos actores del ecosistema empresarial, en cada etapa del proceso.
Resultados
Van Rensselaer Potter gestó su propuesta disciplinaria denominada Bioética en un contexto complejo en pleno desarrollo de la tercera revolución industrial y el surgimiento de nuevos saberes. Su propósito era aunar el ámbito de los hechos biológicos y el de los valores y principios humanos para enfrentarlos desde una ciencia con conciencia, sobre la base de un abordaje reflexivo e interdisciplinario.14,15)
Su posición se sostuvo en que la Biología es la ciencia que puede más fructíferamente, ser combinada con las humanidades y que ambas son necesarias para nuestra supervivencia.16) La bioética según Potter, debía tener el papel de brújula que guiara las políticas públicas para conseguir el bien social.17
Como parte del progreso disciplinario y resultado de la atemperación, Potter propuso la noción de ética global,18,19) en una invitación a redescubrir una metodología también global dentro de la cual situar y desde donde practicar la auténtica ética que implica justicia para todos. Al mismo tiempo que debía de permitir la integración de los problemas específicos de la bioética, en un extensivo esfuerzo interdisciplinario, para direccionar los aspectos globales y construir un puente entre el presente y el futuro, la naturaleza y la sociología, los valores humanos y de la ciencia en su relación con la existencia humana.20 Su núcleo reside en una visión holística de futuro acerca de los problemas que emergen de la relación salud y vida. Este nexo resalta el papel de los grupos y clases en el poder asociado a la reorientación del desarrollo, mostrando la imbricación de la bioética y la política; cuya esencia se complementaría con la denominada bioética profunda.21
Desde el pensamiento complejo, la bioética global ha conllevado a la reinterpretación de procesos, el desarrollo de alternativas teóricas y la conjugación de conocimientos y valores en busca de la sabiduría necesaria para manejarlos. Así se reconoce la complejidad inherente a las problemáticas existentes, en la actual reclamación de la ampliación del círculo de la moralidad, que incluye a los humanos en su contexto -lo vivo y la vida-.22) Es por ello que la bioética global (integrada y transdisciplinar) se reconstruye desde una perspectiva que contribuye a responder a las realidades y necesidades del siglo XXI,23) en “una renovadora comprensión del sentido y destino de la vida”.24)
Recurrir a la bioética como dimensión permite establecer un marco referencial en el análisis de un órgano humano -la placenta humana- como materia prima para la producción de fármacos y cosméticos. Igualmente, se requiere lograr con sistematicidad, integridad y enfoque regulador, el vínculo entre los principios éticos con los procesos tecnológicos que garanticen su seguridad y control.
La industria de biológicos dentro del sector farmacéutico es altamente regulada.25,26) Pero, la imposición de normas, requisitos o la implementación de procedimientos no resulta suficiente si el personal no posee compromiso ético.
El uso de materiales de origen biológico para la producción farmacéutica está sujeto a un marco regulatorio regido por el Ministerio de Salud Pública (MINSAP), a través del CECMED. El cumplimiento estricto de las Buenas Prácticas de Fabricación (BPF) de productos, y los Ingredientes Farmacéuticos Activos (IFA) permite la obtención de la Licencia Sanitaria de Operaciones Farmacéuticas para la fabricación, exportación, importación y distribución de medicamentos y diagnosticadores.
HISPLACEN se inserta en el entorno regulador enunciado. Asimismo, dispone de una regulación propia desde 1995, referida a la Etapa 1 del proceso.27 La regulación se codesarrolló por la empresa y el CECMED.
En el proceso de aseguramiento y control de la calidad de las placentas humanas, la seguridad del trabajo es de vital importancia. La protección de la salud del personal demanda un cuidado especial, por los riesgos biológicos a los que se encuentran expuestos. Los aspectos descritos están explícitos en el Manual de Bioseguridad del LCCV:2020.
Como puede apreciarse, el accionar del personal vinculado con el aseguramiento y control de la calidad está regido por el marco regulatorio y la documentación propia del Sistema de Gestión de la Calidad, el cual se erige en principios bioéticos. A ello se une la existencia de un Código de Ética a nivel de empresa (Código de Ética de HISPLACEN: 2020), cuyo carácter transversal permite y refuerza la regulación del comportamiento de todos los involucrados.
La placenta humana puede estar infectada con virus; por lo que existe el riesgo de transmisión de agentes infecciosos a los productos derivados de esta.28) La contaminación no solo incluye a la fuente de materia prima, sino también a un agente adventicio introducido en el proceso de manufactura. El hecho de haberse demostrado la presencia de virus en biológicos condujo a la adopción de medidas para controlar la contaminación viral.29,30)
La estrategia aplicada en la disminución de riesgos se concreta en tres etapas: (1) la selección y el control de los materiales de partida y materias primas con un bajo riesgo de contener virus adventicios;
(2) el ensayo de las materias primas y productos en proceso para demostrar que se encuentran libres de virus identificables y;
(3) la introducción de etapas en el proceso de manufactura que sean capaces de eliminar o inactivar la potencial contaminación adventicia o los contaminantes virales endógenos (aclaramiento viral).29,30)
Etapa 1: Selección y control de la donante de placenta humana
La Regulación M 02-18 abarca los aspectos técnicos y organizativos para la recolección, transportación, almacenamiento y conservación de la placenta humana.31) La evaluación de los proveedores del órgano en el país se realiza mediante el sistema de Gestión de la Calidad y el Grupo de Recogida de Placentas. Se complementa con auditorías ejecutadas por el centro en las instituciones de salud (PNO SGC1-022:2021 y PNO SGC1-018:2020). En la actualidad, 37 hospitales maternos integran el Programa Nacional de Recogida de Placenta, implementado por la empresa junto con el MINSAP.
En el ecosistema empresarial se establece una interrelación entre los médicos que evalúan el estado clínico y la disposición de la donante, el personal de salud de enfermería que labora en los salones de parto y los trabajadores del sistema de recogida. La interacción de estos actores tiene el propósito común de garantizar la calidad del programa, el aumento de las capacidades de recolección y la disminución de rechazos.
El proceso de donación de la placenta humana por una gestante es un acto libre, consciente, altruista, voluntario, confidencial y gratuito. No se recibe compensación económica ni de ningún otro tipo por donar este órgano temporal, que al concluir el parto es considerado un desecho hospitalario. A través de los exámenes de laboratorio y el interrogatorio médico-paciente se verifica el estado de salud general, en un ambiente de confianza que garantice la fiabilidad.
La actitud de la embarazada ante el acto de donación y los resultados de los exámenes previos al parto quedan plasmados en la historia clínica. Recibe información sobre los usos de la placenta en los procesos productivos. En esta relación clínica se asegura la comprensión de los elementos involucrados en el acto de donar, para permitirle adoptar una decisión sin coerción ni coacción. La aceptación de donar la placenta y la autorización de su uso, después de concluido el embarazo, es una decisión de la gestante que lo avala mediante la firma del consentimiento informado.31) En el acto se respeta su derecho de autonomía ante tal decisión.
La potencial donante recibe instrucciones sobre las responsabilidades morales y legales asociadas con la donación, aunque está en su derecho de emplear el método de autoexclusión. Existen limitaciones que pueden invalidarla como donante, con restricciones en tiempo antes del embarazo y que aparecen consignadas en el marco regulatorio, principalmente relacionadas con ser portadora de virus de transmisión sanguínea y/o sexual, el contacto directo con personas infectadas, entre otras.31)
No existen dilemas éticos, pues el procedimiento de la donación no implica ningún riesgo para el niño o la niña ni para la madre. Esto se debe a que la placenta es recolectada después del nacimiento, cuando se ha cortado el cordón umbilical y ha sido expulsada.
En esta etapa se logra que solo sean captadas gestantes sanas sin factores de riesgo que puedan comprometer la calidad de las placentas, cuya información determina la condición de Donante Apta o No Donante. Por tanto, se asegura el primer eslabón en la estrategia de control de la contaminación viral.
Etapa 2: Inspección, Muestreo, Ensayo, Conformación y Liberación de Lote de placenta humana
Las Buenas Prácticas de Laboratorio (BPL) constituyen una de las regulaciones comunes y obligatorias en la fabricación de medicamentos.32) Su cumplimiento condujo al Laboratorio de Control de Calidad Viral (LCCV) junto con el área de Inspección y Muestreo, a diseñar una estrategia que permita asegurar y controlar la calidad de la placenta humana como materia prima en los diferentes subprocesos. Por consiguiente, se definieron objetivos y la correspondiente documentación relacionada con los mismos (M-11. Manual del laboratorio de Control Viral: 2017 y M-02 Manual de Bioseguridad: 2020), como se muestra en la Tabla.
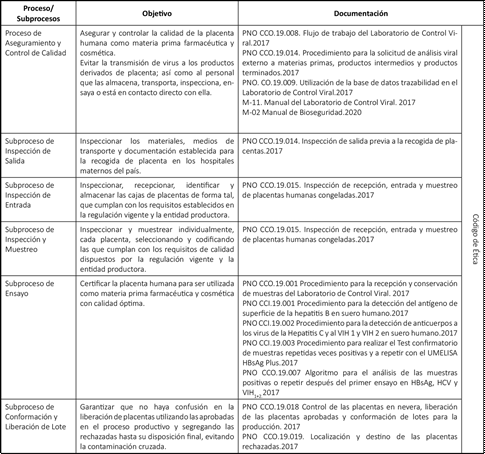
Tabla - Estrategia en el Aseguramiento y Control de Calidad de la placenta humana en el Laboratorio de Control de Calidad Viral
El subproceso de Inspección y Muestreo se realiza a 100 % de las placentas recolectadas, verificando la ausencia de meconio, materiales ajenos al sistema de recogida y su estado de conservación. Son rechazadas las placentas y muestras de suero de cordón umbilical que no cumplan con los requisitos de la regulación vigente31) y los procedimientos del LCCV. Estas muestras y sus respectivas placentas son eliminadas posteriormente, a través de un adecuado tratamiento de disposición final y se consideran desechos biológicos peligrosos (Manual de Bioseguridad: 2020).
La cantidad de rechazos por hospitales y provincias se notifica al Grupo de Recogida de Placentas y se consigna en registros. Esto le ha permitido implementar acciones para mejorar el trabajo a nivel nacional, fortalecer las inspecciones in situ y garantizar el cumplimiento de las disposiciones. Sobre la base de esta información, se realizan los debates con los responsables provinciales de la recogida y los directores de hospitales; tras la identificación y posterior señalamiento de las principales deficiencias (PNO SGC1-018 Preparación y ejecución de auditorías: 2020 y Manual del laboratorio de Control Viral: 2017).
Mediante el empleo de anticuerpos monoclonales y proteínas recombinantes se elevó la calidad de los diagnosticadores utilizados en la certificación de las placentas en el subproceso de Ensayo. El Sistema Ultramicroanalítico (SUMA) incluye reactivos e instrumentación para ultra-microensayos. La plataforma se caracteriza por su flexibilidad y se aplica en programas de salud soportados en el pesquisaje activo.33,34)
Se realizó la validación del sistema UMELISA HBsAg Plus, HCV 3ra generación y HIV1+2 Recombinant en muestras de suero de cordón umbilical y se obtuvieron resultados satisfactorios. Se emplean de manera segura y confiable como métodos de control de calidad de las placentas.35) De esta forma, se puede monitorear la salud de la población gestante y el personal de la empresa con riesgo biológico. A su vez, existe una retroalimentación con el MINSAP de la reactividad y/o positividad a los diferentes marcadores virales estudiados en las donantes.
Los supervisores chequean periódicamente los diferentes subprocesos para reducir las posibilidades de errores humanos y está establecido el control interno de calidad. Se valora también la adecuación del personal que es objeto de programas de entrenamiento para la adquisición del conocimiento sobre la tecnología SUMA. (M-11. Manual del laboratorio de Control Viral: 2017). De hecho, constituye un requisito indispensable la certificación, por parte del Centro de Inmunoensayo (CIE), de todo el personal que realiza las técnicas analíticas. El LCCV integra el Sistema de Evaluación Externa de Calidad que realiza el CIE como productor de esta tecnología, empleando paneles de referencia.36
La privacidad y confidencialidad de la información se garantiza, cumpliendo con estrategias para no revelar los datos identificables, incluidos los controles sobre el almacenamiento, la manipulación y el compartir datos originales. Está limitado el acceso a los datos personales de las donantes, y no se transmiten por vía electrónica si estos no están cifrados. Los aspectos éticos concernientes al manejo de datos personales se describen en la declaración del consentimiento informado31) y en el Manual de Calidad del Laboratorio.
La aplicación de las Tecnologías de la Información y la Comunicación (TIC) permite la trazabilidad de los subprocesos. Al efecto, se creó un sistema informático compartido por el LCCV, el área Técnico-Productiva y la de Liberación de Lote. La gestión de la base de datos validada, denominada Trazabilidad, permite mediante un sistema de códigos establecidos, el reconocimiento de la región del país, el hospital materno y cada placenta individualmente. El sistema de codificación protege la identidad de la donante y provee la identificación de las placentas empleadas en cualquier producto que se comercializa en la empresa.
El sistema informático genera informes de registros en los diferentes procesos mencionados, lo que garantiza contar con información en soporte digital e impreso. Las conformaciones de lote de placentas para el proceso productivo se realizan de manera automatizada, mediante la base de datos Trazabilidad, a partir de la información emitida por el LCCV y aprobada por el departamento de Liberación de Lote. Esto contribuye a minimizar los errores y evitar retrasos. (Figura).
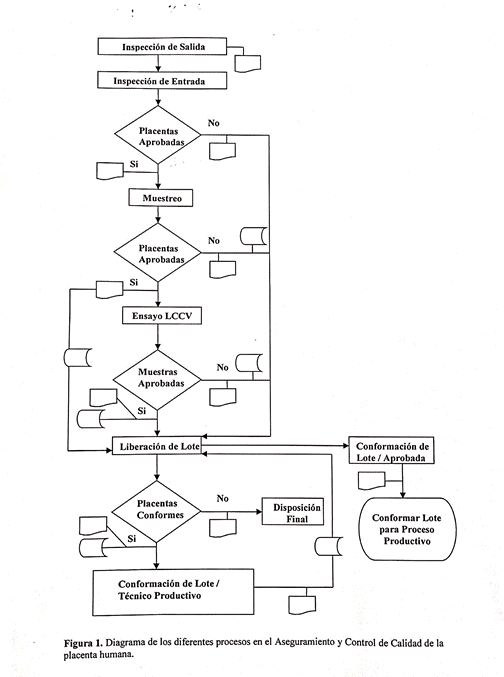
Fig Diagrama del proceso de Aseguramiento y Control de Calidad de la placenta humana en el Laboratorio de Control de Calidad Viral
La apropiación de las TIC ha facilitado el establecimiento de un flujo de trabajo y la normalización en particular, de estas etapas del proceso. Así, se logra optimizar las tareas, acortar los tiempos de entrega de resultados, elevar la calidad de la documentación, y cumplir con los requerimientos legales para este tipo de producto. La revisión constante ha permitido la corrección de errores y la introducción de mejoras; asegurándose la calidad de las placentas y minimizándose los riesgos para la salud humana y el medio ambiente.
Etapa 3: Aclaramiento Viral
Si bien la selección de la donante y los procedimientos de control y análisis resultan de importancia en la reducción de la contaminación con virus, los niveles de seguridad que aportan son limitados. Por esta razón, a nivel internacional se exige validar los procesos productivos de los medicamentos biológicos y medir la capacidad de eliminación y/o inactivación de virus. Esto alude al aclaramiento viral en las diferentes etapas de manufactura.29,30)
El cumplimiento de los requerimientos para los medicamentos biológicos condujo a HISPLACEN junto con el Laboratorio de Biología Molecular del Centro de Investigaciones Científicas de la Defensa Civil, a la validación viral del proceso productivo de la Melagenina Loción37) y Melagenina Plus,38) medicamentos para el tratamiento del Vitiligo; así como al Extracto Placentario humano EP-100, IFA del medicamento Coriodermina, empleado en la Psoriasis y las producciones cosméticas.39)
Discusión
El significado del ideario de Potter constituye elemento clave en la actualidad y acrecienta su vigencia en la producción de biológicos. La industria biofarmacéutica se distingue por la generación y el uso de nuevos conocimientos multi e interdisciplinarios, cuyo progreso está en estrecho vínculo con la protección del medio ambiente. Asimismo, se inserta en una sociedad donde los estados deben promover la salud y el desarrollo social, en esa relación ciencia y tecnología que garanticen los derechos humanos.40) Sin embargo, esta diada avanza con tal rapidez que “las limitaciones son ahora menos técnicas, que jurídicas, regulatorias y éticas”;41) donde destaca la preocupación por el uso de la tecno-ciencia y sus avances en correspondencia con los intereses oligárquicos del mercado.21)
La expectante, necesaria y progresiva actividad ética define una bioética que abarca a toda la industria biofarmacéutica. Por tal razón, se aplica a la industria normas inherentes a esta dimensión, orientadas a la investigación, desarrollo, suministro, comercialización y uso clínico de medicamentos.42 Aun cuando esto es una propuesta reciente, ya en las regulaciones cubanas es posible observar la presencia de los principios bioéticos.25,26,31,32)
En la industria biofarmacéutica se contempla la presencia de múltiples actores y el reconocimiento de la complejidad operacional.42) Esto se evidencia en la integralidad en la concepción de las etapas y el proceso estudiado con el resto de los procesos tecnológicos y empresariales. La aplicación del enfoque integral, cimentado en la bioética, condiciona garantizar el nivel de seguridad de la materia prima y productos en HISPLACEN.
En tanto, la eliminación de la distancia entre la ética y los procesos tecnológicos, ha de basarse en la interrelación de sujetos moralmente responsables.22) La idea anterior se evidencia en la bioética potteriana, según Acosta Sariego24) al compartir elementos de la ética de la responsabilidad del pensador judío Jonás y asumir entonces en su visión ética: la consustancialidad del principio de responsabilidad, el necesario cálculo del impacto a largo plazo de las acciones presentes, la prioridad de los pronósticos nefastos sobre los beneficiosos al enfrentar las acciones intervencionistas en el medio ambiente, y la exclusión de decisiones estrictamente mercantiles cuando de ecología se trate.24)
En el contexto institucional, la bioética se manifiesta en el respeto a la integridad y autonomía de las donantes, el rol activo de los trabajadores de la salud, el CECMED, otras organizaciones, y los valores del personal de los procesos tecnológicos. La interacción de los actores en el ecosistema empresarial define las decisiones y acciones de los investigadores, tecnólogos y personal médico y de enfermería, y el resto del capital humano de HISPLACEN. El logro de esta interactuación es posible a través de una labor multidimensional, al abarcar lo científico, tecnológico y productivo con un profundo compromiso bioético, social y medioambiental.
La fuerza de trabajo de la industria de derivados de la placenta en Cuba garantiza el adecuado control de las materias primas para la elaboración de fármacos seguros, sobre la base del respeto de la privacidad y la confidencialidad de la información. A lo que se adiciona la acuciosa labor que conduzca a evitar errores, omisiones, alteraciones o equivocaciones. De igual manera, el comportamiento que se refuerza en la reflexión y responsabilidad implica crear moral, nuevos hábitos y costumbres ante las actuales demandas sociales y los progresos técnicos.43) Por ello, se deben controlar y regular las transformaciones en productos o fármacos y el manejo de los desechos biológicos peligrosos que se generan; en esa motivación hacia la calidad como valor institucional.
La conducta ética debe conjugarse con una capacidad de percepción del impacto de los nuevos conocimientos, una actitud más responsable y respetuosa con la humanidad y tener en cuenta los valores sociales que forman parte de la sociedad a la cual se pertenece.44) Esto ha de materializarse en el proceso de fomento del sentido de pertenencia a la organización, a partir de la rigurosidad y honestidad en el ejercicio del trabajo y con conocimiento de las implicaciones legales y sociales; pues una acción inadecuada puede generar riesgos para los pacientes y desacreditar todo el actuar de la empresa. De ahí, el imperativo de la consolidación de una cultura bioética, soportado en el humanismo, la responsabilidad y el compromiso social.44) Como precisa Vitier,45 se está en presencia de una ética solidaria, guiada por el amor a la justicia, la autonomía moral desde valores humanísticos y el apoyo a la independencia nacional.45)
El enfoque de una ética humanista y ambientalista es congruente con el pensamiento de Potter, al relacionar desde la bioética, el desempeño profesional de la salud, el desarrollo social y de la ecología,17) conducentes a la regulación interna del comportamiento de los individuos, las organizaciones y la sociedad en el contexto del ecosistema empresarial, armonizada con el medio ambiente. Se concibe desde la promoción como afirma Acosta Sariego,46 de la acción ciudadana participativa que contribuya al diseño de políticas públicas centradas en la necesaria atención de las vulnerabilidades humanas y ambientales, que viene a redefinir la biopolítica desde la bioética en una unidad con marcada influencia en la actualidad.46)
Debido a ello, se retoma la insistencia de la bioética como una nueva ética científica que combina la humildad, la responsabilidad y la competencia, al ser interdisciplinaria e intercultural, donde se intensifica el sentido de la humanidad.16
Conclusiones
El enfoque bioético, que sustenta la implantación del proceso de aseguramiento y control para la certificación de las placentas humanas en su empleo como materia prima farmacéutica, potenció el desarrollo de un proceso tipificado por la integralidad, funcionalidad, eficacia y robustez, al cumplir con los requisitos del Sistema de Gestión de la Calidad organizacional y las regulaciones de Buenas Prácticas. La asunción y aplicación de los principios bioéticos ha de permitir la regulación interna y externa del comportamiento de todos los actores del ecosistema empresarial de HISPLACEN. En particular, de aquellos vinculados activa y directamente con el proceso de aseguramiento y control para la certificación de las placentas humanas como materia prima farmacéutica. El cumplimiento de las regulaciones y el otorgamiento de la Licencia Sanitario de Operación Farmacéutica por la entidad regulatoria cubana es garantía de la calidad de la placenta humana como materia prima, y de la seguridad y eficacia de los productos. La certificación de un órgano biológico -placenta humana- como materia prima farmacéutica, en el contexto del proceso de aseguramiento y control de la calidad, se basó en una concepción multidimensional -científica, tecnológica y bioética. El impacto positivo permitió la consecución del objetivo común: garantizar la salud y el bienestar de las personas, unido a la protección medioambiental.














