INTRODUCCIÓN
Históricamente, la presencia de vías de conducción aurículo-ventricular (AV) consideradas como accesorias se enunció en forma paralela al descubrimiento del sistema de conducción normal. A finales del siglo XIX el concepto de la conducción del impulso eléctrico desde aurículas a ventrículos enfrentaba a los partidarios de la conducción miógena y a los de la neurógena1.
La fibrilación auricular (FA) es la arritmia sostenida más frecuente en la práctica clínica. A pesar de que su mecanismo subyacente continúa siendo objeto de controversia entre los electrofisiólogos, la FA probablemente corresponda a una compleja interacción entre estímulos que causan su iniciación y el sustrato anatómico auricular necesario para su perpetuación2.
El origen de los impulsos se encuentra predominantemente en las venas pulmonares y puede corresponder a formas variables de automatismo focal anormal o de actividad desencadenada en la vena o a circuitos de microrreentrada alrededor de las desembocaduras de las venas pulmonares bajo una intensa influencia del sistema autónomo. Las venas pulmonares no sólo contribuyen a la iniciación de la FA, sino que también participan en el mantenimiento de la arritmia. Se han descrito también otros focos desencadenantes no pulmonares, como los del seno coronario, la vena cava superior o el ligamento de Marshall2,3.
Sus características electrocardiográficas diagnósticas son: la ausencia de una onda P sinusal, línea de base irregular, presencia de un intervalo R-R variable, frecuencia cardíaca auricular variable entre 350 a 600 latidos por minuto y complejos QRS estrechos (<120 milisegundos), en ausencia de otras alteraciones de la conducción; pudiendo presentarse como taquicardia de complejos QRS anchos (>120 milisegundos) en pacientes con bloqueos de rama o conducción infrahisiana aberrante. Clínicamente puede ser asintomática o cursar con síntomas inespe cíficos, como disnea de esfuerzos, palpitaciones, an gina o síncope4.
Se considera la arritmia más frecuente en la prác tica clínica5. Su prevalencia global es de 0,4%, aumenta de 2-5% en pacientes mayores de 60 años y llega al 10% en mayores de 80 años. En Co lombia se ha evidenciado un aumento en su incidencia (0,35 por 1000 pacientes atendidos en 2010) y afecta principalmente a per sonas del sexo masculino (relación hombre:mujer de 1:1,27), de la séptima década de la vida y con una tasa de mortalidad de 0,0468 por 1000 habitantes en el período 2000-20094,6.
El síncope puede ser la manifestación inicial de una arritmia cardíaca y puede indicar peligro para la vida del paciente. El caso que se presenta es un ejemplo de la importancia de la adecuada atención de un paciente con palpitaciones, síncope y un electrocardiograma con una taquicardia con QRS ancho.
CASO CLÍNICO
Adolescente masculino de 17 años de edad, color de piel blanca, con historia de palpitaciones de corta duración durante los esfuerzos moderados; sin embargo, también se ha despertado en las noches (sin ningún esfuerzo físico), y refiere dos episodios, acompañados de fatiga extrema y pérdida breve del conocimiento con recuperación completa de la conciencia.
Acude al médico de su área de salud donde se valora por los especialistas en Pediatría y Cardiología, sin constatarse alteraciones clínicas ni en los complementarios realizados. Esta última ocasión fue traído al Cuerpo de Guardia del Hospital General Docente Mártires del 9 Abril de Sagua la Grande con un cuadro similar de palpitaciones rápidas que lo despertaron, acompañadas de fatiga, palidez y decaimiento. En el examen físico inicial se constatan ruidos cardíacos taquicárdicos, pulso rápido fino e irregular, y palidez cutáneo-mucosa; tensión arterial 80/50 mmHg, frecuencia cardíaca 146 latidos por minuto y frecuencia respiratoria 13 respiraciones por minuto.
El electrocardiograma evidenció una taquicardia con QRS ancho, irregular con onda delta, con respuesta ventricular rápida (Figura 1), que fue interpretada como una FA preexcitada, con repercusión hemodinámica. Se realizó cardioversión eléctrica sincronizada al QRS con 100 julios y se logró restaurar el ritmo sinusal, que mostró un patrón electrocardiográfico de preexitación ventricular, síndrome de Wolff-Parkinson-White (Figura 2).
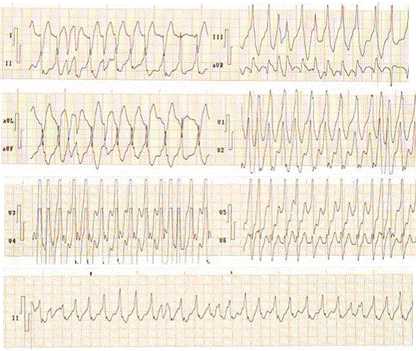
Figura 1 Electrocardiograma donde se observa una taquicardia con QRS ancho, irregular, preexcitada (onda delta), con respuesta ventricular rápida.
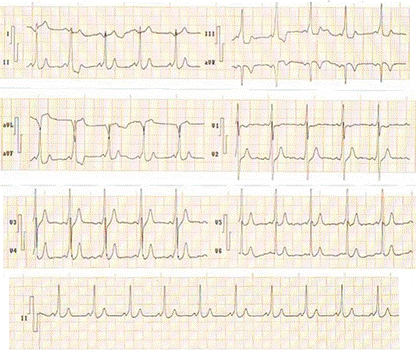
Figura 2 Electrocardiograma en ritmo sinusal con patrón de preexcitación tipo Wolff-Pakinson-White: intervalo PR corto (<120 ms), onda delta y ensanchamiento del QRS.
El paciente evolucionó favorablemente y fue trasladado al centro de referencia nacional, Instituto de Cardiología y Cirugía Cardiovascular (La Habana, Cuba), donde se realizó la ablación de la vía accesoria.
COMENTARIO
Actualmente existen dos clasificaciones recomendadas por la guía de práctica clínica de la Sociedad Europea de Cardiología4,6,7, que definen a la FA según su patrón, duración y tipo clínico:
Primer episodio: evento inicial en paciente sin diagnóstico previo, independientemente de su duración y de los síntomas relacionados.
Paroxística: episodio que dura entre 48 horas y 7 días, incluidos aquellos casos con cardioversión eléctrica o farmacológica en las primeras 48 horas.
Persistente: episodio que dura más de 7 días y menos de 1 año, incluidos aquellos con cardioversión farmacológica o eléctrica después de 48 horas.
Persistente de larga duración: duración igual o mayor a 1 año en paciente que se ha decidido recuperar el ritmo sinusal.
Permanente: episodio que dura más de 1 año o aquel de duración inferior, en el cual médico y paciente acuerdan que no se buscará recuperar el ritmo sinusal.
Muy relacionados con la FA están los síndromes de preexcitación ventricular, así llamados porque los ventrículos inician su activación (excitación) eléctrica antes de lo que cabría esperar, de ahí el término «preexcitación». Su principal exponente es el síndrome de Wolff-Parkinson-White (WPW) al aludir a quienes lo describieron. Este fenómeno se debe a la existencia de una conexión anómala o vía accesoria que típicamente «salta» el anillo de las válvulas mitral o tricúspide, se inserta proximalmente en algún punto auricular y distalmente en algún punto ventricular, y tiene una conducción eléctrica a mayor velocidad que a través del nodo AV8. Los pacientes con síndromes de preexcitación también pueden padecer FA, por lo que es muy posible que se produzca una «taquicardia con participación de la vía accesoria»8,9.
La denominación de síndrome de WPW se aplica a situaciones en los que hay preexcitación ventricular (PR corto y QRS ancho con empastamiento inicial denominado onda delta) y tendencia a taquicardias paroxísticas por estas vías anómalas AV. La mayoría de estos haces se caracterizan por tener conducción rápida en ambos sentidos10,11, por lo que pueden aparecer distintos tipos de taquicardia: ortodrómica, antidrómica, y asociarse a flutter o fibrilación auricular8, con el peligro de degenerar en fibrilación ventricular.
El síncope, situación muy prevalente que es causa frecuente de consulta médica12, en determinados pacientes se puede presentar en forma de crisis muy recurrentes que afectan gravemente a su calidad de vida. Por otra parte, entre el 6-30% de los pacientes, en función de la edad y el contexto en que se analicen, presentan un síncope debido a una causa cardíaca a lo largo de su vida, que a veces es la primera manifestación de su enfermedad y puede ser un marcador de mal pronóstico, con riesgo de muerte súbita4. De ahí la importancia de la evaluación integral de cualquier paciente atendido por un episodio de pérdida transitoria de la conciencia.
Actualmente existen dos formas de abordar la FA, una de ellas está orientada a reducir los efectos electromecánicos deletéreos de la arritmia sobre el miocardio y otra, a disminuir la aparición de las complicaciones tromboembólicas4,13.
Si un paciente con síndrome de WPW presenta una FA, está contraindicada la administración de fármacos que bloquean el nodo AV (betabloqueadores, verapamilo, adenosina, digoxina) pues favorecen la conducción a través de la vía accesoria y llevaría a una taquicardia o fibrilación ventricular. Si el paciente no está inestable como para requerir cardioversión eléctrica urgente, la procainamida intravenosa es la mejor elección para el tratamiento agudo. Otras opciones eficaces son flecainida, propafenona, ajmalina y amiodarona9,11,13,14.
El comportamiento evolutivo del WPW puede llevar a situaciones diferentes como su desaparición total o, por el contrario, el inicio de síntomas compatibles con arritmias cardíacas, como ocurrió en el caso que se presenta. Algunos estudios, con seguimiento a largo plazo, describen la evolución clínica de estos pacientes. Cain et al15 mencionan un 35% de niños menores de 3 meses y un 6% de mayores de esa edad con desaparición espontánea; por otra parte, refieren un 11% de pacientes previamente asintomáticos con más de un episodio de arritmia en su evolución, similar al 12% que describen Santinelli y colaboradores16.
CONCLUSIONES
El patrón de preexcitación ventricular puede ser detectado en poblaciones jóvenes de manera asintomática o con escasa sintomatología, y puede asociarse a la aparición de fibrilación auricular. Es importante tener en cuenta todos y cada uno de los aspectos semiológicos, fisiológicos y electrocardiográficos presentes en los pacientes con arritmias rápidas donde se vean QRS anchos con características fibrilares y presencia de onda delta, lo que permite establecer el diagnóstico y aplicar el tratamiento oportuno para evitar errores terapéuticos. La conducta definitiva de elección es la ablación de la vía accesoria.














