INTRODUCCIÓN
La activación del corazón se produce a partir de un conjunto de células especializadas, con capacidad de generar y conducir el impuslo eléctrico. Este se inicia en el nodo sinusal y se propaga en dirección cráneo-caudal hasta las porciones más distales de ambos ventrículos. Las células después de despolarizadas se repolarizan y se inicia así un nuevo ciclo1.
Las alteraciones de la conducción auricular, hasta la década de los años setenta del siglo pasado, habían sido poco estudiadas1. En 1979, el Dr. Bayes de Luna publica sus primeros trabajos sobre bloqueo auricular en Revista Española de Cardiología2. En ese artículo clasifica estas alteraciones en bloqueos intra e interauriculares y, a su vez, los últimos, en parciales y avanzados.
Cuando la conducción hacia la aurícula izquierda solo sufre un retardo en su recorrido por el haz de Bachman, se define como bloqueo interauricular (BIA) parcial y en el electrocardiograma (ECG) se encuentra una onda P con una duración mayor o igual a 120 ms. Sin embargo, cuando se afecta de manera total, y el estímulo viaja por la parte baja de la aurícula derecha -a través de la fosa oval y el seno coronario- hacia la aurícula izquierda, en dirección caudo-craneal, entonces se considera como un BIA avanzado3-4; al que, además de la prolongación de la onda P en el ECG, se suma la presencia de ondas P (positivo-negativas) en las derivaciones DII, DIII y Avf5.
En analogía a los bloqueos aurículo-ventriculares, los BIA se clasifican en primero, segundo y tercer grados (Tabla)6; sin embargo para facilitar su comprensión y evitar confusiones con los primeros, en las publicaciones científicas es más común el empleo de la terminología de BIA parcial y avanzado1.
En el año 2012 se publicó en el Journal of Electrocardiology un consenso internacional sobre BIA7) para unificar los criterios diagnósticos y mejorar el reconocimiento de esta alteración electrocardiográfica, hasta el momento subdiagnosticada. En este concenso se comprobó que el BIA cumplía, efectivamente, con los tres criterios que definen un patrón electrocardiográfico como bloqueo o trastorno de la conducción: 1) puede aparecer de forma transitoria y cambiar brusca o progresivamente a formas más avanzadas, 2) puede presentarse sin estar relacionado a otra enfermedad, y 3) es posible reproducirlo experimentalmente.
Cuando se asocia a episodios de fibrilación auricular, se define como síndrome de Bayes -en honor al profesor catalán Bayes de Luna8- que actualmente tiene una prevalencia menor a la esperada, quizás por el propio desconocimiento en el personal de la salud, que ha generado un subregistro de esta enfermedad.
CASO CLÍNICO
Hombre de 85 años de edad, con antecedentes personales de hipertensión arterial esencial, cardiopatía isquémica, insuficiencia mitral grave y aórtica moderada, e insuficiencia renal en estadio III B, todas con tratamiento irregular. Acudió al cuerpo de guardia del Hospital Manuel Fajardo por presentar un episodio de disnea intensa de aparición súbita.
En el examen físico se encontró a un paciente frío y sudoroso, con estertores crepitantes hasta el tercio medio de ambos campos pulmonares y frecuencia respiratoria de 28 respiraciones por minuto. En el aparato cardiovascular se constató: soplo sistólico III/VI en foco mitral con irradiación a la axila, soplo diastólico en foco aórtico, tercer ruido, tensión arterial de 130/80 mmHg y frecuencia cardíaca de 82 latidos por minutos.
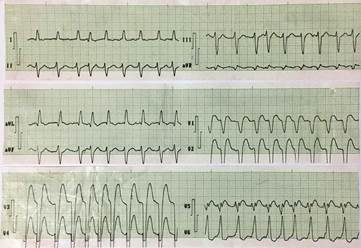
El ECG inicial, de doce derivaciones, mostró la presencia de un bloqueo de la rama izquierda del haz de His con elevación del segmento ST > 1 mm en las derivaciones aVL y V5, y mayor de 5 mm desde V1-V4, más infradesnivel del ST en derivaciones inferiores (DII, DIII, aVF), compatibles con infarto agudo de miocardio (IAM) de la arteria descendente anterior (Figura 1). Por estas razones se decidió su ingreso en la Unidad de Terapia Intensiva.
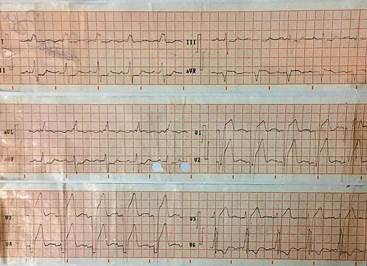
Figura 1 Eletrocardiograma de 12 derivaciones que muestra bloqueo de rama izquierda del haz de His, supradesnvivel del segmento ST en aVL y V5 > 1 mm, y de más de 5 mm desde V1-V4, más infradesnivel del ST en cara inferior (DII, DIII, aVF), compatibles con infarto agudo de miocardio.
En los exámenes de laboratorios practicados presentó elevación de las enzimas cardíacas disponibles: creatincinasa total (CK) 220 U/I y su isoenzima MB (CK-MB) 44 U/I, que tienen valores de referencia inferiores a 195 y 24 U/I, respectivamente.
El ecocardiograma informó:
Diámetro diastólico del ventrículo izquierdo: 58 mm.
Diámetro y área de la aurícula izquierda: 40 mm y 21 cm2, respectivamente
Fracción de eyección del ventrículo izquierdo por el método de Teicholz 45% y 36% por el de Simpson.
Fracción de acortamiento: 23%.
Acinesia de pared anterolateral medial y basal, hipocinesia de pared anterior medio-basal, ausencia de cierre del apex y movilidad compensadora de pared póstero-inferior.
Tiempo de desaceleración de la onda E: 204 ms.
Gasto cardíaco: 4,2 L/min
Se concluyó como IAM anterolateral e insuficiencias aórtica moderada y mitral grave, ambas de probable causa degenerativa. Se decidió imponer soporte ventilatorio con ventilación no invasiva, terapia fibrinolítica y tratamiento antiisquémico. Al segundo día de su ingreso, el ECG demostró la presencia de un BIA avanzado con una onda P > 120 ms e isodifásica en DII, DIII y aVF (Figura 2).
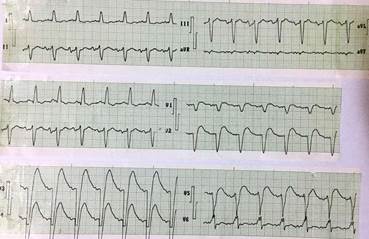
Figura 2 Electrocardiograma de 12 derivaciones con patrón de BIA avanzado e infarto de cara anterior.
Al siguiente día presentó un episodio de fibrilación auricular (Figura 3) que revirtió con cardioversión farmacológica (amiodarona endovenosa 300 mg). Se mantuvo durante 7 días en terapia intensiva y después de una evolución favorable se trasladó a la sala de Cuidados Intensivos Coronarios donde permaneció hasta su egreso.
COMENTARIO
La prevalencia de este trastorno de la conducción auricular aumenta con la edad, es de solo un 2,4% en los pacientes menores de 20 años y de aproximadamente 50% en los mayores de 609; y es más frecuente en pacientes con cardiopatías estructurales: valvulopatías, insuficiencia cardíaca, hipertensión arterial y cardiopatía isquémica. De hecho, Bayes de Luna et al.3, después de revisar 81 000 ECG, encontraron el patrón de BIA avanzado solo en un 0,1%; sin embargo, ascendió hasta un 2% cuando se seleccionaron pacientes con cardiopatía estructural.
Como en el trabajo de Jairath y Spodick10 sobre BIA, donde fue mayor la incidencia en hombres de más de 60 años, con enfermedad coronaria, el paciente que se presenta ingresó con una edad de 85 años, sexo masculino y un diagnóstico de IAM.
Se han publicado numerosos trabajos que relacionan al síndrome de Bayes con la insuficiencia cardíaca11, las enfermedades valvulares y la cardiopatía isquémica12. En el caso particular de pacientes con BIA e IAM con elevación del segmento ST, los trabajos realizados destacan su presencia en mayores de 60 años13, más evidente en infartos de arteria coronaria derecha y sobre todo después de la reperfusión por intervencionismo coronario14. Aun cuando la topografía del IAM del paciente que se presenta afecta al territorio de la descendente anterior, el episodio de fibrilación auricular se produjo, como en las series consultadas, luego de aplicada la terapia de reperfusión, en este caso farmacológica.
La búsqueda de variables predictoras de fibrilación auricular en el síndrome de Bayes ha estimulado la investigación minuciosa de las alteraciones anatómicas y funcionales que se producen en la aurícula izquierda; no obstante, el estudio sobre este complejo fenómeno de conducción auricular en la actualidad todavía resulta insuficiente. Para comprenderlo se debe tener en cuenta cómo se comporta la conducción a través de la aurícula y qué factores intervienen en ello. Uno de los más importantes es la fibrosis miocárdica, responsable en gran medida de la disminución de la velocidad de conducción. En algunos pacientes por necrosis del tejido como en el caso del IAM15 y remodelado anatómico, estructural e iónico16.
La fibrosis auricular selectiva aumenta la heterogeneidad de la conducción y produce pequeñas áreas de microrreentrada17, lo que altera la permeabilidad de la membrana celular y la conducción a través de los canales de sodio.
En los casos de IAM con imagen de bloqueo de rama izquerda, la arteria afectada suele ser la descendente anterior, con una gran zona de miocardio en riesgo. Se produce un aumento de las presiones de llenado, con posterior remodelado auricular, alteraciones en la estructura de los cardiomiocitos y retrasos o bloqueos de la conducción interauricular.
La conducta a seguir en este síndrome depende más de los factores de riesgo relacionados, como la fibrilación auricular, que del propio BIA en sí. Poco se ha escrito de su tratamiento y se necesita de estudios futuros que evalúen las diferentes opciones terapeúticas.
CONCLUSIONES
El síndrome de Bayes es una enfermedad más prevalente en hombres mayores de 60 años y asociado a cardiopatías estructurales. La insuficiencia cardíaca y la cardiopatía isquémica están estrechamente relacionadas con sus mecanismos de producción. El enlentecimiento y la interrupción de la conducción a través del haz de Bachman son los responsables de sus patrones electrocardiográficos. El tratamiento de la fibrilación auricular y el de sus enfermedades de base son, hasta el momento, la alternativa terapéutica más oportuna.