Introducción
Histoplasma capsulatum (H. capsulatum) es un hongo causante de una enfermedad endémica. La presentación habitual en pacientes con deterioro de la inmunidad celular es la histoplasmosis diseminada (HD). El sida constituye el factor predisponente hasta en la tercera parte de los casos de esta forma y se considera una enfermedad oportunista mayor.
Las manifestaciones clínicas más frecuentes son la fiebre, fatiga, malestar, anorexia, pérdida de peso y síntomas respiratorios, así como las linfadenopatías y hepatoesplenomegalia que en general no es masiva. Suele detectarse pancitopenia. Pueden existir lesiones papulosas o maculopapulosas en la piel.1).
Se describe la presencia de esplenomegalia masiva en enfermedades infecciosas como el paludismo, endocarditis, sífilis, tuberculosis, fiebre tifoidea, mononucleosis infecciosa,2 leishmaniasis visceral (Kala Azar)3,4 y esquistosomiasis.3 La esplenomegalia masiva por histoplasmosis se ha reportado escasamente.5 Se presenta un caso con reactivación de histoplasmosis después de 10 años de su cuadro inicial en un paciente de sida con esplenomegalia masiva.
Presentación del caso
Paciente masculino, de 32 años de edad, asmático, seropositivo al VIH desde hacía 14 años, residente en el municipio de La Lisa, en La Habana, con mala adherencia al tratamiento antirretroviral combinado (TARVc). Esto motivó que le fuesen prescritos múltiples esquemas. Le fue diagnosticada una histoplasmosis diseminada 4 años después, tratada en otra institución de salud con anfotericina B desoxicolato por 2 meses y fluconazol por 2 meses más. No cumplió con el tratamiento de mantenimiento.
Evolucionó con cuadros recurrentes de fiebre desde los 6 meses de terminado el tratamiento antimicótico hasta el presente (por 10 años) sin que se precisase su etiología. Por ende, tampoco recibía tratamiento antifúngico. Sufrió un deterioro de su condición 9 meses antes del ingreso que motivó su atención por los autores del presente artículo, dado por fiebre elevada, dolor y distensión abdominal, malestar general, mialgias, artralgias, sudoraciones profusas y pérdida de 10 kg de peso. Se introdujo un nuevo cambio de TARVc a dolutegravir con emtricitabina y tenofovir, que no toleró por causarle un cuadro grave de náuseas y vómitos que cedió al suspenderlo y lo abandonó.
Acudió en forma repetida a diferentes facultativos y tuvo varios internamientos en otras instituciones hospitalarias, sin que se lograra un diagnóstico o mejoría. Esto motivó su ingreso en el Hospital Hermanos Ameijeiras de La Habana.
Al examen físico estaba emaciado y presentaba palidez cutáneo mucosa, livedo reticularis, hipertermia, edema de miembros inferiores, cara y zonas declives, abdomen muy prominente (Fig. 1) con hepatoesplenomegalia masiva dolorosa. El hígado y el bazo rebasaban la línea umbilical y el bazo llegaba hasta la fosa ilíaca izquierda (grado 5 de Hackett).6 Habían linfadenopatías grandes, inmóviles, duras e indoloras, de hasta 5 cm de diámetro en las regiones supraclaviculares, cervicales, axilares e inguinales.
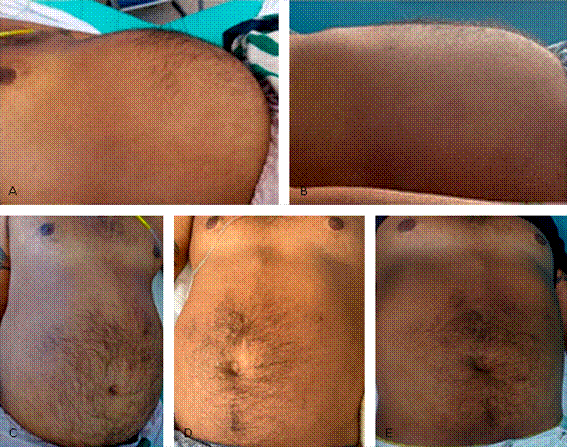
Fig. 1 Prominencia abdominal en vistas lateral y anterior al examen físico inicial (1) y su marcada reducción después de haber recibido tratamiento con anfotericina B por 28 días (2) y 3 meses después (3).
Se detectó pancitopenia con anemia (hemoglobina de 85 g/L y eritrocitos de 3,40 x1012/L, neutropenia de 0,61 x 109 /L, linfopenia de 0,30 x109 /L y trombocitopenia de 106 x109/L). El conteo de linfocitos T CD4 (CLTCD4+) fue de 40 células/µL y la carga viral de 235 000 copias/µL. En el análisis microscópico de heces fecales se revelaron formas vacuolares y quísticas de Blastocystis hominis. Se hallaron cifras ascendentes en análisis seriados en pocos días de fosfatasa alcalina: 348 a 952 U/L, gammaglutariltransferasa: 76 a 629 U/L, aspartato aminotransferasa: 54,4 a 141,5 U/L, alanino aminotransferasa: 22,7 a 209 U/L y proteína C reactiva: 58,99 mmol/L. Se detectaron niveles rápidamente descendentes de albúmina: 28 a 18 g/L.
Los estudios imagenológicos por ultrasonido y tomografía axial computarizada (TAC) (Fig. 2) revelaron una hepatoesplenomegalia gigante sin lesiones focales, con múltiples adenopatías abdominales intra- y retroperitoneales, así como en todas las regiones ganglionares periféricas. La esplenomegalia mostró un eje cefalocaudal de 21,5 cm (Fig. 3) y fue calculada en 1697,4 cm3 (programa IntelliSpace del portal de Philips versión 8.0 año 2016 con un tomógrafo Siemens Emotion de 16 cortes) (Fig. 4). La radiografía de tórax fue normal (Fig. 5).
Se realizó biopsia de médula ósea que resultó negativa, por lo cual se realizó exéresis del ganglio inguinal izquierdo y estudio histopatológico con coloraciones de hematoxilina/eosina y ácido peryódico de Schiff (PAS), con lo que se confirmó una infiltración difusa por histiocitos con fagocitosis de levaduras características de H. capsulatum y presencia de algunas células plasmáticas. Este cuadro histopatológico confirmó el diagnóstico de histoplasmosis (Fig. 6).
En el conteo minutado de 8 horas (Addis) de orina se demostró la presencia de proteínas dosificables (tres cruces), con una proteinuria calculada de 1,2783 mg/min y dosificación de proteinuria en 24 h en 0,78 g, lo que sugirió el diagnóstico de nefropatía secundaria al VIH. Se inició tratamiento con anfotericina B liposomal. Hubo mejoría inmediata de la sintomatología que logró desaparecer paulatinamente. Consecuentemente, se mantuvo por 28 días. También se administró factor estimulador del crecimiento de las colonias de granulocitos hasta que se normalizaron las cifras de neutrófilos y de eritropoyetina O (EPO) hasta que se normalizaron las de hemoglobina.
Inicialmente no presentaba síntomas respiratorios. Pero pocos días después de comenzar el tratamiento antimicótico y aún en la primera semana de la atención del paciente, apareció dificultad respiratoria, taquipnea, tirajes intercostales y estertores sibilantes bilaterales. Se detectó infiltrado intersticial difuso bilateral mediante la radiografía de tórax y en la TAC de tórax se reportaron infiltrados en vidrio esmerilado (Fig. 5), por lo que se consideró como una crisis aguda de asma bronquial asociada a infiltración pulmonar de la histoplasmosis. Se inició tratamiento broncodilatador inhalado y esteroide sistémico. En los subsiguientes días desaparecieron los estertores sibilantes, pero persistía la disnea. Se mantenía en tratamiento antimicótico con mejoría progresiva de la sintomatología atribuida a la histoplasmosis, por lo que se sospechó la coinfección con una neumonía por Pneumocystis jirovecii (PCP). Se inició tratamiento con sulfaprim intravenoso. La dificultad respiratoria desapareció en forma progresiva hasta revertir en 3 días. La radiografía evolutiva de tórax volvió a la normalidad (Fig. 5).
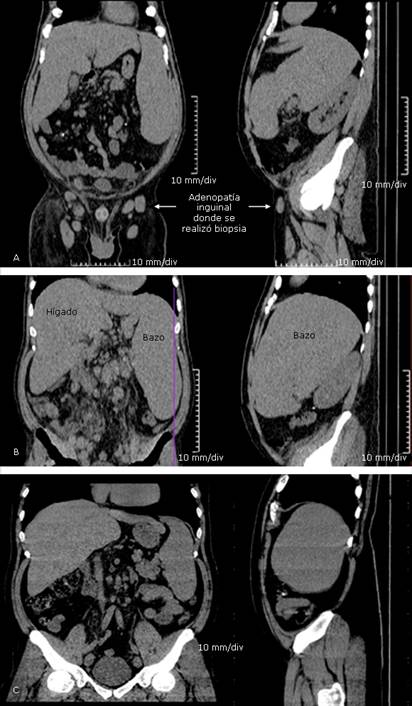
Fig. 2 Hepatoesplenomegalia masiva y adenomegalias en vistas coronal y lateral de tomografía axial computarizada inicial (A y B). Reducción de las organomegalias 3 meses después de iniciado el tratamiento antimicótico (C).
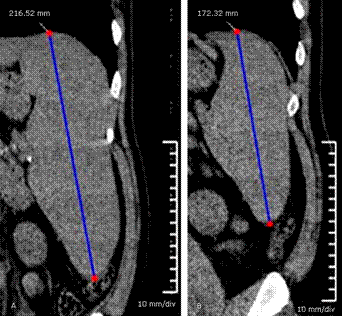
Fig. 3 Longitud del eje esplénico cefalocaudal en vista coronal de la tomografía axial computarizada inicial (1) y 3 meses después de iniciado el tratamiento antimicótico (2).
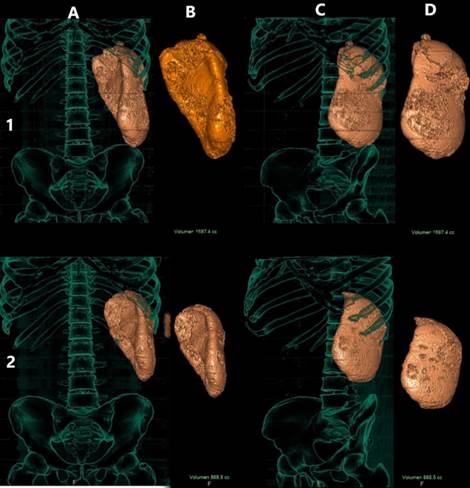
Fig. 4 Volumen esplénico calculado en la tomografía axial computarizada inicial (1) y 3 meses después de iniciado el tratamiento antimicótico (2). Vistas coronal (A y B) y oblicua (C y D).
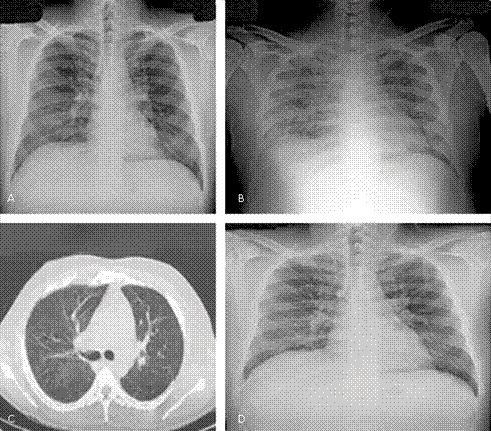
Fig. 5 Radiografías de tórax inicial normal (1), durante el episodio de disnea que comenzó varios días después de iniciado el tratamiento antimicótico (2) en la que se observa un infiltrado reticulonodulillar intersticial difuso más evidente en el hemitórax derecho. En la radiografía de tórax después de la resolución de la disnea (4) se confirmó la desaparición de esas lesiones. Estas fueron también evidenciadas en una tomografía axial computarizada de tórax (3) durante el periodo en que tuvo disnea, en la que se observó un infiltrado intersticial difuso en forma de vidrio esmerilado.
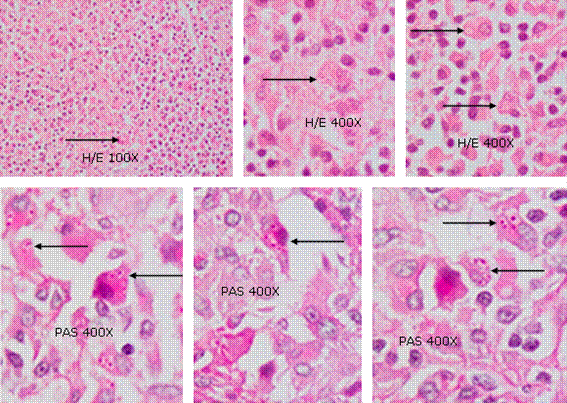
Fig. 6 Estudio histopatológico de la biopsia de ganglio inguinal en donde se observó infiltración difusa por histiocitos con fagocitosis de las levaduras que se aprecian más nítidamente con la coloración de PAS. Con esta el núcleo de la levadura se observa más oscuro y el citoplasma más claro. H/E: tinción de hematoxilina y eosina. PAS: tinción con ácido peryódico de Schiff.
Hubo mejoría de todos los parámetros clínicos y de los exámenes de complementarios. Ya después de lograda esta mejoría, se recibió el resultado de un estudio de resistencia a antirretrovirales realizado en sus primeros días de ingreso hospitalario, que mostró sensibilidad al último esquema de la TARVc utilizado por el paciente y se reintrodujo en la segunda semana después del inicio del antimicótico y la toleró bien. Se egresó con itraconazol oral, el esquema de TARVc y sulfaprim oral a dosis de profilaxis secundaria. Evolucionó satisfactoriamente. A los 3 meses se normalizaron los recuentos celulares hematológicos y los niveles de hemoquímica. La TAC mostró una reducción significativa de la hepatoesplenomegalia (bazo: 888,5 cm3 y eje cefalocaudal en 17,2 cm) (Figs. 2, 3 y 4). La carga viral fue de 39 000 copias/µL y el CD4: 425 células/ µL. Continúa con buena adherencia terapéutica a la TARVc y con profilaxis de itraconazol.
Discusión
La histoplasmosis puede presentarse en forma asintomática, pulmonar aguda o crónica y la forma diseminada,7) que es la menos frecuente.8) El aspecto histopatológico del tejido afectado más común en pacientes de sida es la presencia de un infiltrado masivo de macrófagos con escasos linfocitos. Resultan muy infrecuentes los granulomas bien circunscritos. La ausencia de una respuesta inflamatoria organizada indica la presencia de una respuesta inmunitaria celular inadecuada.1) Los órganos afectados presentan este aspecto histológico infiltrativo, lo que justifica sus agrandamientos.
El cuadro clínico de este caso se caracterizó por fiebre, deterioro general y afectación de hígado, bazo y ganglios linfáticos. No presentó afectación pulmonar, de la piel ni de la médula ósea, a pesar de tener anemia. Durante su periodo de estado hizo un cuadro de dificultad respiratoria que se interpretó como una neumonía por Pneumocystis jirovecii, que no se pudo demostrar a través de estudios microbiológicos debido al mal estado que tenía el paciente que impedía realizarle una broncoscopía y no tener expectoración. Pero la radiografía inicial de tórax sin alteraciones, con aparición posterior de la disnea con un infiltrado característico de esta afección y posterior desaparición con el tratamiento específico da un margen bastante amplio de seguridad de que se trataba en realidad de esta afección.
Cabría preguntarse si la sintomatología respiratoria fue causada por afectación pulmonar de la propia histoplasmosis. Esta ocurre hasta en la mitad de los casos de HD y se caracteriza también por un infiltrado reticulonodulillar de la radiografía. Incluso esta puede ser normal entre la tercera parte y la mitad de los casos.1,9 El carácter transitorio y de corta duración de los síntomas, incluso antes de que mejorase ostensiblemente el resto de la sintomatología que tenía el paciente, evidentemente producida por la histoplasmosis, hace plantear a los autores que no fuese esta la causa de la disnea. Por otro lado, la coexistencia de estas dos infecciones se ha reportado hasta en el 13 % de los casos.1
La anemia revirtió con tratamiento con EPO y la contribución del antimicótico. Esto sugiere que era producida por el déficit de esta sustancia debido al entorno de citocinesis y no a una infiltración directa de la médula ósea por el patógeno. La negatividad de la tinción de PAS en el tejido medular descartó la infiltración de este órgano por el hongo. Sin embargo, se reporta que la toma de la médula ósea es muy común y típicamente produce una pancitopenia como la del caso. La biopsia de médula ósea puede no revelar la presencia del agente biológico, a pesar de estar presente por estar afectando otras áreas distantes al sitio de la toma de la biopsia. Pero la afectación de este órgano es más sugestiva de la infección por el H. capsulatum var. duboisii, que se presenta con lesiones localizadas de la piel, y se encuentra principalmente en África y raramente afecta a pacientes seropositivos al VIH.9
En el caso presentado, la hepatomegalia y la esplenomegalia eran masivas y las linfoadenopatías eran tan grandes y duras que simulaban a una enfermedad neoplásica maligna. En el estudio histológico del ganglio inguinal solo se encontró esta infiltración por histiocitos con fagocitosis de levaduras características de este hongo, así como algunas células plasmáticas. Predominó la toma del sistema reticuloendotelial. Se describen 8 clados de H. capsulatum y que los dos de América del Norte no suelen producir afectación dermatológica primaria.7 En esta región predomina la variante capsulatum.9 El paciente nunca presentó afectación dermatológica primaria ni por diseminación en la evolución de su enfermedad. Sin embargo, a pesar de que se describe que en la HD en el paciente de VIH es menos común encontrar lesiones dermatológicas y orales, en América Latina se describen las lesiones dermatológicas más frecuentemente.1 Resulta entonces excepcional que ocurriese de esta forma en este caso. Si hubiese tenido lesiones dermatológicas, quizás hubiese resultado más fácil y menos invasivo para el paciente abordar su diagnóstico de confirmación a través de la piel.
Resulta destacable el tamaño de la esplenomegalia, puesto que esta entidad no está habitualmente incluida dentro de las causas de esta en forma masiva.3 Sin embargo, esa organomegalia es una característica frecuente y típica de la histoplasmosis. En una serie de 117 pacientes se reporta esplenomegalia (61,5 %) como hallazgo físico predictor de HD por encima de la hepatomegalia (54,4 %) y las linfadenopatías (42,5 %).10) La esplenomegalia tiene valor diagnóstico predictivo de HD en pacientes seropositivos al VIH con respecto a otras enfermedades oportunistas con razón de probabilidad de 7,60 (p < 0,001).11) Sin embargo, no se describen el tamaño de estas visceromegalias en esos trabajos.
Se ha reportado como masiva en algunos casos y series. En la descripción original del agente causal por Darling, el autor explica que estaba buscando leishmaniasis en pacientes con el “bazo colombiano”, lo que era referido como pacientes con esplenomegalias masivas con otras características clínicas sugestivas de Kala Azar, en los que no se había visualizado la leishmania y se describía una fibrosis intersticial e hiperplasia linfoide del órgano. Para ello buscó el parásito en diferentes tejidos de tres autopsias. Tenían el bazo grande, con pesos entre 450 y 750 g. La característica clínica más llamativa fue la esplenomegalia en uno de los casos. En ese cadáver el bazo estaba aumentado cinco veces su tamaño normal y en otro tres. Todos llevaban muchos meses enfermos y estaban muy emaciados.12
También se describió esta visceromegalia en 6 de 16 pacientes (38 %) estudiados por TAC y era masiva (longitud cefalocaudal entre 22 y 26 cm) en 3 de ellos (18,7 %).13 En varias presentaciones de casos se describe también la presencia de esta organomegalia en forma masiva.5,14,15
Como se puede ver, la esplenomegalia masiva es una forma en que se puede presentar la enfermedad, pero no parece ser muy frecuente, por lo cual los autores consideran que debían reportar este caso. Cabe entonces preguntarse el porqué de la presentación de algunos casos con esta característica a pesar de que no sea así en la gran mayoría.
Los casos publicados podrían explicar algunas de las razones. La concomitancia de otros procesos patológicos caracterizados por presentar esplenomegalia podría ser una, como el caso publicado de HD en un paciente con leucemia de células peludas,14 u otro que ocurrió en el contexto de un síndrome hemofagocítico secundario a la propia HD.5 El paciente no tenía otra causa de esplenomegalia y hubo disminución ostensible del órgano con el tratamiento, lo que lo confirma. En los casos en que no exista otra causa concomitante de visceromegalias, podría argumentarse entonces que el tamaño depende de la magnitud de la infiltración por histiocitos y a su vez esto depende del tiempo de actividad de la enfermedad.
El presente caso se trata de una histoplasmosis de reactivación con un periodo de latencia muy largo (10 años) e incluso una prolongación marcada del estado de la enfermedad, que se describió en unos 8 a 9 meses con fiebre elevada, emaciación y deterioro clínico. Se sugiere entonces considerar que esa pudiera ser la razón de los casos presentados por Darling con esplenomegalias masivas, pues los tres pacientes habían estado enfermos por muchos meses y estaban muy emaciados.12
La HD suele ocurrir como reactivación de la infección en pacientes con inmunodeficiencia por diversas razones, pero con mayor frecuencia en el sida, donde suele ocurrir con CLTCD4+ inferior a 150 células/µL.1) Este caso tenía una inmunodeficiencia celular grave como consecuencia de falta de adherencia adecuada a la TARVc. También, una persistencia de la actividad de la histoplasmosis por no recibir profilaxis secundaria con itraconazol. Por tener intermitencias en el cumplimiento de la TARVc, también hubo sintomatología febril por la histoplasmosis. Esto explica el tiempo muy prolongado de persistencia de la sintomatología.
En regiones no endémicas, la HD suele ocurrir por reactivación de infecciones latentes adquiridas previamente en regiones endémicas. Esto puede pasar en periodos tan prolongados como 50 años tras haber abandonado la región endémica. La mitad de los casos ocurren entre 1 y 10 años.9 Sin embargo, se considera que en pacientes de sida es muy infrecuente y que no ocurre en tiempos muy prolongados. Se acepta que lo hace muy pronto después de la resolución de la infección primaria, puesto que no son viables los organismos contenidos dentro de los granulomas con paredes gruesas.16 Esto le da sustento al criterio de que este paciente tuvo una reactivación a los 6 meses de suspendido el tratamiento inicial y se mantuvo sintomático intermitentemente durante 10 años, hasta llegar a un estadio de inmunodeficiencia grave que provocó una intensificación del cuadro. Por lo tanto, existe la posibilidad de que la esplenomegalia fuese masiva debido a la prolongación del periodo de enfermedad activa.
En conclusiones, se presenta un caso que demuestra que la esplenomegalia puede ser masiva en algunos casos de HD y que podría ser debida a un periodo prolongado de actividad de la enfermedad.














