Introducción
La degeneración macular asociada a la edad (DMAE) es una enfermedad degenerativa de la retina, que causa pérdida de la visión central en individuos mayores de 50 años. Es considerada una de las causas más comunes de pérdida de visión en países occidentales y en países desarrollados es la causa más frecuente de baja visión. En estudios poblacionales se recoge una prevalencia de 1,7% en USA, 1,4% en Australia y 1,2% en Holanda. En países como España más de 750.000 personas la padecen, de las personas afectadas un 48% presentan una pérdida severa de visión, definida como tal una agudeza visual menor de 0.1. En Cuba más del 30% de los pacientes atendidos en consulta de oftalmología tienen algún grado de degeneración macular, (1 esto constituye razón para que en nuestro país la DMAE sea una de las principales causas de ceguera bilateral en adultos. 2 Comportándose de manera similar en la provincia Granma donde constituye la segunda causa de diversidad funcional visual (DFV) o ceguera en adultos.
En la DMAE las actividades que requieran fijación tales como la lectura, ver televisión, reconocer rostros o cocinar, van a estar severamente perjudicadas, (3,4 hasta el punto de abandonarse su práctica en los casos más graves. Esta pérdida visual trae como consecuencia en la mayoría de las ocasiones importantes cambios en las esferas psíquicas, sociales y laborales de quien la padece y de los más cercanos que rodean a este; lo que representa un obstáculo en la vida de estas personas, (1,5 afectando su validismo, autoestima e incorporación a la vida social. (6) Los tratamientos que se conocen para esta enfermedad altamente incapacitante solo permiten retrasar o frenar su evolución, pero no sirven para recuperar la visión perdida; por lo que la rehabilitación visual constituye una alternativa eficaz para proveer a estos pacientes de instrumentos y estrategias adaptativas que le permitan superar las dificultades originadas por su pérdida visual, maximizando su resto visual y minimizando el disconfort originado por este. (3,4
La DMAE precisa tratamientos de rehabilitación visual y seguimientos prolongados en el tiempo, lo que supone gran costo económico para el paciente y mayor dificultad en el cumplimiento terapéutico. 1 De aquí la importancia de utilizar ejercicios de fijación y localización que son accesible y menos costosos. Por lo expuesto anteriormente nos trazamos el objetivo de describir el comportamiento de la rehabilitación visual, mediante la realización de ejercicios de fijación y localización, en pacientes con DMAE y DFV atendidos en consulta.
Método
Se realizó un estudio observacional descriptivo, retrospectivo en pacientes con DMAE y DFV atendidos en la consulta de Baja Visión del Centro Médico Ambulatorio del Hospital Carlos Manuel de Céspedes enclavada en la capital granmense, durante los meses de febrero 2017 hasta enero 2018.
El universo estuvo constituido por 41 pacientes diagnosticados con DMAE y DFV, 20 de estos pacientes constituyeron la muestra, que se seleccionó de forma intencional y cumplieran los criterios de inclusión.
Criterios de inclusión: pacientes con DMAE y DFV que acepten participar en el estudio y cumplir con las orientaciones indicadas, pacientes rehabilitables: con agudeza visual mejor corregida (AVMC) mayor a 0,04 y menor o igual a 0,3 en su mejor ojo, pacientes con afección del campo visual central que no tengan dañada la visión periférica y sin rehabilitación visual anterior. Se excluyeron del estudio los pacientes con retraso mental, trastornos psiquiátricos etc.; afecciones que dificultan una adecuada cooperación.
Delimitación y operacionalización de las variables:
Variables explicativas:
Agudeza visual mejor corregida de cerca: visión de cerca que posee el paciente con la mejor corrección posible. Medida en los rangos siguientes: (< 0.1), (0.1-0.2), (0.3-0.4), (>0.4)
Velocidad de lectura: cantidad de palabras que el paciente es capaz de leer en un minuto; medida a través de los rangos siguientes:
(< 70), (70-79), (80-89), (> o = 90). Se descuentan las palabras que no lee correctamente.
Fatiga: cansancio visual que experimenta el paciente; expresada en (Si), (No).
Rastreo: posibilidad que tienen los ojos de moverse en un texto para identificar cada letra y poder determinar luego la o las palabras formadas; expresado en (bueno), (Regular), (Malo).
Bueno: para leer una o varias palabras el paciente manifiesta facilidad y corrección aceptables.
Regular: para leer una o varias palabras el paciente manifiesta alguna demora y/o incorrección.
Malo: para leer una o varias palabras el paciente manifiesta mucha demora e incorrecciones.
Motivación: expresada en (Existe Motivación), (Desmotivación).
Existe motivación: cuando el paciente muestra interés hacia las diferentes tareas y las recibe con agrado, manifiesta buen estado de ánimo, deseos de superar errores y satisfacción ante el éxito de cada ejercicio.
Desmotivación: cuando el paciente no cumple con lo expuesto en la categoría anterior.
Autoestima expresada en (Adecuada), (Inadecuada).
Adecuada: cuando el paciente muestra autonomía (independencia y validismo), satisfacción interna por las tareas realizadas, quiere y puede realizar lo que se propone, tiene seguridad en sí mismo (conoce sus capacidades y limitaciones), tiene buen desempeño en la ejecución de actividades de la vida diaria (percibe mejor su relación con el entorno).
Inadecuada: cuando el paciente no cumple con lo expuesto en la categoría anterior. Puede ser por exceso o defecto.
Inserción social expresada en (Buena) y (mala).
Buena: cuando el paciente recupera la dinámica familiar, labores cotidianas que había abandonado, así como algunas relaciones laborales y amistosas; contribuye al desarrollo de algunas tareas que demandan las organizaciones de masa a las que pertenecen como el cobro de la cotización de las mismas, adornos de algunas áreas y trabajos voluntarios, asiste con frecuencia a distintas actividades recreativas comunitarias. El paciente cumple con tres o más de estos criterios.
Mala: cuando el paciente no cumple con lo expuesto en la categoría de buena inserción social.
Cada paciente expresó voluntariamente su consentimiento de participar en el estudio. Se les realizó a todos los pacientes antes de la rehabilitación, estudio del campo visual para descartar lesiones campimétricas periféricas y cumplir con uno de los criterios de inclusión. Se escogieron ejercicios sencillos para realizar en el hogar, teniendo en cuenta que la muestra tenía edad promedio de 60 años y que en gran parte de los casos les era difícil acceder a la consulta en reiteradas ocasiones. Al emplear la alternativa de rehabilitación visual en la muestra se les explicó detenidamente a pacientes y acompañantes en qué consistía cada ejercicio de fijación y localización, enfatizando en la importancia de la sistematicidad en su realización. Los realizaron por primera vez guiados por el rehabilitador y se les orientó que los ejecutaron con una frecuencia diaria durante diez semanas, comenzando por pocos minutos diarios con cada ejercicio e ir aumentando paulatinamente el tiempo de realización de los mismos. Durante su realización se citaron una vez a consulta de rehabilitación visual para comprobar eficiencia y/o progresión. Se les evaluó antes y después de la rehabilitación visual la AVMC de cerca con cartilla Zeiss, velocidad de lectura, rastreo, fatiga y mediante entrevistas realizadas por la psicóloga del equipo antes y después de la rehabilitación visual se evaluó motivación, autoestima e inserción social.
Con los datos obtenidos mediante la observación, revisión de historias clínicas y guías de entrevista, se confeccionó una base de datos en el programa estadístico Microsoft Excel. El procesamiento estadístico se realizó mediante números absolutos y porcientos. Los resultados se presentaron resumidos en 4 tablas y 1 gráfico.
Se orientó al paciente en consulta en cómo saber dónde está localizado su locus retiniano preferencial (LRP): zona de la retina periférica extra-macular con la que el paciente empieza a fijar cuando aparece deterioro de su visión central. Esta nueva zona se encarga de sustituir a la mácula y fóvea en sus funciones visuales. (3) Para esto nos auxiliamos de un método muy sencillo como la rejilla de Amsler, que consiste en una tarjeta negra cuadriculada que en el centro tiene un punto blanco para que el paciente fije y líneas blancas diagonales que se cruzan en el centro para facilitar la fijación central. Se le mandó al paciente fijar en el punto central y que indicara qué zonas de la cuadrícula no veía o veía deformada, con lo cual se obtuvo de forma rápida la posición probable del LRP respecto al escotoma central. Para escoger zonas más eficientes como LRP se orientaron el primer y segundo ejercicio.
Primer ejercicio (anexo 1) se orientó al paciente sentarse de frente a un cuadro o afiche grande o en su defecto frente a la puerta y sin mover la cabeza realizar movimientos oculares visualizando sus cuatro esquinas, recorrer con la mirada sus cuatro bordes y realizar movimientos oculares diagonales, en forma de z y circulares por todo el afiche; lo que contribuyó a mejorar la velocidad en la lectura y a redirigir los ojos hacia una posición determinada.
Segundo ejercicio (anexo 2) se le indicó al acompañante que realizara en una hoja de fondo blanco círculos de diferentes tamaños con contornos gruesos y negros pintando una cruz de otro color por fuera de cada círculo en diferentes puntos cardinales. Se orientó al paciente que mirara la cruz y al centro del círculo y va a notar que mirando una de las cruces logra ver mejor el centro del círculo, entonces con la mirada en esa cruz pintara la parte interior del círculo con otro color y así hiciera con cada uno de los círculos. De esta manera los pacientes pudieron confirmar la localización de su fijación excéntrica y dirigir sus ojos hacia esa zona para ver con más detalle un objeto. Luego se le orientó utilizar siempre esa zona para observar cualquier objeto; lo que contribuyó a estabilizar esa fijación excéntrica.
Tercer ejercicio (anexo 3) se orientó al acompañante que escribiera con tinta negra en una hoja de fondo blanco diferentes palabras una debajo de la otra, estas deben escribirse con letra de molde y con un tamaño apropiado para que sean visibles por el paciente y preferentemente emplear palabras que estimulen el desarrollo personal; el paciente debía subrayar la vocal que se repitiera. Luego otra vocal cuantas veces se repitiera y así sucesivamente. Mediante este ejercicio pudieron mejorar el rastreo y con la aplicación reiterada de todos los ejercicios reducir o eliminar la fatiga.
Resultados
La agudeza visual mejor corregida de cerca (AVMC) aumentó en 14 de los pacientes de la muestra después de la rehabilitación visual, representando el 70 % de los casos y 4 de estos 14 pacientes alcanzaron AVMC mayor de 0.4, lo que representa un 20% y ningún paciente obtuvo menos de 0,1. (tabla 1)
Tabla 1. Comportamiento de las agudezas visuales de cerca antes y después de la rehabilitación visual en pacientes con DMAE Y DFV.
| Agudeza visual mejor corregida de cerca (AVmc) | ANTES | DESPUÉS | ||
|---|---|---|---|---|
| No | % | No | % | |
| > 0,4 | 0 | 0 | 4 | 20 |
| 0.3 - 0.4 | 6 | 30 | 6 | 30 |
| 0,1 - 0,2 | 8 | 40 | 10 | 50 |
| < 0,1 | 6 | 30 | 0 | 0 |
| Total | 20 | 100 | 20 | 100 |
Fuente: Historias clínicas.
La velocidad de lectura mejoró después de la rehabilitación visual en 19 pacientes, lo que representa un 95% y fue significativo que 8 de estos pacientes alcanzaran velocidades de lectura entre 80 y 89 palabras por minuto y 3 pacientes 90 o más palabras por minuto. (tabla 2)
Tabla 2. Comportamiento de la velocidad de lectura antes y después de la rehabilitación visual en pacientes con DMAE Y DFV.
| Velocidad de lectura: palabras por minuto (PPM) | ANTES | DESPUÉS | ||
|---|---|---|---|---|
| No | % | No | % | |
| > o = 90 | 0 | 0 | 3 | 15 |
| 80 - 89 | 1 | 5 | 8 | 40 |
| 70 - 79 | 9 | 45 | 8 | 40 |
| < 70 | 10 | 50 | 1 | 5 |
| Total | 20 | 100 | 20 | 100 |
Fuente: Historias clínicas.
De los pacientes que constituyeron la muestra 16 no presentaron fatiga después de la rehabilitación visual para un 80% de los casos. (tabla 3)
Tabla 3. Comportamiento de la fatiga antes y después de la rehabilitación visual en pacientes con DMAE Y DFV.
| Fatiga | ANTES | DESPUÉS | |||
|---|---|---|---|---|---|
| No | % | No | % | ||
| SI | 20 | 100 | 4 | 20 | |
| NO | 0 | 0 | 16 | 80 | |
| Total | 20 | 100 | 20 | 100 |
Fuente: Historias clínicas.
El rastreo fue más efectivo en la totalidad de la muestra después de la rehabilitación visual, siendo relevante que después de la misma tuvieran buen rastreo 15 de estos pacientes lo que representa un 75 %. (tabla 4)
Tabla 4. Comportamiento del rastreo antes y después de la rehabilitación visual en pacientes con DMAE Y DFV.
| Rastreo | ANTES | DESPUÉS | ||
|---|---|---|---|---|
| No | % | No | % | |
| Bueno | 0 | 0 | 15 | 75 |
| Regular | 14 | 70 | 5 | 25 |
| Malo | 6 | 30 | 0 | 0 |
| Total | 20 | 100 | 20 | 100 |
Fuente: Historias clínicas.
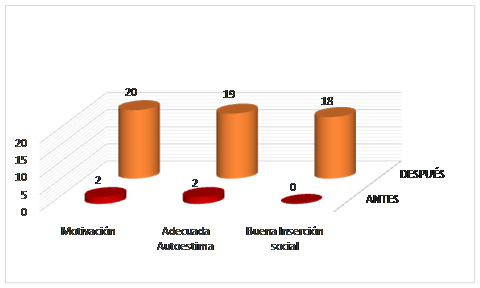
Los resultados visuales de la actual investigación expuestos anteriormente propiciaron que después de la rehabilitación visual en el 100 % de la muestra existiera motivación, que existiera una adecuada autoestima en 19 pacientes y buena inserción social en 18 pacientes, lo que representa un 95 y 90 % respectivamente de la muestra. (Gráfico)
Discusión
En la provincia Granma, la rehabilitación para pacientes con DMAE y DFV se lleva a cabo como parte de la consulta oftalmológica multidisciplinaria de baja visión, mediante la realización de ejercicios de fijación y localización y/o al emplear el microperímetro (MP-1), auxiliándose de correcciones ópticas, ayudas ópticas y no ópticas y previa consulta con la psicóloga del equipo; permitiéndoles a estas personas desarrollar algunas tareas que habían abandonado como consecuencia de su deficiencia visual.
El MP-1, es un equipo de tecnología sofisticada que permite determinar con precisión la localización y estabilidad de la fijación, además cuantifica las características del escotoma y el umbral retiniano en el área macular, logrando estimular áreas retinales con mayor sensibilidad para que asuman las funciones foveales, mejorando la estabilidad de la fijación, la sensibilidad retiniana y la velocidad de lectura, posibilitando el empleo de ayudas ópticas mejor adaptables para los pacientes con baja visión secundarias a afecciones maculares.5,7 Este equipo necesita una serie de requisitos para su utilización: corriente eléctrica con niveles de voltaje adecuados, un local con climatización y que esté en condiciones óptimas. Existe solo uno en la provincia Granma, situado en la consulta de rehabilitación visual del Centro Médico Ambulatorio de Bayamo, que se utiliza para la rehabilitación visual de diversas afecciones maculares y también como medio diagnóstico en otras subespecialidades de la oftalmología como glaucoma. Esto hace que algunos pacientes no reciban este tipo de rehabilitación debido a la lejanía, a la cantidad de sesiones que se requieren con el equipo y al tiempo de espera para acceder a él, que muchas veces es largo a través de turnos.
Los ejercicios de fijación y localización comparten iguales principios que el MP-1, 5 son fáciles de entender y realizar, son menos costosos, pueden hacerse en el hogar o en cualquier otro lugar y son más accesibles pues no se necesita de equipamiento sofisticado.
No negamos los adelantos de la ciencia y la técnica con equipos cada vez más sofisticados y precisos, pero consideramos necesario utilizar también las otras alternativas de rehabilitación visual como la expuesta en este estudio que tienen resultados similares y que para muchos pacientes son más accesibles, constituyendo en algunos casos su única opción.
En Cuba son insuficientes los estudios precedentes de rehabilitación visual en pacientes con DMAE y DFV sin ayuda de equipamiento sofisticado como el mencionado anteriormente. En la provincia Granma no existen estudios anteriores de aplicación de esta alternativa de rehabilitación visual mediante la realización de ejercicios de fijación y localización.
En la provincia Granma la DMAE constituye la segunda causa de diversidad funcional visual (DFV) o ceguera en adultos, coincidiendo con Rodríguez S, Roselló A, Rojas I, quienes la declaran como una de las principales causas de ceguera bilateral en adultos en Cuba.2 Según la Organización Mundial de Salud (OMS) en su proyecto “Ceguera y discapacidad visual” la DMAE se comporta de manera similar en España y en Europa, donde constituyen la primera y segunda causa de baja visión respectivamente, (8) concordando también con Lago M, 3 Eguía F, 9 con Miqueli M, 10 con Giménez R,4 y con la Encuesta nacional de ceguera y deficiencia visual evitables en Honduras, 11) quienes la nombran como una de las causas más frecuentes de baja visión en adultos diferentes regiones del mundo.
En este estudio antes de realizar los ejercicios se orientó a los pacientes en cómo buscar el LRP auxiliándonos de la rejilla de Amsler que, aunque no es uno de los métodos más sofisticados y precisos como MP-1 o SLO para desarrollar un LRP óptimo y así mejorar la capacidad visual; si es un método muy sencillo y útil para la detección de defectos en el campo visual central, como es el caso de los pacientes que constituyeron nuestra muestra, concordando con Lago M,3 similar a lo encontrado en dos estudios de los revisados por Delgado MA, en los que se entrena el LRP sin microperímetro. (10 Esto se hizo auxiliándose del entrenamiento del sistema oculomotor que permitió que los pacientes fueran capaces de alinear los ojos correctamente al redirigirlo a la zona con mayor sensibilidad retiniana que todavía funcionara, lo que les facilitó escoger zonas más eficientes como LRP, concordando con Lago M, quien afirma que la habilidad para determinar el mejor LRP depende en gran medida de la precisión del sistema oculomotor. (3
En la actual investigación la agudeza visual mejor corregida de cerca aumentó en 14 de los 20 pacientes de la muestra representando el 70 % de los casos y 4 de estos 14 pacientes alcanzaron AVmc mayor de 0.4, coincidiendo con Díaz Y, Morffi E, Fernández V, Peña K, Pérez CA.1 También Quintero M y colaboradores, reportan en su estudio resultados muy similares. 5)
Al comparar los comportamientos de la velocidad de lectura y la fatiga, se constata que después de la rehabilitación visual la primera mejoró en este estudio en 19 pacientes, lo que representa un 95% de los casos y no presentaron fatiga 16 pacientes para un 80% de la muestra; similar a lo obtenido en el estudio realizado en el ICO Ramón Pando Ferrer, en el cual el 100 % de los pacientes logró superar la cifra de 70 palabras por minuto y no presentaron fatiga después de la alternativa de tratamiento rehabilitador. (5) Para mantener una lectura fluida se requiere una velocidad mínima de 80 palabras por minuto según la revisión bibliográfica realizada por Lago M.3 Esto realza los alentadores resultados obtenidos en este estudio luego de la rehabilitación visual, en el cual 11 pacientes alcanzaron velocidades de lectura entre 80 a 90 y más palabras por minuto lo que representa un 55 % de los casos. Concordando también con los artículos analizados por Delgado MA, que demuestran que en las afecciones maculares existe un pobre control oculo-motor que puede entrenarse para mejorar la velocidad y la fijación en la lectura. (10
Al comparar el comportamiento del rastreo antes y después de la rehabilitación visual se evidencia que fue más efectivo en la totalidad de la muestra después de la rehabilitación visual; iguales resultados fueron reportados por Quintero M y colaboradores,5 concordando también con los artículos analizados por otros autores que demuestran que el entrenamiento basado en reconocer letras y palabras que forman el texto mejora la visión periférica en la lectura en pacientes con pérdida de visión central. (10) Además fue relevante que existiera buen rastreo en 15 de los 20 pacientes de la muestra lo que representa un 75 %.
Los resultados visuales de la actual investigación expuestos anteriormente, obtenidos tras la utilización de los ejercicios de fijación y localización confirman lo expuesto por Tirado OM, Hernández A, Linares M, Rodríguez S, quienes abordan sobre la restauración de cierto grado de plasticidad neuronal del sistema visual del adulto siguiendo tratamientos específicos. Entiéndase por plasticidad neuronal a los cambios en la organización funcional y anatómica del cerebro como resultado de la experiencia. (7
Estos resultados visuales propiciaron que después de la rehabilitación visual en el 100 % de la muestra existiera motivación, que existiera una adecuada autoestima en 19 pacientes y buena inserción social en 18 pacientes, lo que representa un 95 y 90 % respectivamente de la muestra; resultados que a su vez conllevaron a una mejor calidad de vida, coincidiendo con lo expuesto por Díaz Y, Morffi E, Fernández V, Peña K, Pérez CA. 1) Lago M y Giménez R, exponen similares beneficios en las esferas psíquica y social, además realzan el papel de la rehabilitación visual para proveer a estos pacientes de instrumentos y estrategias adaptativas que le permitan superar las dificultades originadas por su pérdida visual, maximizando su resto visual y minimizando el disconfort originado por este. (3,4
Conclusiones
Luego de la realización de los ejercicios de fijación y localización fue más efectivo el rastreo y existió motivación en la totalidad de la muestra; en más de la mitad de los casos la agudeza visual mejor corregida de cerca aumentó, la velocidad de lectura mejoró, desapareció la fatiga, existió una adecuada autoestima y buena inserción social; todo esto evidencia que dicha rehabilitación mejora la capacidad visual y propicia una mayor calidad de vida.