Introducción
En los últimos años ha ocurrido en el mundo la emergencia y reemergencia de muchos eventos epidemiológicos, con el descubrimiento de nuevas enfermedades infeccionas, así como otras enfermedades que tuvieron determinados niveles de control, pero ahora se muestran con incidencias cada vez más altas.1
Las infecciones respiratorias se pueden transmitir a través de núcleos goticulares, cuyo diámetro es inferior a 5 µm. (2 De acuerdo con los datos disponibles, el virus de la COVID-19 se transmite principalmente entre personas a través del contacto y de gotículas respiratorias.2,3,4
En diciembre de 2019 fue reportado en la ciudad china de Wuhan un nuevo coronavirus, el SARS CoV-2, que ha provocado que la OMS decrete la primera pandemia desde principios del siglo XX, cuando se desarrolló la llamada Gripe Española.5
Las consecuencias de la pandemia dependen de las características del SARS-CoV-2, incluyendo la magnitud y eficacia de su propagación entre las personas, las formas clínicas de presentación de los casos y las medidas médicas, epidemiológicas, sociales, políticas, económicas, entre otras, que estén disponibles para controlar el impacto del virus. El SARS-CoV-2 representa una seria amenaza, no solo para la salud individual, sino en especial para la salud pública.6
La COVID-19 ha generado un impacto por su propagación, pues 185 países la han reportado. Según datos del Ministerio de Salud Pública de Cuba, hasta el 1 de junio, a nivel global, se habían confirmado 6 136 085 casos y de estos 371 857 fallecieron, para una letalidad de 6.06%. En igual período, la región de las Américas reporta 2 904 566 casos y 163 281 fallecidos, para una letalidad de 5,62%. El 11 de marzo de 2020, la Organización Mundial de la Salud declara la situación sanitaria como una pandemia, cuando Cuba registra los primeros casos positivos a la COVID-19. Hasta el 1 de junio Cuba acumulaba 2092 casos confirmados y 83 fallecidos, para una letalidad de 3.96.
A punto de partida de la aparición y rápida propagación de la enfermedad, las autoridades sanitarias de la Organización Mundial de la Salud y las naciones afectadas debieron comenzar a tomar medidas para evitar el contagio. Así, la Bioseguridad ha desempeñado un papel esencial en la gestión de la prevención.
La Bioseguridad es el conjunto de medidas científico-organizativas y técnico-ingenieras, destinadas a proteger al trabajador de la instalación, a la comunidad y al medio ambiente de los riesgos que entraña el trabajo con agentes biológicos. Se basa en principios, como la contención, las prácticas y procedimientos adecuados, equipos de seguridad y diseño de las instalaciones .1,7,8
Se considera que la Universalidad es otro de los principios básicos de bioseguridad, que indica que “todo paciente y sus fluidos corporales, independientemente del diagnóstico o motivo por el cual haya acudido al servicio de salud, deberá ser considerado potencialmente infectante y se deberán tomar las precauciones necesarias para prevenir que ocurra la transmisión de enfermedades”.8,9
Garantizar la bioseguridad en un centro hospitalario no puede ser una labor individual, espontánea o anárquica; es preciso que exista una organización de seguridad que evalúe los riesgos y, junto con las recomendaciones del comité, controle y garantice el cumplimiento de las medidas.10
La Evaluación y Gestión de riesgos, pilar de la bioseguridad, conforman el análisis multidisciplinario sobre bases científicas, para caracterizar e identificar la naturaleza y magnitud de las situaciones hipotéticas de peligro y la probabilidad de ocurrencia de daños. Esta actividad tiene tres etapas: Identificación de peligros y riesgos, Evaluación de riesgos y Gestión de riesgos.1
Los centros de aislamiento tienen la función de segregar a personas que han estado en contacto directo o indirecto con personas enfermas o sospechosas de padecer la COVID-19, con la finalidad de prevenir el contagio del resto de la población. Es evidente que estos centros constituyen lugares de riesgo para las propias personas aisladas, los trabajadores, el medio ambiente y la comunidad.
Es oportuno crear un documento estándar que facilite la organización y puesta en marcha de los centros de aislamiento, sobre la base del cumplimiento de los principios básicos de la bioseguridad. Para ello se propone el presente “Protocolo de Bioseguridad para Centros de Aislamiento de Contactos a COVID-19”.
OBJETIVO: diseñar un protocolo de Bioseguridad para centros de aislamiento de contactos con pacientes confirmados a la COVID-19 que garantice la bioprotección de los trabajadores, los pacientes y el medio ambiente.
Método
Se realizó un estudio pre-experimental con el objetivo de diseñar un protocolo de Bioseguridad para el centro de aislamiento de contactos con pacientes sospechosos o confirmados a la COVID-19, ubicado en la Filial de Ciencias Médicas Comandante Arides Estévez Sánchez,
del municipio de Holguín. El universo estuvo constituido por la totalidad de trabajadores sanitarios y no sanitarios que prestaron su colaboración en dicho centro, durante los meses abril-mayo de 2020. Se realizó un muestreo no probabilístico para una muestra de 94 trabajadores que, bajo el consentimiento informado, desearon participar en la investigación.
Dentro del método teórico, se utilizó el dialéctico-materialista, rector de la investigación; la modelación, a partir de protocolos ya establecidos, el análisis y la síntesis, así como el método histórico-lógico. Dentro de los métodos empíricos, se realizó un análisis de los documentos relacionados con la evaluación de riesgos, artículos científicos, normas y procedimientos de bioseguridad ajustados a la COVID-19, así como la observación epidemiológica.
Las áreas se clasificaron en dos zonas de riesgo, de acuerdo con las probabilidades de contacto y la proximidad con el paciente o materiales contaminados: Zona Azul (riesgo medio) y Zona Roja (riesgo alto), toda vez que fue adaptado y ajustado al contexto para este tipo de centro.
Se elaboró y aplicó una guía de observación en forma de preguntas para identificar los peligros presentes en el desarrollo de las actividades, tanto en la zona azul como la roja. Esta guía contempla aspectos objetivos y subjetivos relacionados con el principio de la contención y los principios rectores de la Bioseguridad.
Después de identificados los peligros, se asignaron los riesgos asociados con cada uno y se calculó el grado de peligrosidad. Para ello se aplicó el método de William T. Fine, que describe la siguiente ecuación: GP= PxExC, donde GP es el Grado de Peligrosidad, P es la probabilidad de ocurrencia de un evento, E es la exposición como factor temporal que aumenta o disminuye la magnitud del riesgo y C representa las consecuencias como valoración de daños posibles de un accidente. De acuerdo con el grado de peligrosidad se hizo la clasificación del riesgo.11
Se valoró el número de medidas adoptadas por zonas de riesgo en la fase inicial de diseño del protocolo y la inclusión de otras necesarias en la fase media y final de su elaboración. La inobservancia del cumplimiento de las medidas de bioseguridad se plasmó en el registro diario de incidencias; se calculó de forma porcentual el cumplimiento de las medidas correctivas para minimizar el riesgo durante el desempeño.
Se empleó como método la lluvia de ideas por los expertos en Higiene, Epidemiología y Bioseguridad para la validación teórica del protocolo. Se cumplieron principios éticos y se utilizaron procedimientos relacionados con la estadística descriptiva, utilizando números absolutos y análisis porcentual, para resumir, presentar y expresar los resultados en tablas.
Se diseñó el protocolo sobre la base de las variables estudiadas, la evaluación del riesgo, el principio de la contención biológica, la universalidad, el uso de barreras, eliminación del material contaminado, diseño de la instalación, prácticas y procedimientos, así como los factores de riesgo de trasmisión de la enfermedad. Se tomó como referencia lo planteado por la Organización Panamericana de la Salud (OPS) en su esquema conceptual de áreas por zonas en un Sitio Alternativo de Atención Médica (SAAM).
Resultados
Tabla I Identificación de peligros según áreas de riesgo antes y después del protocolo.
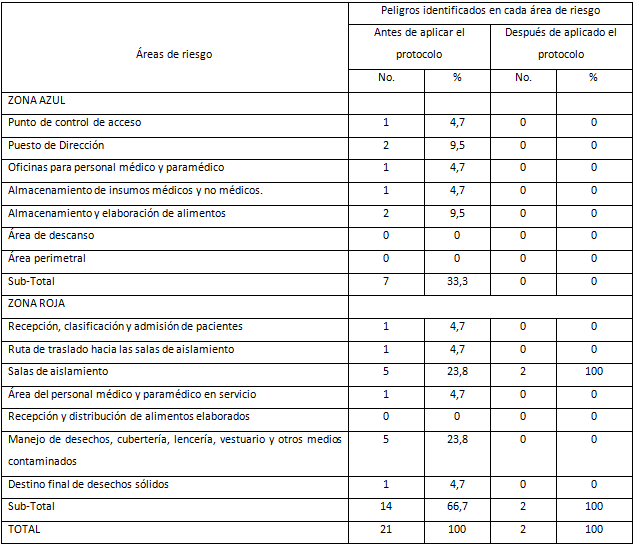
Fuente: Guía de observación.
La (tabla I) muestra el número de peligros que se identificaron en la Zona Roja y Zona Azul. Antes de la aplicación del protocolo, se detectaron 21 peligros biológicos, de los cuales el 66,7% correspondió a la Zona Roja, la que clasificó como la zona de mayor riesgo.
Luego de la implementación del protocolo, se logró reducir el 90,47% de los peligros, pues solo se observaron dos de ellos, lo que se traduce como minimización de los riesgos. Dentro de la Zona Roja, las áreas que tributaron el mayor número de peligros fueron: las salas de aislamiento y los sitios de manejo de desechos, cubertería, lencería, vestuario y otros medios contaminados, con cinco percápita, lo que representó el 47,6 % del total de peligros para esta zona, que requirió una mayor vigilancia epidemiológica.
Tabla II Número de medidas correctivas dictadas y cumplidas antes y después del protocolo.
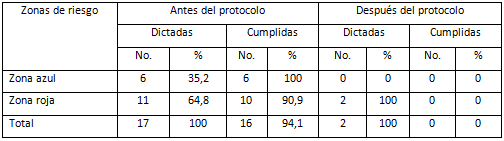
Fuente: Registro diario de incidencias.
La (tabla II), indica el número de medidas correctivas dictadas y cumplidas antes del protocolo y después, a partir de la identificación de los peligros. Antes de la adopción del protocolo, fueron establecidas 17 medidas, de la cuales 16 fueron cumplidas, lo que representa el 94,1% del total. En la Zona Roja, se señaló el mayor número de deficiencias, con 11. Después de la aplicación del protocolo, en esta misma zona quedaron dos medidas pendientes, debido al incumplimiento de normas de bioseguridad por parte de los pacientes y la inobservancia de las acciones educativas de prevención por el personal sanitario.
Tabla III Riesgos asociados a los peligros, según su escala de clasificación para cada zona
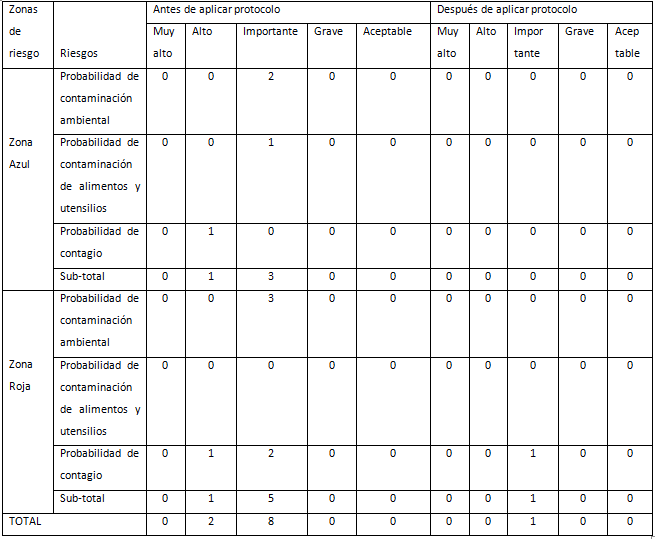
Fuente: Guía de observación.
En la (tabla III) se reflejan los riesgos identificados en el centro antes de implementar el protocolo y después. Estos fueron clasificados de acuerdo con el grado de peligrosidad, calculado sobre la base de la probabilidad de ocurrencia del daño, la exposición y sus consecuencias. Antes de adoptar el protocolo, dos clasificaron como de alto riesgo y ocho como importantes. En ambas etapas, la Zona Roja aportó el mayor número de riesgos, de un total de siete; antes de la adopción del protocolo, cinco fueron considerados importantes por la probabilidad de contaminación ambiental y de contagio; sin embargo, a posteriori solo uno fue catalogado como importante dentro de la evaluación del riesgo.
Tabla IV Peligros y riesgos asociados, según zonas antes del protocolo y después
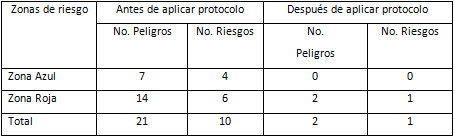
Fuente: Guía de observación.
En la (tabla IV) se refleja el número de peligros y riesgos asociados. Se observa que el número de riesgos es menor que el número de peligros, ello se explica porque algunos riesgos fueron relacionados con más de un peligro. Antes de aplicar el protocolo, el número de peligros y de riesgos asociados a estos fue mayor que los identificados luego de su puesta en práctica, de ahí la efectividad de la implementación del mismo.
Tabla V Cumplimiento de las medidas de bioseguridad por los trabajadores antes y después del protocolo.

Fuente: guía de observación.
La (tabla V) indica que antes de la adopción del protocolo, el 69,1% del total de trabajadores cumplían periódicamente las medidas de bioseguridad. El 54,5% en la Zona Azul y el 82% en la Zona Roja. Esto justifica la efectividad del proceso de capacitación desarrollado durante la primera etapa del Plan de Enfrentamiento a la COVID-19. Después de la implementación del protocolo, se observó que el 95,7% del total de trabajadores mantuvo un comportamiento responsable. En ambas etapas, en la Zona Roja se observó mayor cumplimiento de las normas de seguridad biológica.
Esto se relacionó con el nivel de percepción de riesgo alcanzado por los profesionales de la salud y otros trabajadores, ante la necesidad sentida de protegerse frente al cercano riesgo de contagio.
Discusión
Ante la necesidad de establecer el aislamiento como medida de contención, se crearon los Centros de Aislamiento para contactos en locales con diseños que originalmente no se ajustan a tales fines, gran reto para las autoridades sanitarias, si se considera que el diseño es un principio básico de la seguridad biológica, importante para evitar el contagio.
La base de la práctica de la bioseguridad es la evaluación del riesgo que implica llevar a cabo un procedimiento o un experimento. A pesar de contar con otras herramientas para el mismo fin, lo más importante sigue siendo el juicio profesional.12
Un peligro es
. Es básicamente una fuente de daño. Es un término cualitativo que expresa el potencial de un agente ambiental para dañar la salud de ciertos individuos, si el nivel de exposición es lo suficientemente alto y/o si otras condiciones se aplican.13“un factor de exposición que puede afectar adversamente la salud”
La identificación adecuada del peligro constituye el punto de partida para cualquier evaluación de riesgo. Esto fue un elemento básico para este estudio, en el que se determinó que el mayor número de peligros procedían de la Zona Roja, específicamente de las salas de aislamiento, en prácticas de manejo de desechos, la cubertería, lencería, vestuario y otros medios contaminados.
Los autores coinciden con lo señalado por (Yang Liu, 2020), en un estudio hecho en hospitales de Wuhan, en zonas de cambio de ropa o baños de pacientes, donde realmente se determinó que hay una carga viral importante, es decir, que la suspensión de aerosoles depositados en superficies (suelos, ropa protectora, sabanas) son una vía potencial de transmisión. Esto puede suceder, por ejemplo, a la hora de la limpieza o de retirar posible material infectado.14,15
Por otra parte, el establecimiento y cumplimiento de las medidas de bioseguridad constituyen necesidad básica para reducir el peligro. La inobservancia de las ordenanzas sanitarias relativas a la seguridad biológica implica desviaciones conductuales y elevado riesgo de contagio. En este estudio, a pesar de la implementación del protocolo, no todas las medidas dictadas fueron cumplidas por los pacientes.
Lo anteriormente planteado, coincide con Vasconez Z, pues indican en su estudio que el nivel de práctica de medidas de bioseguridad es adecuado, pero es necesario disminuir la incidencia de malos procedimientos. Por este motivo, es importante la difusión, entre el personal sanitario de medidas de bioseguridad y normas de comportamiento y de manejo preventivo de microorganismos potencialmente patógenos, con el propósito de disminuir la probabilidad de adquirir infecciones en el medio laboral.16
El riesgo es definido como la probabilidad de que un evento ocurrirá. Es la probabilidad cuantitativa de que un efecto a la salud ocurrirá, después que un individuo ha sido expuesto a una cantidad específica de un peligro.
En la evaluación del riesgo realizada en este estudio, mediante el cálculo de GP= PxExC, no se estableció un nivel mínimo ni máximo para el valor del riesgo, sino que el resultado demostró que, a mayor valor de Grado de Peligrosidad (GP), fueron mayores la magnitud del riesgo y las consecuencias, por lo que cobra importancia significativa el aseguramiento y cumplimiento de las medidas de bioseguridad.
Así quedó demostrado por Solans Lampurlanés, que señala que la evaluación de riesgos puede presentar diferencias muy importantes, atendiendo al tipo de exposición. Cuando la manipulación es deliberada, la evaluación de riesgos será relativamente simple, al conocerse las características de los microorganismos empleados y los procedimientos de utilización, así como los riesgos de exposición. Sin embargo, cuando la actividad no implica la manipulación deliberada de estos microorganismos o el emplearlos en el trabajo, la evaluación de los riesgos será más compleja y difícil.17
Este estudio aportó como elemento significativo que el número de riesgos fue menor al número de peligros, lo cual se debe a que algunos riesgos se relacionaron con más de un peligro. Antes de aplicar el protocolo, el número de peligros y riesgos asociados a estos fue mayor que los identificados luego de su puesta en práctica, de ahí la efectividad demostrada en su implementación.
En el presente estudio resultó significativa la valoración sobre el cumplimiento de las medidas de bioseguridad por zonas de riesgo. Se corroboró que a pesar de que los trabajadores tenían una preparación previa en materia de seguridad biológica y bioprotección, en ocasiones se constató la inobservancia de algunas de estas medidas en la primera etapa, aspecto modificado favorablemente luego de la puesta en práctica del protocolo.
Por consiguiente, este conjunto de medidas debe aplicarse sistemáticamente a todos los pacientes, al considerar que toda persona puede ser de alto riesgo; asimismo, identificar todo fluido corporal como potencialmente contaminante.(18
Los resultados de esta investigación son similares a los de Huamán D,en la investigación ya mencionada y quien encuentra una relación entre los que tienen un conocimiento alto (44%) en bioseguridad y realizan buenas prácticas, los que tienen un conocimiento medio (56%), efectuaron buenas prácticas el 28% y malas prácticas igualmente el 28%.19,20
Se considera que la administración del servicio tiene gran responsabilidad en mantener un ambiente laboral que contribuya para elevar la percepción individual y colectiva de los riesgos. Ese apoyo administrativo, además de dar respaldo moral y legal, incentivará al profesional en dirección a una toma de decisiones para la protección.21
Los autores coincidieron con Papone y Tamariz, en que a mayor nivel de conocimiento por parte del personal de salud, mejor será la práctica de medidas de bioseguridad durante los procedimientos hospitalarios. Además, es preciso tomar acciones como la capacitación constante y monitoreo de actividades, el empleo de manuales y protocolos de procedimientos, el uso de equipos de protección y mejoramiento de las estrategias sanitarias institucionales. (19,20














