Introducción
La diabetes mellitus (DM) modifica la historia natural de la aterosclerosis. Por ello, la repercusión de este proceso en los diferentes lechos vasculares constituye la principal causa de morbilidad y mortalidad, a pesar de todas las estrategias de prevención para evitar un evento aterotrombótico.1
La angiopatía diabética es la responsable de las principales causas de muerte en la DM, entre ellas, la enfermedad arterial periférica (EAP) -conocida por muchos como macroangiopatía diabética- representa una de las más temidas por su poder invalidante para el paciente y los altos costos que genera; ello la convierte en un verdadero problema de salud.2 Se caracteriza por la estenosis u obstrucción de la luz arterial debido a placas de ateroma en las extremidades inferiores, que provocan cambios hemodinámicos en el flujo sanguíneo con disminución de la presión de perfusión y, por tanto, isquemia de los tejidos. Constituye el principal factor de riesgo para las amputaciones mayores en las personas con esta enfermedad, por lo que se impone la necesidad de identificar tempranamente a los pacientes afectados.2,3,4
Con frecuencia esta complicación no es detectada por el paciente y su médico, debido a la ausencia de síntomas específicos como la claudicación intermitente por coexistir con una polineuropatía periférica, que altera la sensibilidad al dolor.3 Entre el 20 % y el 38 % de las personas con diabetes tiene EAP.5,6,7,8 En el Fremantle Diabetes Study, la frecuencia de diabéticos afectados es de 13,6 % con una incidencia anual del 3,7 % durante el seguimiento. En los de tipo 2, mayores de 70 años, la frecuencia aumenta y puede superar el 60 %-70 %.9-10
En Cuba, se ha reportado la EAP en personas con diabetes entre el 16 % y el 46 %.11,12,13,14) Rivero y otros11 estudiaron personas con diabetes pertenecientes a un área de salud de la Ciudad de Camagüey y hallaron una frecuencia de EAP de 44,3 %, a través del examen físico. Llanes y otros13 realizaron una búsqueda activa de EAP en un área de salud del municipio Cerro y detectaron un 16,3 % de los pacientes afectados. Todas las investigaciones anteriores, realizadas en Cuba, tuvieron en común que solo emplearon el examen físico para el diagnóstico de la complicación. Además de la afectación de múltiples lechos arteriales, se ha demostrado que la presencia de EAP per se, constituye un factor de riesgo independiente del incremento de la mortalidad y aumenta a medida que progresa la severidad de la complicación.15,16) En estudios poblacionales se ha observado que, por cada descenso de 0,1 del índice tobillo-brazo (ITB), se produce un aumento del 10,2 % del riesgo de experimentar un evento vascular mayor.17
Su aparición se ha asociado a factores como la edad avanzada, el sexo masculino, el tiempo de evolución de la diabetes y el descontrol glucémico mantenido.18,19,20,21,22,23
Entre los estudios complementarios, el cálculo del ITB resulta la herramienta fundamental para la identificación de la enfermedad arterial periférica. El ITB permite diagnosticar la enfermedad cuando el paciente esta asintomático y se muestra como un buen instrumento por ser barato, sencillo, no invasivo y reproducible para la pesquisa.26,27 En personas con diabetes la sensibilidad del método es de 90 % y la especificidad de 98 % para la detección de estenosis significativa mayor de 50 %.10,28,29
A pesar de todas las ventajas del método, el uso del ITB se ha visto cuestionado en personas con diabetes por la presencia de calcificación de la capa media arterial (esclerosis de Monckeberg) que padecen muchos de estos pacientes y que genera valores elevados del índice o falsamente normales (falsos negativos en la valoración del ITB). Por ello, un índice normal o alto no excluye de forma absoluta esta complicación.
Las principales razones para diagnosticar una EAP asintomática en individuos con diabetes son las de iniciar el tratamiento que reduzca el riesgo de episodios aterotrombóticos, no solo en las extremidades sino en otros lechos vasculares. Además, estos enfermos se educarían con más énfasis en la protección de sus pies y podrían remitirse al cirujano vascular y beneficiarse de tratamientos de revascularización en caso necesario.
En Cuba existen pocos reportes sobre esta complicación en estadio asintomático en personas con diabetes, por lo que en este estudio se propuso como objetivo determinar la frecuencia de enfermedad arterial periférica asintomática en personas con diabetes mellitus tipo 2, su relación con otras variables clínicas de la diabetes y las complicaciones de la enfermedad.
Métodos
Se realizó un estudio descriptivo transversal en 100 pacientes con DM tipo 2 del policlínico Cerro en 2019, en edades comprendidas entre 40 y 70 años.
Se excluyeron los pacientes con diagnóstico previo de EAP, sintomatología sugestiva de EAP, diagnóstico de síndrome de pie diabético, enfermedad renal diabética en estadios IV-V, y condiciones médicas o psicológicas del paciente que interfirieran en la realización de la investigación.
La EAP asintomática se estableció en pacientes sin diagnóstico previo de EAP, ni síntomas y signos sugestivos de ella, y la presencia de ITB de 0,9.30
Como ITB limítrofes se consideraron los valores del ITB entre 0,91 y 0,99.30
Las variables clínicas estudiadas fueron: edad (años), sexo (femenino, masculino), color de la piel (blanca, negra, mestiza), tiempo de evolución de la diabetes (años), antecedentes patológicos personales (enfermedades asociadas), actividad física, consumo de bebidas alcohólicas, tabaquismo, complicaciones relacionadas con la diabetes (polineuropatía diabética simétrica distal, enfermedad renal diabética en estadios I-III, enfermedad coronaria aterosclerótica, retinopatía diabética, enfermedad cerebrovascular aterotrombótica), peso corporal (kilogramos), talla (centímetros), índice de masa corporal, circunferencia abdominal, obesidad, presencia de pulsos periféricos y combinación de variables clínicas.
Variables a partir de los resultados del ITB:
Presión arterial sistólica (PAS) de cada una de las arterias exploradas (braquial derecha e izquierda; pedia derecha e izquierda; tibial posterior derecha e izquierda). Descripción: expresada en mmHg.
Índice tobillo brazo (ITB) calculado a partir de las PAS de cada una de las arterias exploradas. Descripción: Para calcular el ITB se utilizó como numerador la PAS de cada tobillo (arterias tibial posterior y pedia) y como denominador la PAS más elevada de las dos braquiales exploradas (brazo control).
Resultados del ITB: Se categorizó en: pacientes con EAP ≤ 0,90; normal 0,91-1,39; calcificados ≥ 1,4.10,24,25
EAP: dado por índices bajos en cualquiera de las dos arterias exploradas (tibial posterior o pedia) y en al menos una de las extremidades inferiores.
Severidad de la EAP: con respecto al ITB es ligera cuando tiene valores entre: 0,70-0,90; moderada: 0,40-0,69 y severa: < 0,40.10,24,25
Otras variables clínicas
Actividad física:
Consumo de bebidas alcohólicas:
Consumo abusivo: consumo de > 30 gramos de alcohol día (en hombres) y > 15 gramos de alcohol (en mujeres)
Tabaquismo:
Índice de masa corporal (IMC): IMC = peso/talla2 (Kg . m-2). Se estableció como escala de clasificación (sí/no) la presencia de obesidad si IMC ≥ 30.31
Circunferencia abdominal (CA): Se consideró aumentada:
Obesidad: se tomó en consideración para definir la obesidad (sí/no), al menos, uno de los criterios preestablecidos de obesidad definidos por las variables anteriores: IMC y/o CA.
Resultados
De los 100 pacientes estudiados, se identificaron 36 con índices bajos, lo que fue consistente con una EAP asintomática (36 %), mientras que solo un paciente (1 %) presentó índices altos, que significa arterias poco compresibles o calcificadas. La mayoría (63 %) tuvo índices superiores a 0,9 y menores que 1,40, lo cual se reconoció como normal. Cuando se extrajo de este último grupo a aquellos con valores del índice reconocidos como normales pero limítrofes (0,91-1,0), se observó que más de la mitad de este grupo (66,6 %), tenían índices comprendidos en esta nueva categoría de riesgo.
Teniendo en cuenta que un solo paciente tuvo índices altos, se incorporó al grupo de aquellos sin EAP para todos los análisis subsiguientes.
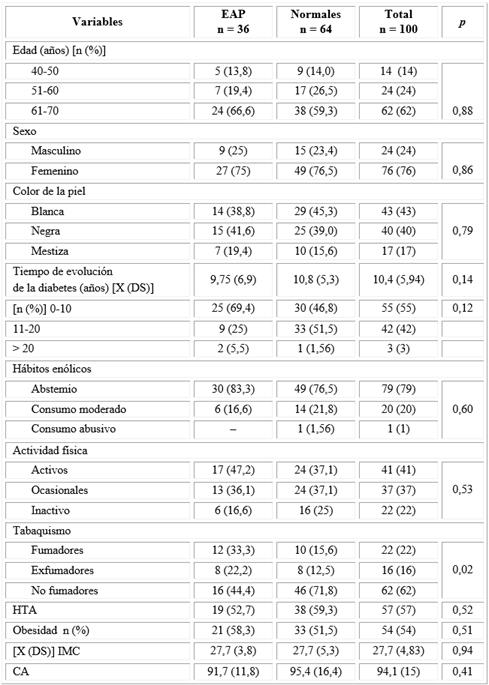
En la tabla 1 se muestran las variables clínicas de los pacientes según el resultado del ITB. La media de edad de todos los pacientes estudiados fue de 61,15 ± 7,4 años. Predominaron los del grupo entre 61 y 70 años. No hubo diferencias significativas entre la edad y la presencia de índices normales o bajos.
Con respecto al color de la piel, la frecuencia para los pacientes con color de la piel blanca y negra fue muy similar con respecto a los mestizos. El color de la piel no se relacionó con el resultado del índice (Tabla 1).
El 55 % de los pacientes tenían menos de 10 años de diagnóstico de la diabetes. De forma similar sucedió con la mayoría de los pacientes con EAP. Sin embargo, el tiempo de evolución de la diabetes no se asoció con la presencia de EAP según los resultados del índice (Tabla 1).
Con respecto al consumo de bebidas alcohólicas, el 79 % de los pacientes eran abstemios y no hubo pacientes con consumo abusivo. La mayoría de los que presentaron índices bajos resultaron abstemios. Asimismo, no hubo diferencias significativas entre este hábito tóxico y el resultado del ITB (Tabla 1).
En cuanto a la actividad física, la mayoría de los pacientes estudiados eran activos, seguidos por aquellos que lo practicaban de forma ocasional. Aquellos con índices bajos tuvieron similar comportamiento con respecto a toda la muestra. La actividad física no se asoció con la presencia de EAP según el resultado del ITB (Tabla 1).
El 62 % de los pacientes no fumaba mientras que el 38 % fumaba o había estado expuesto al hábito tabáquico en algún momento de su vida. La mayoría de los pacientes con EAP fumaba o era exfumador, por lo que el tabaquismo se relacionó de forma significativa con la presencia de índices bajos (Tabla 1).
Entre los antecedentes patológicos personales, la hipertensión arterial (HTA) fue la enfermedad asociada más frecuente en los 100 pacientes estudiados. De los 36 con EAP, 19 tenían diagnosticado HTA. Sin embargo, no hubo diferencias significativas entre la presencia de HTA con respecto a los resultados del ITB (Tabla 1).
Con respecto a la obesidad, el 54 % de los pacientes eran obesos por los valores del IMC o por la circunferencia abdominal. En los pacientes con EAP, más de la mitad resultaron obesos, sin diferencias significativas entre grupos. Los pacientes con EAP tuvieron menor circunferencia abdominal, pero sin diferencias significativas con respecto a los pacientes con índices normales. Las medias del IMC fueron muy similares en ambos grupos (Tabla 1).
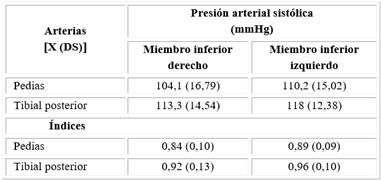
Con respecto a la afectación de los vasos en los pacientes con EAP, las arterias más frecuentemente afectadas fueron las pedias, con predominio de la derecha. Las arterias tibiales posteriores, tanto derecha como izquierda, se afectaron igualmente en frecuencia. Según la escala de gravedad, en todos los casos resultó ligera (ITB = 0,70-0,90), excepto en dos pacientes, en los cuales el daño fue moderado. Del total de pacientes con EAP, 16 (44,4 %) tuvieron afectación bilateral. La media de la presión sistólica de la arteria pedia derecha se mostró más baja, lo cual se correspondió con un índice menor. No obstante, las diferencias no fueron significativas entre un miembro y otro (p = 0,10) (Tabla 2).
Al realizar el análisis según el número de factores de riesgo (Tabla 3), se observó que la mayoría de las personas con diabetes tenía, al menos, un factor de riesgo asociado a esta enfermedad. En los pacientes con índices bajos, la EAP se manifestó en presencia o no de más factores de riesgo asociados a la diabetes. No hubo asociación entre la combinación de factores de riesgo con la EAP asintomática.
Tabla 3 Número de factores de riesgo según el índice tobillo-brazo
| Número de Factores de riesgo | EAP (n = 36) | Normales (n = 64) | Total (n = 100) |
|---|---|---|---|
| 0 | 3 (8,3) | 10 (15,6) | 13 (13) |
| 1 | 17 (47,2) | 30 (46,8) | 47 (47) |
| 2 | 13 (36,1) | 21 (32,8) | 34 (34) |
| 3 | 3 (8,3) | 3 (4,6) | 6 (6) |
Nota: p = 0,67.
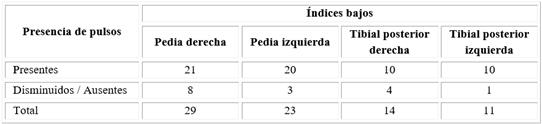
En la tabla 4 se observa que en los pacientes con EAP hubo predominio de los pulsos presentes con respecto a los disminuidos o ausentes en todas las arterias exploradas.
Discusión
Este estudio permitió identificar a nivel poblacional una de las complicaciones más devastadora de las personas con diabetes. Se identificaron 36 pacientes (36 %) con EAP asintomática, lo cual coincide con la mayoría de los estudios realizados en pacientes con diabetes.4,32
De manera general, la EAP se ha reportado en 6-30 % de población diabética en China.32,33,34,35) Mientras que Yan y otros28 hallaron solo el 4,6 % también en población asiática. De forma similar, en España se ha identificado entre el 11 % y el 32 %.36
Otros estudios han reportado 37,3 % de afectación en estadio más leve, lo que concuerda con este estudio.37,38) Llama la atención la baja frecuencia de pacientes con índices altos (1 %) -si bien no fue objetivo de la presente investigación-; la frecuencia de vasos poco compresibles o calcificados en la población diabética es mucho mayor, por lo que no se tiene una explicación para este hallazgo.
Otro aspecto interesante radica en el hecho de que, al separar los pacientes que tuvieron índices limítrofes (0,91-0,99) de la categoría de los índices normales, se observó que el 40 % de toda la muestra tenía índices en esta novedosa categoría de riesgo. Esto se considera un paso inicial en la progresión de la placa de ateroma y los pacientes se beneficiarían con intervenciones intensivas. Asimismo, se ha establecido que estos pacientes tienen un riesgo mayor de eventos coronarios y mortalidad por todas las causas en comparación con los que presentan índices normales, ya que se asocian con más factores de riesgo de forma similar a los enfermos EAP.39,40,41,42
La prevalencia de EAP aumenta con la edad. Escobar y otros9 evaluaron personas con diabetes, mayores de 70 años, y evidenciaron una prevalencia del 70,9 %. No obstante, en un estudio previo del Centro de Atención al Diabético del Instituto de Endocrinología, en pacientes menores de 60 años y con menos de 10 años de evolución de la diabetes se halló el 6,3 % de EAP asintomática.43
Existen estudios que han mostrado que la EAP afecta principalmente a los hombres.21) Sin embargo, hay una sólida evidencia que afirma similar afectación tanto en hombres como en mujeres, como se pudo evidenciar en este estudio, sin diferencias significativas en este sentido.44-45 En las personas de la raza negra se reporta un ITB menor comparado con otras poblaciones, aun con el ajuste de los factores de riesgo, lo cual se ha explicado por fenómenos fisiológicos; pero ello no implica una frecuencia mayor de EAP.46
En este estudio no hubo diferencias significativas con respecto a la presencia de índices bajos o normales, lo cual podría deberse a que en Cuba existe gran mestizaje, lo que determina que el color de la piel no sea un determinante de las particularidades propias de una raza pura.
El tiempo de evolución y la gravedad de la diabetes se correlacionan con la incidencia y el grado de afectación de la EAP.44,45,46,47 Se ha reportado un OR de EAP de 28,9 y 51,1 para la duración de la diabetes de 20-29 años y más de 30 años, respectivamente, en personas con diabetes de tipo 1, mientras que en los de tipo 2 es de 3,8 y 4,3 para la duración de 10-20 años y más de 20 años.48 Ello justifica que el ITB deba indicarse a todas las personas con diabetes con más de 10 años de la enfermedad. En los pacientes con menos tiempo de duración de esta, el riesgo resulta menor. Sin embargo, en el presente estudio la mayoría de los pacientes diagnosticados tenían menos de 10 años, lo cual hace reflexionar sobre la importancia de la búsqueda de esta complicación desde el diagnóstico de la DM de tipo 2, ya que se conoce la existencia de un período de tiempo variable que precede a la diabetes clínicamente manifiesta, en la cual la resistencia a la insulina y los estadios prediabéticos aceleran el proceso aterosclerótico. Así, por ejemplo, en un estudio previo realizado en personas con factores de riesgo aterogénico se demostró que la mayoría de los casos con EAP eran prediabéticos, de ellos el 77 % tenía prediabetes doble. Con respecto a la resistencia a la insulina, el 88 % de los enfermos con EAP mostraron resistencia a la insulina, lo que explicaría por qué fue frecuente la complicación en los menores de 10 años en este estudio.49
El consumo moderado de bebidas alcohólicas se asocia con una menor prevalencia de síndrome metabólico, diabetes, enfermedad cardiovascular y EAP, pero no con ictus, cuando se compara con una población mediterránea no consumidora de alcohol. Sin embargo, el consumo abusivo se asocia con un incremento de todas las causas anteriores.50) En este estudio la mayoría de los pacientes con EAP resultaron abstemios y no se demostraron diferencias significativas entre el consumo de alcohol y los resultados del índice.
Se conoce que la inactividad física representa un factor de riesgo cardiovascular y aumenta la mortalidad por todas las causas.51) El ejercicio físico previene la aparición de EAP a través de la modulación de la inflamación y la función endotelial. La mayoría de los pacientes estudiados realizaban ejercicios de forma activa, incluso los pacientes con índices bajos, pero no hubo diferencias significativas entre los grupos.
El tabaquismo se considera el factor de riesgo modificable más importante para el desarrollo de la EAP y tiene una relación dosis dependiente.15) La investigación Edimburgh Artery Study concluyó que los fumadores tenían 4 veces más riesgo de desarrollar EAP que los no fumadores.52) En este trabajo, la mayoría de los pacientes no fumaban. Sin embargo, la mayoría de aquellos con EAP eran fumadores o exfumadores. Otras investigaciones hallaron similares resultados.33,38
La presencia de HTA se asocia con la arteriopatía periférica. Los pacientes hipertensos tienen entre 2,5 y 4 veces más riesgo de desarrollar claudicación que los normotensos. En sujetos hipertensos pueden estar presentes índices bajos en el 27,5 % de los pacientes.53,54) Los resultados de Emdin y otros55 demuestran que la presión arterial sistólica se comporta como un riesgo continuo relacionado con la aparición de EAP. En esta investigación no hubo relación entre la presencia de HTA y los resultados del ITB, lo cual coincide solo con algunos de los estudios revisados, en los cuales no se pudo demostrar asociación. Ello podría deberse a este tipo de relación multicausal, en la cual no se pudo controlar la presencia de otros factores de riesgo como el control glucémico ni tampoco el tiempo de exposición de cada uno de los factores.
Se conoce que la obesidad es uno de los factores más importantes de riesgo para el desarrollo de la enfermedad cardiovascular. Sin embargo, varios estudios han reportado un fenómeno contradictorio, conocido como “paradoja de la obesidad”, en el cual el peso corporal se comporta como un factor protector de mortalidad y supervivencia.56,57,58,59) La relación con EAP constituye el factor de riesgo con resultados más controversiales. Algunos estudios epidemiológicos no han hallado asociación; otros, por el contrario, evidencian una asociación inversa entre el IMC y la EAP, y lo han catalogado como una verdadera contradicción.60) Ix y otros61 estudiaron adultos mayores y en la muestra general no hallaron asociación. Por el contrario, entre las personas con buen estado de salud, que nunca fumaron, se evidenció una asociación positiva entre el IMC y la EAP. Estos autores concluyeron que el tabaquismo, el pobre estado de salud, la pérdida de peso corporal y la EAP coexistían con frecuencia en los adultos mayores y, por tanto, dificultaban la interpretación de esta relación. Al excluir estas variables confusoras, se observó que el sobrepeso corporal se asoció con la subsecuente EAP. En este estudio no se observó asociación, lo cual podría justificarse de forma similar a lo explicado para la HTA. En este estudio los pacientes con EAP tenían mayor IMC y circunferencia abdominal, aunque ello no fue significativo.
La asociación de factores de riesgo aumenta el riesgo de que aparezca una EAP debido a su origen multicausal. Wilcox y otros19 estudiaron personas con diabetes y observaron que la prevalencia de EAP aumentó de 4,3 %, con la presencia de 1-2 factores de riesgo, a 7,3 %; y a 12 % con 3-4 y más de 5 factores asociados. Ellos concluyen que la diabetes en asociación con otros factores de riesgo cardiovascular confiere un alto riesgo de desarrollar EAP aún en aquellos que no tienen complicaciones de la enfermedad. En este estudio, se podía esperar que la combinación de las variables clínicas (HTA, tabaquismo, obesidad), consideradas factores de riesgo para la aparición de complicaciones, se asociara de forma significativa con una mayor frecuencia de EAP. Sin embargo, no ocurrió así, lo cual podría justificarse porque en este estudio se desconoce el tiempo de exposición a cada uno de estos factores, lo cual podría resultar determinante para la aparición de las alteraciones vasculares que se les han asociado a estas.
El examen físico tiene baja sensibilidad para detectar EAP, particularmente en individuos asintomáticos. La palpación de los pulsos periféricos permite sospechar la enfermedad, pero tiene limitaciones debido a la presencia de variantes anatómicas en los vasos y la presencia de vasos calcificados. Los pulsos pedios pueden estar ausentes entre el 15 %-30 % de la población de forma constitucional.62,63,64,65) En la guía para el manejo de la EAP de 2019, emitida por la Sociedad Europea de Medicina Vascular (ESVM, por sus siglas en inglés), se plantea que puede haber un error con el examen físico hasta en un tercio de los pacientes, debido al factor dependiente del examinador, la presencia de edema o las variaciones anatómicas de los vasos. Con una sensibilidad del 20 %, la palpación de pulsos resulta insuficiente para detectar la EAP, por lo que debe combinarse con la auscultación (sensibilidad: 75 %; especificidad: 40 %).66
En contraste con lo anterior, la presencia de pulsos no siempre se correlaciona con la ausencia de isquemia. Armstrong y otros67 estudiaron la exactitud del examen físico vascular periférico para detectar la EAP en una muestra heterogénea de pacientes, entre los cuales solo el 30,3 % eran diabéticos. Los resultados mostraron que todos los componentes del examen físico -la palpación de los pulsos pedios y tibiales posteriores, así como la auscultación femoral- tuvieron baja sensibilidad para detectar ITB bajos. Sin embargo, la combinación de todos ellos, catalogada como un examen físico vascular periférico normal- tuvo una exactitud muy similar al ITB para la detección de EAP (VPP = 94,9 %), por lo que se reafirmó su utilidad. Los resultados de este estudio coinciden con los hechos antes descritos, ya que la mayoría de los pacientes con EAP tuvieron pulsos presentes con respecto a los disminuidos o ausentes en todas las arterias exploradas.
Este estudio presentó como limitaciones no poder precisar el control metabólico del paciente desde el diagnóstico de la diabetes -incluidos el control glucémico y lipídico, y la presión arterial-, ni el tiempo de exposición a estos, teniendo en cuenta que la etiología de las complicaciones macrovasculares, entre ellas la EAP, era multifactorial. No obstante, se controló la presencia de otros factores de riesgo y complicaciones.
Se concluye que la EAP asintomática representa una complicación frecuente en las personas con diabetes de tipo 2 pertenecientes al policlínico Cerro.