Introducción
A finales del año 2019 se registraron en China varios pacientes afectados por una infección pulmonar de etiología no conocida, con una clínica similar a una neumonía viral. Se identificó en las muestras de tracto respiratorio inferior como agente causante del brote, a un nuevo tipo de virus de la familia Coronaviridae, al que se denominó SARS-CoV-2, agente responsable de la enfermedad que pasó a denominarse COVID-191 y que se ha convertido en uno de los mayores azotes sobre la salud mundial del presente siglo: la pandemia de SARS-CoV-2. La familia de Coronaviridae son responsables de infecciones leves a nivel del tracto respiratorio superior en personas adultas inmunocompetentes. Esto puede causar cuadros más graves, como síndrome de distrés respiratorio agudo (SDRA) grave y sepsis, en pacientes con factores de riesgo: enfermedad cardiovascular (10,5 %), diabetes (7,3 %), enfermedad respiratoria crónica (6,3 %), hipertensión arterial (6 %) y enfermedad oncológica (5,6 %).1,2
La transmisión de la infección persona-persona se produce, fundamentalmente, por gotas respiratorias y por contacto con material contaminado a través de las mucosas (oral, ocular, fecal y nasal). También podría transmitirse por aerosoles en procedimientos terapéuticos que los produzcan. El período de incubación medio se encuentra entre 5,2-12,5 días, aunque existen casos con períodos de incubación de 24 días.1
La pandemia por COVID-19 y el síndrome respiratorio agudo grave de tipo 2 (SARS-CoV-2) tiene un alto impacto mundial, tanto en la esfera económica como en los sistemas de salud, además de que, probablemente, tengan consecuencias psicológicas y sociales insospechadas. Cuba no escapa a ninguno de esos efectos.
En respuesta a los desafíos, en rápida evolución, que enfrentan los hospitales relacionados con el brote de la enfermedad por Coronavirus 2019 (COVID-19), y las amplias llamadas para reducir los procedimientos quirúrgicos “electivos”, no es posible definir la urgencia médica de un caso, únicamente si está en un programa de cirugía electiva. Si bien algunos pacientes pueden posponerse indefinidamente, la gran mayoría de los que se les realiza procedimientos quirúrgicos están asociados con una enfermedad progresiva (como cáncer, enfermedad vascular e insuficiencia orgánica) que continuará progresando a tasas variables específicas de la enfermedad. A medida que estas condiciones persisten y, en muchos casos, avanzan en ausencia de intervención quirúrgica, es importante reconocer que la decisión de cancelar o realizar una intervención debe tomarse en el contexto de numerosas consideraciones, tanto médicas como logísticas.1,2
Se desconoce el impacto del estrés quirúrgico y de la anestesia (inflamación asociada, atelectasias, entre otras) sobre la predisposición a una nueva infección por COVID-19, o la exacerbación de la infección en un paciente infectado por este virus y que además se encuentre en un programa de cirugía electiva.3,4,5,6,7
El tratamiento quirúrgico electivo inaplazable requiere la adopción de medidas especiales y minimizar la posibilidad de contagio entre pacientes, la exposición del personal sanitario y el desarrollo de complicaciones posoperatorias.
Esta investigación tuvo como objetivos describir y mostrar los principales resultados del protocolo de actuación perioperatorio para la conducción anestesiológica de pacientes programados para procedimiento quirúrgico electivo durante la pandemia por SARS-CoV-2.
Métodos
Se realizó un estudio observacional descriptivo longitudinal y prospectivo de los pacientes que se sometieron a procederes quirúrgicos electivos (cirugías oncológicas o patologías benignas) y procederes de diagnóstico, en el período comprendido entre marzo de 2020 hasta enero de 2021 en el Centro de Investigaciones Médico Quirúrgicas. Además, se realizó una revisión de la literatura, cuya base de datos más utilizada fue PubMed.
Se incluyeron los pacientes asintomáticos y sin historia epidemiológica de contacto con algún paciente positivo o sospechoso de COVID-19. A todos los enfermos se les indicó en el estudio preoperatorio rutinario, la realización de un PCR para SARS-CoV-2, 72 h previas a la cirugía o proceder a realizar, según indica el protocolo.
Se excluyeron de esta investigación los pacientes que presentaron patologías quirúrgicas urgentes y aquellos que presentaron cualquier síntoma respiratorio o sugestivo de un proceso séptico activo.
La evaluación preoperatoria se hizo muy detallada, con el fin de determinar el estado de los pacientes según la clasificación de la Sociedad Americana de Anestesiología (ASA, por sus siglas en inglés) y obtener la mayor cantidad de información relacionada con los aspectos epidemiológicos:6,7
Procedencia en los 14 días previos de cualquier localidad con alta incidencia de la enfermedad.
Contacto con pacientes confirmados o sospechosos de la enfermedad.
Antecedentes de enfermedades crónicas cardiovasculares y respiratorias.
Presencia de enfermedades oncológicas e inmunosupresoras.
Uso de inmonusupresores.
Embarazo.
Presencia con sintomatología de dolor de garganta, dolores musculares, diarreas, fiebre, tos y dificultad para respirar.
Las variables analizadas fueron:
Tipos de técnicas anestésicas.
Diferentes vías de acceso quirúrgico.
Presencia de síntomas respiratorios en el posoperatorio inmediato y mediato.
Ausencia de síntomas respiratorios en los profesionales sanitarios asistentes.
Realización de PCR para SARS-CoV-2 a los pacientes en el posoperatorio inmediato.
El seguimiento posoperatorio se realizó por el médico de asistencia a través del método clínico, y estuvo orientado la realización de un PCR en las primeras 72 h del posoperatorio. En los casos en los que el resultado fue positivo, se procedió al estudio del equipo quirúrgico y resto del personal de asistencia que estuvo en contacto con el paciente.
Los datos fueron tomados de las historias clínicas de los enfermos y se creó un modelo de recolección para tales efectos.
Procedimiento según recomendaciones internacionales
Aun en aquellos casos no confirmados, en el actual contexto de pandemia, se asumió que todos los pacientes fueron positivos y se tomaron las mismas medidas de protección para evitar una exposición innecesaria del personal.
La anestesia regional se prefirió sobre la anestesia general en pacientes diagnosticados con COVID-19, siempre que el proceder quirúrgico lo permitió, en aras de disminuir el riesgo de trasmisión al personal médico.
La utilización del equipo de protección personal (EPP) por los anestesiólogos fue obligatorio. En nuestro ámbito los módulos de EPP están limitados y se suplieron con el uso de ropa quirúrgica desechable (doble bata quirúrgica), de máscara KN95, gafas plásticas y doble guantes quirúrgicos. Este aditamento se utilizó, independientemente, de la técnica anestésica seleccionada (regional o general), y se tuvo como precaución retirarlo al final de la asistencia al paciente por la alta posibilidad de exposición al contagio. Además, se limitaron los movimientos del personal durante la realización de los diferentes procederes y se mantuvo la distancia de seguridad (mínima de 1 m) con colegas y pacientes.8
Una vez comenzado el acto anestésico, la máquina de anestesia y los diferentes equipos de monitoreo se cubrieron con plástico o nailon. Se contó con un sistema de aspiración cerrada para reducir la producción de aerosoles virales, y se colocaron en bolsas de plástico los dispositivos desechables con los que se manejó la vía aérea. Las hojas del laringoscopio no desechables se esterilizaron al final de cada uso.6,8,9,10,11
Los parámetros de la máquina de ventilación fueron ajustados antes de la entrada del paciente al quirófano y el cálculo del volumen corriente fue de con 6 mL/kg de peso, una FiO2 mayor al 50 %, y uso de PEEP fisiológica, según fue necesario.
Se tuvieron en cuenta las recomendaciones internacionales para la realización de la inducción de la anestesia, individualizada a cada paciente (se recomienda la inducción de secuencia rápida sin la presión cricoidea).
Estudios publicados10,11 refieren que es obligado el uso de un filtro HPB en el extremo distal conectado a la mascarilla y ajustarla a la cara del paciente cubriendo nariz y boca para evitar fugas. Estas orientaciones fueron seguidas en cada caso, en los que se usó método anestésico general. Se colocaron gasas que ocluyeron la apertura oral alrededor del tubo orotraqueal (OT) para reducir la aerolización mientras se estuvo ventilando el paciente.
Siempre estuvo preparado y al alcance un dispositivo supra glótico para manipular a pacientes con vía aérea difícil.11
Para la extubación se emplearon medidas que disminuyeron los reflejos de la vía aérea. Al retirarse el tubo OT se le colocó la mascarilla KN95 al paciente y se ventiló con oxígeno, en los casos necesarios, por debajo de esta.
En aquellos casos que el paciente debió ser trasladado con tubo orotraqueal a la UCI, en el momento de realizar el cambio del ventilador se pinzo el tubo OT antes de desacoplarlo.9,11
Al final de la cirugía se desechó todo en bolsas de plástico, las cuales se sellaron para la salida de la unidad quirúrgica.
Los equipos quirúrgicos designados para intervenir estos pacientes tuvieron un entrenamiento amplio y apropiado, según recomendaciones internacionales.
Resultados
Se realizaron 760 actuaciones anestésicas dentro de quirófano en procederes electivos. De ellas, 283 fueron con anestesia general y 477 con anestesia neuroaxial (Tabla 1).
Anestesia fuera del quirófano: se realizaron 876 procedimientos, la mayoría por enfermedades oncológicas.
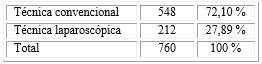
La relación entre procederes con técnicas abiertas y laparoscópicas se inclina a favor de las primeras (548 cirugías abiertas y 212 por vía laparoscópica) (Tabla 2).
No hubo ningún paciente con síntomas respiratorios (tos, dolor de garganta y disnea) y/o fiebre en las primeras 72 h del posoperatorio.
Solo existió un enfermo con PCR para SARS-CoV-2 positivo y la presencia de síntomas respiratorios después de tres días de la intervención quirúrgica (Tabla 3). Se realizó aislamiento y toma de muestras para PCR para SARS-CoV-2 a todos los profesionales que tuvieron contacto con esta paciente antes, durante y después de su salida del quirófano y ninguna fue positiva al virus.
Discusión
Es indispensable que en todos los escenarios se tomen mayores precauciones en la protección del personal de salud, además de adaptar la práctica de procedimientos anestésicos que reduzcan al máximo la exposición de secreciones respiratorias del paciente y el riesgo de transmisión viral perioperatoria al personal de salud y a otros pacientes. Por otro lado, las instituciones tendrán la obligación de facilitar los medios necesarios para que se apliquen las medidas de prevención adecuadas del personal según los protocolos clínicos y las normativas vigentes.
La tabla 1 muestra el uso de la técnica nueroaxial en un porcentaje mayor en relación con aquellas técnicas en las que se aborda la vía aérea (casi la duplica). Esto se valida con lo recomendado por las diferentes sociedades de anestesiólogos en el mundo, puesto que la anestesia neuroaxial está recomendada siempre y cuando el proceder quirúrgico lo permita. La anestesia regional también puede mejorar la recuperación y limitar algunas complicaciones frecuentes de la cirugía.12,13 Además, se disminuye el riesgo de manipular la vía aérea, y las eventuales complicaciones pulmonares (laringo-espasmo, bronco-aspiración, entre otras.) que se pueden derivar en pacientes que ya tienen compromiso de su sistema respiratorio, con el uso de técnicas regionales (bloqueos de nervios, técnicas neuro-axiales), con la ventaja adicional, que estas técnicas ofrecen excelente manejo del dolor, disminuyen el consumo de opioides, las náuseas y vómitos en el posoperatorio.
En la tabla 2 se puede observar que se realiza un mayor número procedimientos quirúrgicos abiertos que de técnicas de mínimo acceso, lo que coincide con lo recomendado en los diferentes protocolos de la OMS, ya que la cirugía laparoscópica tiene el riesgo de exposición al aerosol para el equipo quirúrgico. Generalmente, el electrocauterio utilizado en la cirugía laparoscópica puede producir grandes cantidades de humo, este aerosol no puede desactivar, eficazmente, los componentes celulares del virus en los pacientes.13,14,15
Por lo tanto, se recomienda priorizar la vía de abordaje que sea más beneficiosa para el paciente, independientemente, de su infección por COVID-19. En caso de emplearse la vía laparoscópica, siempre se extremaran las medidas de protección de la vía aérea y mucosas y se tendrá especial precaución de no realizar exposiciones directas durante los momentos en los que exista algún tipo de salida de gas (evacuaciones puntuales, exulflación final). Así mismo, aunque no existe evidencia al respecto, en caso de disponer de ellos, sería recomendable utilizar filtros de humo en las cánulas de cada uno de los puertos de laparoscopia.
Otro de los resultados muestra la presencia de un caso asintomático que se corroboró como positivo en el posoperatorio mediato, pero dentro del universo de pacientes, no resultó significativo. Además, en este caso se realizó aislamiento y toma de muestras para PCR para SARS-CoV-2 a todos los profesionales que tuvieron contacto con esta paciente antes, durante y después de su salida del quirófano.
El hecho de que la paciente presentara su primer PCR negativo hace inferir que se encontraba en el período de incubación de la enfermedad en el momento que le fue tomada la muestra en el preoperatorio. Con esto se confirma la alta incidencia de casos asintomáticos en nuestro país que, actualmente, ronda en el 46,1 %. De ahí la indiscutible importancia de la protección del personal sanitario, de una adecuada manipulación de la vía aérea del enfermo, y siempre tener presente que deben de ser tratado, durante todo el perioperatorio, como sospechosos.13,15
Con la casuística se ha demostrado la eficacia del método de enfrentamiento a pacientes quirúrgicos al no haber existido contagio intrahospitalario. Los especialistas involucrados en el manejo de la vía aérea deben disponer de algoritmos y del material necesario para garantizar una atención perioperatoria de calidad.