INTRODUCCIÓN
El micetoma (pie de madura, maduromicosis o tumor por hongo) es un síndrome anatomoclínico de tipo inflamatorio crónico que se caracteriza por aumento de volumen, deformación de la región que afecta y lesiones de aspecto nodular y fistulizadas de las que drena un exudado filante que contiene las formas parasitarias denominadas granos; es una infección subcutánea por implantación. Por su etiología se divide en dos tipos: eumicetoma, causado por hongos filamentosos, y actinomicetoma, provocado por diversos actinomicetos filamentosos aerobios (bacterias).1,2,3,4 Esta enfermedad se ha informado en Asia, América Latina, Europa y África; sin embargo, la mayoría de los casos se notifican en Sudán, India y México y son escasos los informes desde África, pero se sabe que es un problema de salud importante en las regiones tropicales y subtropicales. Por esta razón la Organización Mundial de la Salud (OMS) reconoció recientemente el micetoma como una enfermedad tropical desatendida (ETD) durante la 69 Asamblea Mundial de la Salud.2,3
Los datos epidemiológicos de diferentes áreas demuestran que los varones se ven más afectados (proporción de sexos 3-4:1), con edades comprendidas entre la tercera y la cuarta décadas de la vida (de 20 a 40 años). Algunos estudios han informado que entre el tres y el 5% de los casos afectan a niños comprometidos con el trabajo de campo.1,2,3,4 El micetoma es común en personas que trabajan en condiciones rudimentarias, sin ropa protectora o zapatos, que conducen a la presentación de la enfermedad, principalmente en trabajadores rurales pobres o amas de casa que participan en actividades al aire libre.4 Son varios los estudios que se han realizado desde el continente africano acerca del comportamiento del micetoma;3,4,5,6 sin embargo, no existe informe alguno de esta afección en Botswana porque esta condición no es de declaración obligatoria y porque la magnitud y la carga de morbilidad que representan no están bien definidas. Con estos fines compartir cualquier información disponible resulta válido, motivo por el que se presenta este caso.
INFORMACIÓN DEL PACIENTE
Paciente femenina de 41 años, residente en el Distrito de Kasane, aproximadamente a 550 km de la Ciudad de Francistown, Botswana, de la raza negra, ama de casa, con antecedentes de virus inmunodeficiencia humana (VIH) positivo, con ocho años de evolución y adherida a tratamiento antirretroviral. Refirió traumas leves recurrentes en ambos pies y alegó que acostumbra a no utilizar calzado en casa. Acudió a la Consulta de Dermatología porque hace cuatro años comenzó con lesiones en el pie izquierdo, inicialmente nódulos indoloros que luego comenzaron con exudación amarillenta, dolor moderado e inflamación en esa área. Informó haber llevado múltiples tratamientos con analgésicos y antibióticos, sin mejoría clínica. Durante el examen físico se evidenciaron nódulos de color amarillo tenue en el pie izquierdo, con orificios fistulosos y exudado seropurulento, con granos amarillentos, así como edema, dolor y eritema perilesional con deformidad asociada (Figuras 1 y 2); en la región inguinal izquierda se constataron adenopatías dolorosas. Inicialmente el diagnóstico clínico fue de micetoma, sin poder definir la etiología bacteriana o fúngica; se le indicaron estudios complementarios para precisar el agente causal y la estrategia terapéutica.
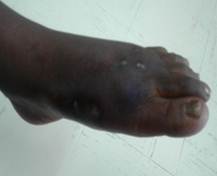
Figura 1 Aspecto clínico de las lesiones localizadas en el dorso del pie izquierdo en las que se observa aumento de volumen y deformidad. Micetoma
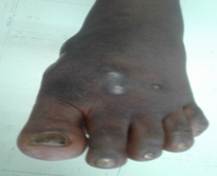
Figura 2 Dermatosis crónica en el pie izquierdo, que muestra orificios fistulosos y gránulos blanco-amarillentos. Micetoma
Exámenes de laboratorio
Leucograma: 7,61x103 U/l
Neutrófilos: 64,3%
Linfocitos: 28,3%
Monocitos: 7,00%
Eosinófilos: 0,30%
Basófilos: 0,10%
Conteo de glóbulos rojos: 3,93x106 U/l
Hemoglobina: 11,3 g/dl
Hematocrito: 36,5%
Conteo de plaquetas: 337x103 U/l
Urea: 2,93 mmol/l
Creatinina: 47,70 umol/l
Glicemia: 6,50 mmol/l
Aspartato amino transferasa: 24 U/l
Alanina amino transferasa: 39,2 U/l
Proteínas totales: 86,80 g/l
CD4%: 21,22%
Conteo absoluto de CD4: 260 células
Carga viral VIH: <400
Histopatología
El estudio macroscópico a partir de tejido (biopsia de piel del pie izquierdo) informó que se recibió un tejido cutáneo de 1,3x0,7 cm en el que la superficie mostraba un trayecto fistuloso sinuoso con exudado seropurulento y gránulos blanco-amarillentos en su interior; microscópicamente la tinción de hematoxilina eosina (H-E) evidencia una reacción granulomatosa, un grano lobulado rodeado de polimorfonucleares, con zona intensamente basófila en su interior y área eosinófila hialina en su contorno (imagen en sol radiante), esta estructura representa el grano actinomicético característico de esta enfermedad (actinomicetoma) -Figura 3-.
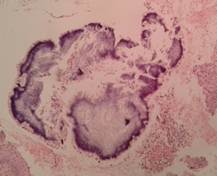
Figura 3 Granuloma actinomicético, se aprecian las clavas eosinófilas, características de Nocardia spp. (H-E 40x)
Microbiología
El examen microbiológico fue hecho con métodos tradicionales y reveló:
Tinción de Gram: bacilos Gram-positivos en cadena, ramificados, no esporulados (Figura 4). La coloración de Ziehl-Neelsen mostró su carácter ácido resistente y en la preparación con hidróxido de potasio (KOH) al 10% no se constataron estructuras fúngicas. Se sembró la muestra en agar dextrosa sabouraud (ADS), en ADS con cloranfenicol y cicloheximida (ADSCC), en agar sangre (AS), en agar chocolate (ACH) y en agar Mc Conkey (AMcC) y se incubó a 25ºC y 35ºC respectivamente, en presencia de oxígeno. Se obtuvo un crecimiento del agente causal aproximadamente a las 72 horas, se produjo una colonia rugosa de color blanco amarillento seca (colonias rugosas de color blanco-amarillento impresionan profundamente ancladas en el agar) -Figuras 5 y 6-. El aislamiento y la identificación de la cepa tuvieron en cuenta su comportamiento frente a las coloraciones utilizadas, sus características culturales morfológicas y algunos rasgos bioquímicos; no todos los medios de cultivos y los reactivos necesarios estuvieron disponibles, lo que no permitió la identificación de la especie, pero si la definición del género como Nocardia.
Informe radiológico
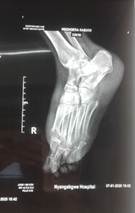
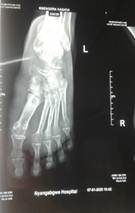
Se definió un aumento en la densidad de las partes blandas del pie izquierdo que condicionaba un aumento de grosor, se apreciaron signos radiológicos de osteoporosis, predominantemente yuxtaarticular. Espacios interfalángicos disminuidos y deformidad en penachos de falanges distales. No se definen imágenes osteolíticas u osteoblásticas, no imágenes de pérdida de la continuidad ósea que sugieran fracturas y no periostitis, lo que confirma la no existencia de compromiso óseo relacionado con la enfermedad.
En la radiografía regional: pie izquierdo, vistas frontal y lateral (Figuras 7 y 8).
Se concluyó el caso como actinomicetoma por Nocardia spp. y se inició tratamiento con trimetropim/sulfametosaxol (800/160 mg una vez al día), combinado con dapsona (diaminodifenil-sulfona) -100 mg diarios-, dosis única. Se logró la total resolución de las lesiones en la semana ocho de evolución. Luego de su remisión la paciente no regresó a la consulta para seguimiento.
DISCUSIÓN
El actinomicetoma o micetoma actinomicético es causado por actinomicetos filamentosos, aerobios, Gram positivos; la mayoría de los casos están comprendidos en tres géneros: Nocardia, Actinomadura y Streptomyces; Nocardia brasilensis y Nocardia asteroides son especies frecuentemente aisladas.1,4,7 El eumicetoma o micetoma eumicético es causado por hongos filamentosos, tabicados, pigmentados o negros e hialinos o blancos. Los agentes etiológicos quedan comprendidos en varios géneros, dentro de los que destacan los hongos negros (Madurella, Pyrenochaeta, Exophiala, Leptosphaeria y Curvularia) y los hongos blancos (Pseudallescheria, Acremonium y Fusarium).1 La presentación clínica puede ser similar, independientemente del agente patógeno causal; sin embargo, la etiología bacteriana o micótica de esta enfermedad define su manejo terapéutico y, en muchas ocasiones, su evolución y su pronóstico.
El micetoma es endémico en las regiones tropicales y subtropicales, entre las latitudes 15° Sur y 30° Norte (áreas áridas con cortas temporadas de lluvia, países ubicados entre los trópicos de Cáncer y Capricornio). A esta área se la ha denominado como el “cinturón geográfico del micetoma”, que incluye a países como Arabia Saudita, Argentina, Brasil, Colombia, India, México, Nigeria, Senegal, Somalia, Sudán, Venezuela y Yemen, entre otros.1,2,3,4,5
Los agentes causales del micetoma presentan variaciones considerables en su distribución geográfica pero, en general, tienen en común el ser más frecuentemente informados en zonas geográficas áridas, secas, con estación de lluvias corta y humedad relativa baja. Los eumicetomas predominan en África, Asia y, especialmente, en la India, mientras que los actinomicetomas son más comunes en Latinoamérica. En el mundo, el 60% de los casos que se informan corresponde a actinomiceto y el 40% a eumicetoma.5,6 Solo alrededor del 20% de los países africanos han publicado información al respecto.4 La enfermedad afecta principalmente a pacientes adultos jóvenes en edades productivas de la vida; sin embargo, se ha descrito micetoma en todas las edades. Los grupos de riesgo comunes incluyen agricultores, pastores y trabajadores en un entorno de bajo nivel socioeconómico, es una enfermedad subcutánea granulomatosa crónica precedida por la implantación traumática del agente patógeno, clásico ejemplo dentro de las enfermedades desatendidas o enfermedades olvidadas.1,3,6,7
El padecimiento que se describe se presenta en la piel y el tejido celular subcutáneo, pero puede igualmente comprometer la fascia muscular, los tendones, los músculos y los huesos. Los miembros inferiores, seguidos de los superiores, son las regiones más afectadas, pero también se han informado en el tórax, la pared abdominal, la mandíbula, los senos paranasales, la órbita, los párpados, el cráneo y el sistema nervioso central, la vulva, el escroto y las incisiones quirúrgicas. Las lesiones se caracterizan por aumento de volumen, que puede estar acompañado por la presencia de fístulas y exudado seropurulento, de evolución lenta y progresiva durante meses o años.8 Para lograr la curación es importante definir la etiología fúngica o bacteriana porque el tratamiento para cada uno es completamente diferente. Actualmente el actinomicetoma se trata con antibióticos, que pueden usarse solos o en diferentes combinaciones, según la gravedad, la diseminación y la ubicación de la enfermedad. Por lo general la curación médica se logra si el paciente recibe un tratamiento adecuado; por el contrario el tratamiento del eumicetoma consiste en antifúngicos y escisión quirúrgica. La curación médica es más difícil de obtener y la extensión y la localización de la enfermedad pueden llevar a lesiones crónicas progresivas que, a menudo, conducen a la amputación; en ambas formas de micetoma se necesita un tratamiento prolongado. Tres géneros (Nocardia, Streptomyces y Actinomadura) comprenden los agentes causales más frecuentes del actinomicetoma.9Nocardia brasiliensis, particularmente, es citada por varios autores como la causa más común de micetoma hasta el momento.6,10
Nocardia spp. son bacilos Gram positivos aerobios, filamentosos, ramificados, que se fragmentan en elementos cocoides y bacilares, ácido alcohol resistentes, que poseen un micelio aéreo característico, visible al microscopio óptico. Estos microorganismos son inmóviles, no capsulados, no esporulados, con metabolismo oxidativo, catalasa-positivos. La mayoría de las especies se desarrollan a 20°C y hasta 45°C. La apariencia colonial es variable: puede ser lisa, granular, irregular, arrugada o apilada. Los pigmentos tipo carotenoides confieren a las colonias tonos naranja, rosa, rojo o amarillo en medios de cultivo sólidos. Se pueden producir pigmentos solubles de color marrón o amarillento difusibles. En el medio de cultivo desprenden un olor característico a moho o tierra mojada. Se encuentran presentes en el suelo, la materia orgánica en putrefacción y en aguas. No forman parte de la microbiota humana ni animal, pero pueden producir distintas enfermedades en ambas especies. Las formas invasivas comprenden la nocardiosis pulmonar y la enfermedad diseminada que afectan notoriamente a pacientes inmunodeprimidos. La nocardiosis cutánea primaria se observa en pacientes inmunocompetentes y puede presentarse como actinomicetomas e infecciones superficiales de la piel, con pústulas, abscesos, granulomas o celulitis, o como formas linfocutáneas.10
El tratamiento médico eficaz del actinomiceto se inició a principios de los años 40 y 50 con el uso de sulfonamidas y diamino difenil sulfona (DDS) y consiguió cura en algunos casos. En la década de 1960 el trimetoprim-sulfametoxazol se convirtió en el tratamiento estándar para el actinomicetoma. Actualmente se consideran otras combinaciones de drogas en su tratamiento como: trimetoprim-sulfametoxazol, dapsona, amikacina, amoxicilina/ácido clavulánico, minociclina, moxifloxacina, linezolid y carbapenémicos, entre otros.9,11,12,13 El sinergismo a partir de pautas combinadas de tratamiento resulta beneficioso a fin de disminuir la resistencia antimicrobiana, favorecida por la terapia prolongada que, en muchas ocasiones, demanda esta enfermedad.
Se presentó un caso de micetoma actinomicético por Nocardia spp. en un paciente VIH positivo, aunque es frecuente la variante eumicetoma de esta enfermedad en el continente africano y las formas sistémicas de nocardiasis suelen ser más comunes en presencia de algún grado de inmunocompromiso, este informe corrobora que en la práctica médica cualquier variante clínica es válida en dependencia de lo exitosa que sea la interrelación huésped susceptible, agente causal y medio ambiente. El diagnóstico de esta enfermedad debe realizarse desde una perspectiva integral teniendo en cuenta aspectos clínicos, epidemiológicos, microbiológicos, anatomopatológicos y radiológicos que contribuyan a establecer la carga de morbilidad y de mortalidad que aporta en Botswana.
Consentimiento informado
Se obtuvo el consentimiento informado de la paciente para la elaboración del informe de caso.