Introducción
La cirugía de la catarata ha evolucionado desde un proceso de extracción del cristalino cataratoso con afaquia hasta llegar al implante de lentes intraoculares (LIOs) con resultados refractivos muy precisos. Esto se ha logrado gracias al constante desarrollo de las técnicas quirúrgicas, los materiales y diseños de los LIOs y el avance en la tecnología de los equipos de biometría ocular (ultrasonido de inmersión, biometría óptica, Swept Source, etc.), todo lo cual ha permitido obtener excelentes resultados refractivos y pacientes cada vez más satisfechos.1
Sin embargo, a pesar de todos estos avances y de una adecuada experiencia del cirujano, aún tenemos resultados no esperados que comúnmente llamamos “sorpresa refractiva”, la cual es definida como la variación de una o más dioptrías (D) en relación con la refracción postoperatoria esperada o predicha.2
Describimos un caso de sorpresa refractiva astigmática con el objetivo de contribuir a la solución de futuras situaciones que sean similares a nuestra experiencia.
Presentación de caso
Paciente masculino de 87 años, hipertenso controlado, sin antecedentes de cirugía refractiva previa, que acudió a nuestra institución por disminución de la agudeza visual de forma progresiva en ambos ojos. A la exploración presentó una agudeza visual con corrección (AVCC) de 20/100 (cartilla de Snellen) en ojo derecho (OD) y 20/50 en ojo izquierdo (OI), con presiones intraoculares dentro de límites normales (OD 13mmHg y OI 15 mmHg). A la biomicroscopía: catarata senil nuclear (N3C0P0 según LOCSIII) en ambos ojos y polo posterior bajo dilatación pupilar sin alteraciones. Se decide cirugía de catarata de ambos ojos mediante técnica de facoemulsificación. Se le realizaron los exámenes preoperatorios habituales (tabla 1).
Tabla 1 - Exámenes y evaluación preoperatoria
| Queratometría - Queratómetro ® HUVITZ | 44,50 | 44,38 |
| K1 y K2 (dioptrías) | 45,38 | 44,75 |
| Cilindro (dioptrías y eje) | - 0,88 x 89° | - 0,37 x 85° |
| Ecografía ocular modo B - AVISO ® Quantel Medical | Sin alteraciones | Sin alteraciones |
| Microscopía especular - CEM 530 ® NIDEK (células por mm2) | 1939 | 2168 |
| Biometría de inmersión - AVISO ® Quantel Medical | ||
| Longitud axial (mm) | 22,64 | 22,59 |
| Profundidad de cámara anterior (mm) | 3,20 | 3,20 |
Se le realizó facoemulsificación con incisión principal en córnea clara e implante de un LIO monofocal plegable (Freedom Elite - constante A: 118,00) de 22,00 D (refracción predicha: -0,46 D) en OD y 22,50 D (refracción predicha: - 0,34 D) en OI sin complicaciones intraoperatorias o posoperatorias. Se le realizó refracción postoperatoria a los 30 días obteniéndose:
El paciente se retiró satisfecho, pero a los 90 días de la cirugía, regresó por disminución de agudeza visual del OI. Se le hizo evaluaciones de biomicroscopía, fondo de ojo y no se encontraron alteraciones. Se obtuvo la siguiente refracción:
Queratometría de:
OD: 44,50 D x 103°/ 45,50 D x 13° (cilindro -1,00 D x 103°)
OI: 44,25 D x 93°/45,25 D x 3° (cilindro -1,00 D x 93°)
El cilindro refractivo de 5,50 D llamó especial atención, pues no correspondía al cilindro queratométrico de 1,00 D.
Se verificó que los datos de la biometría fueron los adecuados para el cálculo del poder del LIO, se revisaron los empaques comprobando que se trató del LIO elegido para la cirugía. Se concluyó que la biometría fue la correcta, se le realizaron exámenes auxiliares complementarios como la topografía corneal (Galilei G4 ® Ziemer - Brügg, Switzerland) la cual en su mapa queratométrico (cilindro -0,94 D x 82°) guardaba relación (figura 1) con la queratometría postoperatoria (cilindro -1,00 D x 93°) pero no con el astigmatismo total o refractivo de -5,50 D x 165°, lo que nos llevó al planteamiento que esto no dependía de las curvaturas corneales.
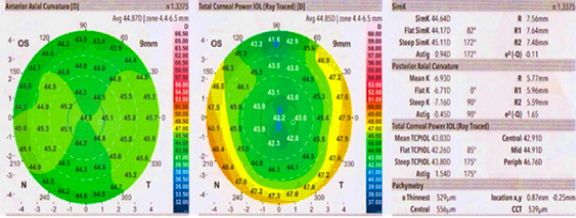
Fig 1 - Topografía corneal del ojo izquierdo. El mapa queratométrico mostró un astigmatismo corneal regular contra la regla que no coincidía con el astigmatismo total refractivo (-5,50 D).
La ecografía ocular (Ecógrafo AVISO ® Quantel Medical-Cournon d'Auvergne-Francia) modo B tuvo características normales y la ecografía (Ecógrafo AVISO ® Quantel Medical-Cournon d'Auvergne-Francia) con sonda de ultrabiomicroscopía (UBM) nos permitió observar un efecto de masa en región posterior al iris donde se señalaba un punto de declinación (figura 2 y video 1), se sospechó mal posicionamiento del LIO.
Se decidió intervenir quirúrgicamente para corregir la posición del LIO. Se encontró que una de las hápticas estaba doblada provocando la inclinación del LIO debido a un deficiente desplegamiento de esta al momento de su inserción (video 2). Al día siguiente de la cirugía, el paciente tuvo una agudeza visual sin correctores del OI en 20/50.
A los 30 días de la revisión quirúrgica se obtuvo la siguiente refracción:
Discusión
Un resultado refractivo no esperado luego de una cirugía de catarata puede tener múltiples causas y son agrupadas en preoperatorias, operatorias y posoperatorias.2
Se han descrito como causas preoperatorias más importantes, las falencias en el cálculo biométrico1) destacándose los errores al medir la longitud axial (LA), la queratometría (K) y la profundidad de la cámara anterior (PCA)3 pero en nuestro caso todos estos fueron comprobados y eran los correctos. Sin embargo, hay estudios que informan que el cambio en la PCA pre- y posoperatorio fue la única causa medible y significativa de error. 4 También se ha descrito que realizar la biometría con pupilas dilatadas con midriáticos ciclopléjicos, tiene como resultados estadísticamente significativos una PCA más grande y un aumento en el grosor del cristalino,5 para efectos de nuestro caso todas las evaluaciones biométricas se realizaron antes de la dilatación pupilar.
Por otro lado, se ha reportado alteraciones en la superficie como la osmolaridad de la película lacrimal, que al momento de hacer las queratometrías determina una variabilidad de hasta 1.00 D o más de astigmatismo corneal anterior.6 En nuestro paciente no encontramos datos clínicos de ojo seco y el astigmatismo corneal anterior preoperatorio fue muy bajo (-0.37 D x 85°).
Otras causas preoperatorias menos frecuentes podrían ser la inadecuada selección del poder del LIO, limitaciones de las fórmulas biométricas al momento del cálculo (especialmente en ametropías extremas) así como ausencia de precisión en la manufactura de los LIOs,2 incluso estan reportados: la intervención quirúrgica en un paciente equivocado, o en el ojo equivocado,7 antecedentes de cirugía refractiva no registrada y el uso de un lente de contacto blando al momento de la biometría.8
También se ha descrito que la sorpresa refractiva predominó en pacientes de mayor edad, lo que pudiera estar relacionado con factores propios del envejecimiento los cuales interfieren en la realización de una adecuada técnica de biometría, como mala cooperación, mala fijación debido a la presencia de cataratas más densas.9) Todas estas causas fueron descartadas en nuestro caso.
Dentro de las causas operatorias tenemos variaciones en el tamaño y posición central de la capsulorexis, posición final del LIO dentro del saco o surco, astigmatismo corneal inducido por las incisiones, efecto del astigmatismo de la cara posterior corneal y aumento del tamaño pupilar,1 colocación invertida de las superficies de LIOs plano-convexas ya que pueden perder 0.75 D en la refracción final y en este tipo de lentes el poder dióptrico se concentra en la superficie posterior.8
En el presente caso, el LIO se colocó dentro del saco capsular y tuvimos como limitación no tener un registro del astigmatismo de la cara posterior de la córnea en el preoperatorio, pero podemos inferir que su valor es menor a 0,50 D tal y como lo encontraron en 1098 ojos donde se les realizaron biometrías ópticas (IOL Master 700 ® Carl Zeiss - Alemania) con un valor promedio de astigmatismo corneal de la cara posterior de 0,24 ± 0,15 D,10 valor que para nuestro caso no sería suficiente al tratar de explicar el alto astigmatismo refractivo (- 5,50 D x 165°) que presentó nuestro paciente a los 90 días posoperatorios.
Para evaluar el astigmatismo corneal inducido por incisiones, este lo calculamos a partir de las queratometrías preoperatorias de la biometría con las posoperatorias de la topografia corneal (de - 0,37 D x 85° a - 0,94 D x 82°) que fueron ingresados al aplicativo Panacea IOL Calculator - Induced Astigmastism Based lo cual nos dió como resultado: - 0,57 D x 80°, valor considerado aceptable para un cirujano experto e insuficiente para explicar el astigmatismo refractivo que teníamos como problemática.
Por otro lado, se ha descrito que la inclinación del LIO puede generar aberraciones de tipo astigmático o esférico, por ejemplo una inclinación de 20º en un LIO de 20.00 D conlleva a una alteración astigmática de - 2,00 D, también esta reportado que una mala posición en el plano coronal genera alteraciones de tipo prismático.8
Entre las causas posoperatorias se mencionan desplazamientos de la posición del LIO resultante de fibrosis y contracción capsular del saco posoperatorio. Un error de aproximadamente 0,19 D ocurre por cada 0,1 mm de desplazamiento de la LIO en su posición final en el saco capsular, dato que por sí solo no representa un gran problema, pero cuando se arrastran otros pequeños errores, la sumatoria de todos lleva al error en la refracción del paciente.9) Cabe mencionar que el astigmatismo de medios no fue considerado por poseer valores poco significativos.
Para nuestro caso, si comparamos el astigmatismo corneal posoperatorio de la topografía corneal (- 0,94 D x 82°), veremos que guardaba relación cercana con el astigmatismo total en la refracción posoperatoria a los 30 días (- 1,00 D x 110°); sin embargo, con la refracción a los 90 días posoperatorios, esta difiere notablemente (- 5,50 D x 165°) al corroborar que este aumento del astigmatismo refractivo no dependía de las curvaturas corneales. Sostuvimos como hipótesis más acertada que sea producto de la inclinación del LIO debido a un deficiente desplegamiento de las hápticas, que no evidenciaba efectos en el posoperatorio inmediato pero que debió acentuarse y manifestarse con el mecanismo de desplazamiento del LIO debido a fibrosis y contracción capsular que se produjo de manera tardía. Para ello, la ecografía con sonda UBM fue una herramienta indispensable ya que esta detectó una inflexión posterior del iris provocada por una de las hápticas que no era evidenciada por la biomicroscopía con pupila dilatada. La intervención quirúrgica nos permitió evidenciar de manera directa el problema y poder reacomodar y rotar en sentido horario al LIO sin mayor complicación, reposicionando una de las hápticas que se encontraba doblada y asociada a un saco capsular fibrosado y contraído.
A los 30 días de la reintervención, el astigmatismo refractivo fue de - 1,00 D x 110° que se relacionaba cercanamente con el astigmatismo corneal posoperatorio (- 0,94 D x 82°) lográndose finalmente una agudeza visual corregida de 20/20 y un paciente satisfecho con su resultado.














