Introducción
El pseudoaneurisma o “falso aneurisma” arterial es la dilatación del vaso producto de la lesión de la pared, seguida de la formación de un hematoma pulsátil contenido por tejidos circundantes y conectados a la luz arterial.1 Este se origina cuando hay una disrupción de la pared arterial por procesos inflamatorios, traumáticos o iatrogénicos. Debido a la presión arterial, la sangre diseca en los tejidos adyacentes a la arteria dañada y se origina un saco aneurismático que comunica con la luz arterial. Este saco está contenido por la media o la adventicia, y, en ocasiones, simplemente por el tejido que rodea el vaso dañado. La diferencia entre pseudoaneurisma y aneurisma radica en que este último está formado histológicamente por todas las capas arteriales. Según su morfología se puede clasificar en sacular -presenta una forma esférica y suele tener una pequeña comunicación o “cuello” con la arteria- o fusiforme -se caracteriza por presentar la dilatación a lo largo del eje longitudinal del vaso.2
Esta entidad puede provocar una hemorragia a gran velocidad con el consecuente hematoma expansivo -en los casos más graves- o un hematoma local circundado por fibrina. En todos los casos, el flujo sanguíneo se caracteriza por estar separado de los estímulos extracelulares que inician la cascada de coagulación, ya sea por tejido fibroso o una capa arterial, por lo que se diferencian de los eventos trombóticos.3
Los pseudoaneurismas de las extremidades resultan los más frecuentes. Entre ellos se destacan los iatrogénicos de la arteria femoral. Su incidencia es del 2 %-8 % cuando se realizan angioplastia/stent coronarios y del 0,2 %-0,5 % cuando únicamente se hace angiografía diagnóstica. El rango tan amplio de esta complicación se debe al uso de introductores de gran calibre y a las pautas combinadas de anticoagulación y antiagregación.2
Un pseudoaneurisma puede evolucionar a: trombosis y resolución espontánea, infección, compresión local -por estructuras neurovasculares adyacentes- hasta síndrome compartimental, y rotura-hemorragia.4
Actualmente, las técnicas mínimamente invasivas han ido ganando terreno a la cirugía en el tratamiento de esta patología, con un importante descenso de la morbi-mortalidad.4
En su tratamiento, existen cuatro tipos de intervenciones: compresión ecoguiada, inyección percutánea de trombina intrasacular, técnicas endovasculares (embolización-Stents) y cirugía.4
Caso clínico
Paciente femenina de 61 años, con antecedentes de hipertensión arterial tratada con captopril (50 mg) y clortalidona (25 mg). Esta presentó una comunicación interauricular la cual fue intervenida por vía endovascular, al realizársele un cateterismo cardíaco con punción de la arteria femoral derecha.
Al mes de realizado el proceder la paciente comenzó a notar un aumento de volumen a nivel del tercio superior del muslo derecho y dolor a la palpación en dicha región. A los seis meses fue valorada por su cardiólogo, quien, mediante técnicas imagenológicas, diagnosticó un pseudoaneurisma de la arteria femoral de gran tamaño con impotencia funcional relativa de la extremidad.
La paciente fue remitida al servicio de Angiología y Cirugía Vascular del Hospital General Docente “Enrique Cabrera”, donde se le confirmó el diagnóstico, por lo que se decidió realizarle un tratamiento quirúrgico.
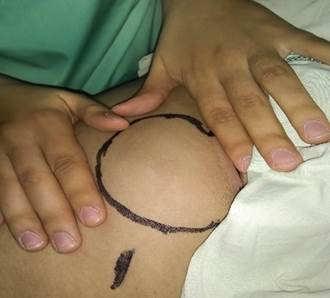
En el examen físico se constató, a la palpación, un aumento de volumen doloroso a nivel del tercio superior del muslo derecho, de aproximadamente 10 centímetros de diámetro, con presencia de latido a la palpación y soplo sistólico a la auscultación (Fig. 1).
En la ecografía se encontró pseudoaneurisma de 5 cm de diámetro en la arteria femoral superficial derecha, donde se pudo observar presencia de flujo en el interior del saco aneurismático (Fig. 2 a y b), turbulencias en el interior del pseudoaneurisma (Fig. 2 c) y trombosis en la pared del mismo (Fig. 2 d).
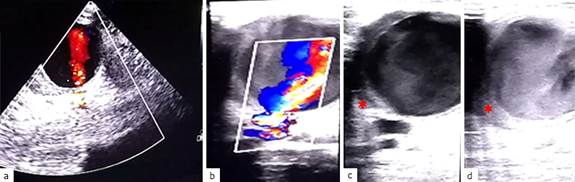
Fig. 2 Ecografía con efecto Doppler realizada a la paciente donde se observa: presencia de flujo en el interior del saco aneurismático (a y b); turbulencias en el interior del pseudoaneurisma (c); y trombosis en la pared del pseudoaneurisma (d).
En el procedimiento quirúrgico se realizó una incisión de unos 15 cm a nivel de la raíz del muslo, 3 cm por encima y 12 cm por debajo del pliegue inguinal derecho; se profundizó por planos hasta localizar el pseudoaneurisma, el cual se logró disecar de las estructuras adyacentes. Con previo control vascular, se realizó la apertura del saco aneurismático, se resecó este y se encontró un orificio de aproximadamente 5 mm en la arteria femoral superficial, el cual se reparó con sutura vascular. Se realizó hemostasia y se cerró por planos. La paciente presentó una recuperación posquirúrgica favorable sin complicaciones isquémicas de la extremidad distal y con buena recuperación funcional. Fue egresada en las primeras 48 horas del posoperatorio (Fig. 3 a, b y c).
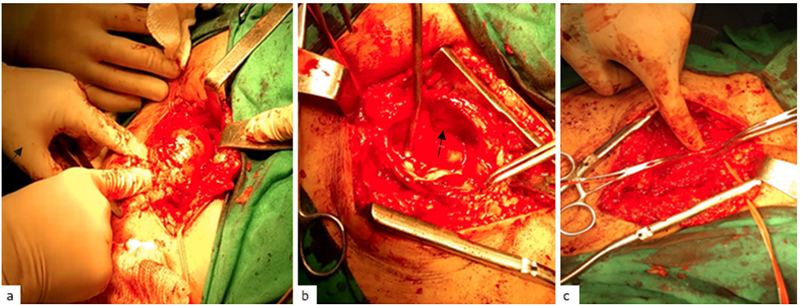
Fig. 3 Tratamiento quirúrgico del pseudoaneurisma. Liberado de adherencias cercanas (a); apertura del saco aneurismático (b); reparación quirúrgica de la arteria femoral superficial derecha (flecha) (c).
Dos semanas después del alta hospitalaria regresó a la consulta externa por presentar sepsis de la herida quirúrgica. Se le realizó cultivo y antibiograma, en el cual se constató la presencia de Staphylococcusaureus sensible a la vancomicina. Se llevó a cabo dicho tratamiento con resolución completa de la infección a los siete días.
Al mes del tratamiento quirúrgico se le hizo una ecografía, donde se apreció que las arterias femorales estaban permeables y con buen flujo.
Discusión
Las causas más frecuentes de pseudoaneurisma son: traumas, procedimientos angiográficos, infecciones y aneurismas coronario en la enfermedad de Kawasaki.5
Desde el punto de vista anatómopatológico se observa alteración del tejido elástico, adelgazamiento de la media y su degeneración. A consecuencia de este daño arterial se produce un aneurisma sobre la zona implicada en el accidente traumático.6
El síntoma más común es el dolor en la zona de punción, asociado a signos como soplos, masa pulsátil, hematoma. Dependiendo del tamaño del saco existen síntomas de compresión de estructuras vecinas como nervios, venas y arterias.5
Es indiscutible que la ecografía es la técnica inicial de elección para su diagnóstico e incluso para guiar su tratamiento percutáneo, si el caso fuera necesario. Se identifica imagen anecoica cuya periferia está ocupada por material ecogénico, que corresponde a trombosis, al Doppler color, presenta flujo en “yin-yang”, al Doppler pulsado, presenta curva con flujo bidireccional. Se complementa con angiotomografía que permite valorar mejor el flujo arterial.5
Los pseudoaneurismas pequeños pueden coagularse espontáneamente, mientras que otros necesitan tratamiento definitivo. La cirugía se considera el tratamiento de referencia (gold standard); aunque no está libre de riesgos. Se encuentran disponibles opciones menos invasivas, como la compresión guiada por ecografía Dúplex y la inyección de trombina percutánea; sin embargo, las pruebas de su eficacia son limitadas.7
En la serie de San Norberto y otros8, que incluyó 79 pacientes, el 71 % de la muestra presentó algún tipo de complicación en los primeros 30 días posteriores al tratamiento quirúrgico, con necesidad de transfusión en el 59 %. La tasa de infección y dehiscencia de sutura fue de 19 % y 12,7 %, respectivamente. La mortalidad relacionada con la cirugía resultó de 3,8 %.
La paciente de este caso solo presentó sepsis de la herida quirúrgica, con resolución completa de esta a los 7 días -no se presentó ninguna otra complicación relacionada con la intervención.
Por mucho tiempo, la cirugía representó el único tratamiento disponible para el pseudoaneurisma. Después de la década de los 90, con la incorporación de los procedimientos menos agresivos, el tratamiento quirúrgico ha ido perdiendo el protagonismo, aunque mantiene sus indicaciones más puntuales. En el caso del pseudoaneurisma con crecimiento progresivo y roto, la rápida disponibilidad de la cirugía prevalece sobre los demás métodos.9,10
La estrategia terapéutica varía en función de la clínica y el tamaño del falso aneurisma. Si es muy grande o produce complicaciones isquémicas o infecciosas, el tratamiento quirúrgico abierto se recomienda; la ligadura quirúrgica o la reconstrucción con material autólogo son las técnicas más empleadas. Otros autores prefieren un tratamiento menos invasivo mediante embolización con coils, que puede ir seguido de una descompresión o drenaje quirúrgico en función del tamaño del hematoma, ya que si resulta muy grande puede ocasionar complicaciones infecciosas.11
En el Hospital Docente “Enrique Cabrera”, la conducta quirúrgica con intervención precoz prevalece sobre el tratamiento conservador, lo cual coincide con lo planteado por Eisele y otros3, ya que esta última produce retraso en el egreso hospitalario y afectación de la calidad de vida de los pacientes. La elección del método terapéutico depende de diversos factores. Tanto el tratamiento temprano como la elección adecuada y personalizada del método terapéutico son fundamentales para prevenir las posibles complicaciones, como hemorragia, isquemia distal, dolor, infección o embolización a distancia.
Conclusiones
A pesar de la prevalencia de la terapéutica conservadora en el tratamiento del pseudoaneurisma femoral, la cirugía continúa desempeñando un importante papel en las diferentes variantes terapéuticas. En ocasiones, constituye la única posibilidad de tratamiento y se obtienen resultados satisfactorios si se tienen en cuentas diversas variables como: experiencia del equipo de trabajo, cumplimiento de los principios quirúrgicos vasculares e incidencia de complicaciones.