INTRODUCCIÓN
La ventilación con jet a alta frecuencia (HFJV, por sus siglas en inglés) fue introducida en la práctica clínica por Sander, en 1967.1 En 1969, Oberg y Sjostrand aplicaron ventilación con presión positiva a alta frecuencia (HFPPV). En 1972, Lunkenheimer y otros introdujeron la oscilación a alta frecuencia (HFO) en la que se utilizan bombas o diafragmas. Desde entonces, estas técnicas de ventilación se desarrollan con los avances científico-técnicos a nivel mundial,2 lo que ha permitido ampliar y diversificar sus usos, como la aplicación de la ventilación jet transtraqueal con FR convencionales o normales.3
Durante la microcirugía de laringe por laringoscopia directa, el sitio de acceso a la vía respiratoria superior (en el que opera el anestesiólogo) coincide con el campo quirúrgico (en el que opera el cirujano). Utilizar métodos de ventilación tradicionales en estos casos, trae consigo serios problemas por la interferencia de las sondas endotraqueales con el campo quirúrgico, con riesgos de extubación, traumatismos de la pared traqueobronquial y peligrosos periodos de apnea. Sin embargo, el uso de dispositivos adecuados para administrar flujos jet a alta presión y frecuencias respiratorias convencionales, a través de catéteres de calibre fino por vías transglótica o transcricotiroidea para ventilar al paciente, facilita un mejor acceso al campo quirúrgico con menos riesgos anestésicos.3-6
Los actuales algoritmos para pacientes con vía respiratoria anatómicamente difícil (VAD), recomiendan el uso de dispositivos jet vía transcricotiroidea, que permiten la oxigenación y ventilación hasta lograr establecer una vía respiratoria definitiva, lo que preserva la vida del paciente y disminuye la elevada morbimortalidad de esta emergencia médica.7-10
Esta presentación de caso describe la secuencia de hechos y los resultados al intervenir en segunda intención para la exéresis de múltiples mixomas laríngeos supra e infraglóticos, a una paciente con VAD en el Hospital Militar Central “Dr. C. J. Finlay” en el año 2015, con el uso de ventilación jet a frecuencias convencionales por una vía de abordaje transcricotiroideo, lo que constituye el primer precedente de este tipo de ventilación en el país.
PRESENTACIÓN DEL CASO
Paciente femenina, de 50 años de edad, obesa, pícnica, hipertensa y exfumadora inveterada, fue programada para microcirugía electiva de laringe para intentar la exéresis de múltiples mixomas supra e infraglóticos bajo anestesia general y con el método de ventilación que tradicionalmente se aplica en la institución por otros colegas anestesiólogos.
Esta intervención terminó con un acceso muy difícil a la vía respiratoria de la paciente, con tubo endotraqueal Fr-6 que impidió el abordaje quirúrgico de las lesiones a pesar de su pequeño diámetro. La paciente fue dada de alta con dolor de garganta y traumas orales.
Quince días después, al examinar los riesgos de intubación, hubo aspectos relevantes: obesidad, cuello corto, lengua grande, protrusión dental, Mallampati grado IV, una mordida que no rebasa la arcada superior y abertura bucal de 3 cm; que junto a sus antecedentes personales completaron el diagnóstico de “posible VAD”.
Luego de informar adecuadamente sobre la novedad del método (empleo del prototipo de dispositivo de ventilación manual jet Seguvent, con trámites ante el CECMED para autorización excepcional de su uso en seres humanos; otorgada con número 004/17), se obtuvo el consentimiento de la paciente para aplicar anestesia total intravenosa (ATIV) y ventilación jet transcricotiroidea.
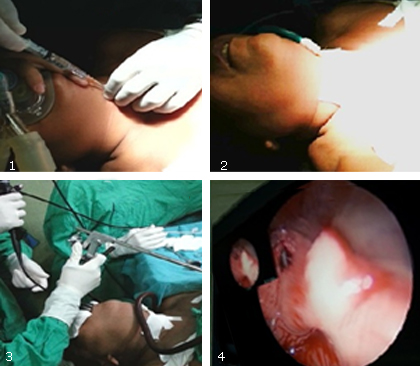
En la medicación preanestésica vía IV, se administraron 0,5 mg de atropina y 100 mg de hidrocortisona. Al arribar la paciente al salón de operaciones se monitorizó con Life Scope 11: electrocardiograma (EKG) en D-II, frecuencia cardiaca (FC), presión arterial no invasiva (PANI), saturación de oxígeno (SpO2), frecuencia respiratoria (FR) y dióxido de carbono tele expirado (EtCO2). La inducción anestésica se realizó vía IV con: fentanil (150 µg), lidocaína (100 mg), atracurio (5 mg), propofol (150 mg) y succinilcolina (100 mg). Se infiltraron 60 mg de lidocaína 2 % subcutánea sobre la membrana cricotiroidea y 40 mg, vía intratraqueal. Se puncionó dicha membrana con trocar 16G y se corroboró la correcta posición intratraqueal de la luz del bisel mediante la aspiración de burbujas de aire en una jeringa con 5 ml de NaCl 0,9 % abocada al trocar. Se fijó el trocar mediante cinta adhesiva a la piel del cuello y se conectó a este el dispositivo de ventilación jet. Se confirmó clínicamente la ventilación bipulmonar efectiva (inspección y auscultación del tórax, para constatar su expansibilidad y el murmullo vesicular simétricamente en ambos pulmones) y seguidamente se dio paso a los cirujanos otorrinolaringólogos (Fig).
Durante todo el transoperatorio, la base analgésica se complementó con dos bolos IV de fentanil de 100 µg cada uno; y se administraron bolos IV de propofol de 0,5-1 mg/Kg de peso corporal ante la presencia de signos clínicos de superficialidad anestésica, con el objetivo de mantener un estado de hipnosis, sin reacción a los estímulos externos. La relajación muscular tuvo un seguimiento igualmente clínico: ante la evidencia de superficialidad, se administraron bolos IV de succinilcolina de 0,5-1 mg/Kg de peso corporal.
El control manual del dispositivo de ventilación jet permitió usar una FR convencional, entre 8-20 rpm. Se monitorizó la EtCO2 mediante un método capnométrico de extracción lateral, con valores entre 16-29 mmHg. Se usó una FiO2 de 1 al conectar el dispositivo de ventilación jet a la fuente centralizada de oxígeno, que se halla a una presión de 50 psi. La SpO2 osciló entre 94-100 %. Según el protocolo propuesto ante el CECMED para el trabajo con el dispositivo Seguvent, las presiones intrapulmonares durante la aplicación de la ventilación jet se valoraron clínicamente, minuto a minuto: la expansibilidad torácica adecuada; el libre escape de gases a través de una vía respiratoria superior expedita y la estabilidad hemodinámica de la paciente. No se evidenciaron signos clínicos transoperatorios o posoperatorios de hiperpresión intrapulmorar, de lesión de las vías respiratorias, o de alteraciones en la hemodinamia inducidas por el método de ventilación que se aplicó.
Los volúmenes corriente y minuto son técnicamente no cuantificables cuando se aplica cualquier variante de ventilación jet.
Las variables hemodinámicas oscilaron del siguiente modo: TAS entre 90-185 mmHg; FC entre 49-128 lat/min.
La intervención, previamente pactada para 15 min, se extendió por 90 min sin complicaciones ventilatorias o de oxigenación. Fueron extirpados todos los mixomas laríngeos supraglóticos, glóticos e infraglóticos, alternando la visión videoasistida con la visión directa a través del laringoscopio rígido.
Como complicación transoperatoria imputable a superficialidad anestésica se observaron dos episodios de extrasístoles ventriculares, taquicardia e hipertensión. Estos eventos se controlaron rápidamente al profundizar la ATIV.
Al final de la operación, durante la recuperación anestésica se pasó a un régimen de ventilación jet asistida, en sincronía con los movimientos respiratorios espontáneos. Luego se retiró el trocar transcricotiroideo y se terminó el proceder con mascarilla facial.
Las secreciones orofaríngeas se eliminaron mediante aspiración por sonda.
La paciente se trasladó a la UCPA, donde se monitorizó y se observó hasta su alta hacia la sala de ingreso, sin complicaciones. Recibió el alta hospitalaria al día siguiente, sin secuelas, y refirió un gran bienestar y conformidad con los métodos que se utilizaron.
Se concluye que emplear la ventilación jet vía transcricotiroidea en este caso fue una opción oportuna, segura y efectiva. Las complicaciones cardiovasculares fueron menores y se controlaron fácilmente. Se aplicó, por primera vez en el país, la ventilación jet manual con frecuencias respiratorias convencionales vía transcricotiroidea. Este resultado estimula a introducir las tecnologías de ventilación jet en contextos electivos o emergentes para elevar la calidad de la atención médica en tiempos de paz, guerra o desastres, o ante el desafío de una vía respiratoria anatómicamente difícil o imposible.