Introducción
El laboratorio clínico, como especialidad médica básica, pertenece al grupo de las que se denominan medios de diagnóstico; como local de trabajo, es donde los profesionales en bioanálisis clínico examinan muestras biológicas humanas, lo que contribuye al estudio, la prevención, el diagnóstico y el tratamiento de las enfermedades.1
Ahora bien, los ensayos clínicos son las investigaciones más rigurosas en la esfera de la salud que permiten evaluar la eficacia y la seguridad de medicamentos, equipos y procedimientos. Se considera ensayo clínico (EC) al experimento cuidadoso y diseñado de forma ética, en el cual los sujetos participantes son asignados a las diferentes modalidades de intervención de manera simultánea y aleatoria, y también se supervisan paralelamente.2
Entre los servicios de salud resulta primordial incluir en algún ensayo clínico a los pacientes de toda institución de salud, puesto que este tipo de estudio conlleva la atención de los sujetos por un equipo multidisciplinario, dirigido por un investigador principal, donde se incluye, en diversas ocasiones, al laboratorio clínico, junto a otras especialidades diagnósticas y clínicas.2
El laboratorio clínico resulta esencial para el médico de cabecera, pues facilita establecer pronósticos en la evaluación de un tratamiento; según algunos criterios, la mayoría de las decisiones clínicas están basadas en los resultados de los exámenes realizados por dicha especialidad.3 Este medio de diagnóstico utiliza todo el procesamiento de las muestras biológicas, permite una trazabilidad adecuada y brinda un resultado de alta calidad. Los exámenes son solicitados para buscar, generalmente, la posible presencia de reacciones adversas al nuevo medicamento desde el punto de vista hemoquímico.
La presente colaboración tiene como objetivo describir los aspectos más importantes del trabajo en el laboratorio durante el desarrollo de un ensayo clínico, para lo cual fue necesario el apoyo en las referencias más actualizadas que abordaran aspectos relevantes acerca del tema y en los procedimientos normalizados de trabajo del departamento.
Ensayo clínico: conceptualización y fases
El estudio o ensayo clínico es cualquier investigación en sujetos humanos dirigida a descubrir o verificar los efectos clínicos, farmacológicos o farmacodinámicos de un producto o de varios, y a estudiar la absorción, la distribución, el metabolismo y la excreción del producto que se investiga o a identificar cualquier reacción adversa a este, con el objetivo de determinar su seguridad o eficacia. Cabe señalar que los términos ensayo clínico y estudio clínico son sinónimos.2,4
Etapas de un ensayo clínico
El desarrollo de un nuevo medicamento lleva un proceso largo; el tiempo medio que demora en comercializar una nueva molécula oscila en alrededor de 10 años. En este proceso intervienen varias fases de investigación, las cuales se dividen de la manera siguiente:2,5
Etapa preclínica: Dado que los animales de laboratorio se presentan como cepas con variabilidad biológica limitada, los estudios realizados con ellos no pueden ser suficientes para establecer sin dudas que un fármaco determinado tendrá las características deseadas de eficacia y seguridad en poblaciones humanas; esto no solo depende de las diferencias entre las especies, sino también de la posibilidad de reacciones que no pueden ser determinadas en animales.
Etapa clínica: En la actualidad uno de los mayores retos que enfrenta la industria médico-farmacéutica y biotecnológica, una vez transcurrida la etapa de investigación preclínica, es la etapa de evaluación clínica, la cual comprende 4 fases diferentes (I-IV).
Las 4 fases de la etapa clínica
Fase I. Seguridad y tolerancia; farmacocinética y farmacodinamia: Un ensayo de esta fase es el primer paso en la prueba de un agente nuevo para el cáncer en los seres humanos. En estos estudios, los investigadores buscan la mejor manera de administrar el nuevo agente (por ejemplo, en forma oral o por inyección), la frecuencia con que se debe dar y cuál es la dosis más segura. Estos estudios también incluyen pruebas especiales de laboratorio, tales como el análisis de sangre y las biopsias para evaluar la forma en que el nuevo agente funciona en el cuerpo.
Fase II. Efectos, seguridad, tolerancia y otros aspectos farmacológicos: En los ensayos de esta fase se sigue poniendo a prueba la seguridad del agente en estudio y se comienza a evaluar si funciona bien en un tipo específico de cáncer. En estos ensayos, el nuevo agente se le administra a grupos de personas con un tipo de neoplasia o varias, relacionado con la dosis que se considera segura en ensayos de fase I.
Fase III. Eficacia, seguridad y tolerancia; comparación de un nuevo tratamiento con el estándar: Tiene el objetivo de valorar la eficacia y seguridad de un producto nuevo en condiciones similares a aquellas que se puedan esperar de dicho fármaco cuando se encuentre en el mercado, y considerar las alternativas terapéuticas disponibles en la medicación estudiada. La seguridad sigue siendo uno de los objetivos principales. Los efectos tóxicos predecibles del fármaco en estudio tendrán que haber sido descubiertos en las fases anteriores.
Fase IV. Estudios posteriores al registro y la farmacovigilancia; evaluación continua: Los ensayos de esta fase se utilizan para evaluar aún más la seguridad a largo plazo y la eficacia de un tratamiento. Menos común que las fases I, II y III; los ensayos de la fase IV tienen lugar después de que el nuevo tratamiento ha sido aprobado para uso estándar.
En Cuba, la mayoría de las vacunas que son producidas para su evaluación en cada fase del ensayo constituyen el resultado de investigaciones de muchos años en los centros de Inmunología Molecular y de Ingeniería Genética y Biotecnología.6,7,8
Cabe destacar cuál es el papel que desempeña el laboratorio en el ensayo clínico. En tal sentido, la provincia de Santiago de Cuba, de manera general, tiene gran actividad en lo que respecta a los ensayos clínicos relacionados con el cáncer en sus distintas localizaciones y resalta por sus resultados y logros.6
Precisamente, la Universidad de Ciencias Médicas de la provincia forma parte de la Red Nacional de Coordinación de Ensayos Clínicos, desde sus inicios en la década de los 90,6,7 donde el Hospital Provincial Clínico-Quirúrgico Docente Saturnino Lora es uno de los principales sitios clínicos vinculados a esta red nacional. En dicho centro se coordina la incorporación de participantes, se implementan ensayos multicéntricos y se llevan a cabo las evaluaciones de seguimiento, donde la especialidad de laboratorio clínico ha estado inmersa en muchas de las investigaciones realizadas, con un papel fundamental en el registro de la documentación adecuada, la recepción de pacientes, así como la realización y entrega de los exámenes solicitados.
El laboratorio tiene entre sus objetivos ofrecer un servicio de calidad a los EC que se realicen en el sitio al que correspondan. Todo lo anterior se rige por las Normas Cubanas de Buenas Prácticas de Laboratorio Clínico (NC-BPLC),8 las cuales constituyen un conjunto de requisitos científicos, técnicos y de sentido común para la administración y el control de la calidad de los laboratorios, tanto en los aspectos de dirección como en la ejecución de sus actividades, con vistas a garantizar calidad, integridad y confiabilidad en los resultados de los ensayos.
Documentación imprescindible en el laboratorio para el desarrollo del ensayo clínico7
Carpeta de Buenas Prácticas de Laboratorio Clínico, Regulación D03-21,(8) aprobada en la Resolución No. 111/2021, que deroga a la No. 82 del 2009, del Centro para el Control Estatal de la Calidad de los Medicamentos, que es la autoridad reguladora nacional para los medicamentos y los diagnosticadores en Cuba.
Procedimientos Normalizados de Operación (PNO) o Procedimientos Normalizados de Trabajo (PNT) de todo el proceso del EC (firmados, aprobados, actualizados) y de cada uno de los equipos de las diferentes secciones involucradas en la actividad.
Certificación de calidad del laboratorio.
Curriculum vitae de los coinvestigadores del laboratorio que se encuentran inmersos en el EC, así como el nombre del ensayo del cual es responsable.
Intervalos de referencia de los distintos exámenes de laboratorio.
Flujograma para la obtención e identificación de la muestra del paciente, e instructivo para la extracción, el procesamiento y la conservación de muestras biológicas que se procesan o se envían a otro destino.
Cronograma de trabajo para conocer la ruta crítica del ensayo clínico.
Resumen del protocolo.
Listado de pacientes incluidos.
Registros
De entrada o recepción de pacientes de todos los ensayos clínicos.
De entrada u obtención de la muestra: número de inclusión, iniciales del paciente, fecha y hora de extracción, firma del personal que extrajo la muestra.
De traslado de muestras biológicas hacia otro destino: con número de inclusión, iniciales del paciente, fecha de llegada de la muestra al sitio, firmas de las personas que la traslada y recibe en el sitio.
De resultados para distintas determinaciones solicitadas, ya sean hematológicas, químicas y otras.
De control de temperatura del congelador donde se almacenen las muestras.
Resulta importante señalar que en el Hospital Provincial Clínico-Quirúrgico Docente Saturnino Lora se han desarrollado más de 29 ensayos clínicos, que iniciaron en la década de los 90 e incluyen los de tumores de pulmón, mama, próstata, piel, esófago, cabeza y cuello y hematológicos, así como de otros sistemas: renal y hepático, nervioso central, cardiovascular. Más reciente, de connotación nacional, se encuentra el estudio Abdala contra la COVID-19 y sus secuelas. En esta investigación han participado varios servicios y especialidades, entre los cuales figuran: farmacia, imagenología, anatomía patológica y laboratorio clínico.
Fases del trabajo durante un ensayo clínico
Al comenzar el ensayo clínico se realiza un taller de inicio o de unificación de criterios a escala nacional y después, en el sitio donde se desarrollará dicho ensayo, en el cual participan todos los investigadores involucrados para discutir las particularidades y el cronograma de este.7
De hecho, el coordinador de EC del hospital, conjuntamente con el investigador responsable, realizan las coordinaciones pertinentes con el coinvestigador en el laboratorio.9
El trabajo consta de 3 fases: preanalítica, analítica y posanalítica;10,11 cada una conlleva un control de calidad estricto, que comprende la recolección y el control correcto de las muestras, las prácticas adecuadas de laboratorio, los métodos convenientes con reactivos fiables y las preparaciones de referencia, el mantenimiento apropiado de los equipos, el aseguramiento de la confiabilidad de los resultados, así como su rápida entrega.3
Asimismo, los integrantes del laboratorio clínico deben hacerse responsables y tratar de evitar los errores en la generalidad de los procesos, aunque no todos dependan de él.3
Fase preanalítica
Es la etapa previa a la realización de un análisis de laboratorio. Indica los procedimientos necesarios para minimizar el efecto de los factores que preceden al análisis de laboratorio y enfatiza en la necesidad de proporcionar la comodidad del paciente y la seguridad de todos los implicados; es aquella parte del proceso que abarca todos los pasos a seguir en orden cronológico, desde la solicitud del médico, la preparación cuidadosa del paciente, la obtención de la muestra y el control (transporte y centrifugación), que son los primeros pasos para garantizar resultados válidos. Esta fase termina cuando comienza el proceso analítico;1,12) es la más importante de todo el procesamiento de muestras biológicas, puesto que en ella se expresan la mayor parte de los errores (80 %).12
En el hospital antes mencionado, se recibe al paciente en el laboratorio de inmunología, destinado a la toma de muestras con los complementarios identificados como EC. En el registro de entrada se introducen datos, tales como el número de inclusión, el nombre completo, el carné de identidad y los exámenes correspondientes; luego se procede a la identificación adecuada de cada tubo, la extracción de la muestra y el control general de estas, a saber:9
Química clínica: se emplea el suero (plasma libre de fibrinógeno) obtenido por el procedimiento de dejar que la muestra se coagule de forma espontánea, después de depositarla en un tubo de cristal seco o por centrifugación.
Hematología: se emplea sangre total en tubos con anticoagulantes del tipo etiléndiaminotetraacético (EDTA) o heparina para evitar la coagulación de la muestra.
Coagulación: se emplea el plasma en los tubos graduados con citrato de sodio.
A escala internacional se conoce que existe un código de colores para aspiradora (cuadro 1), según su uso y aditivos en los laboratorios.10,13,14
En su defecto, en el laboratorio está permitido y normado el empleo de tubos estériles secos o con el anticoagulante requerido que exige el protocolo del ensayo y preparado en el propio laboratorio, según procedimientos de trabajo. Luego, el técnico distribuye las muestras por las secciones correspondientes, en correspondencia con el flujograma del ensayo.9
Fase analítica
Es la etapa en la que se realiza el ensayo y se controla su calidad, con el objetivo de establecer las características analíticas y funcionales de los métodos analíticos.1,3,11
En esta fase para los EC, las muestras son procesadas en cada sección de trabajo; es decir, en hematología especial, química básica-especial, orina-nefrología y hemostasia, según lo indicado9 y solicitado por el investigador principal, con el cumplimiento de los PNT e instructivos de autoanalizadores de las distintas secciones y la supervisión del control de calidad interno.
Equipos de alta tecnología más empleados según exámenes solicitados en los ensayos clínicos
En la sección de hematología especial se emplea el autoanalizador hematológico Mindray BC 3200® (cuadro 2).9,15
Cuadro 2 Empleo del autoanalizador hematológico Mindray BC 3200®

Mid = Mid-sizedcell - incluyen los monocitos, basófilos y eosinófilos
Gran = leucocitos polimorfonucleares
RDW-CV = medida del grado de anisocitosis presente (variación en el tamaño de los hematíes)
PDW = distribución de tamaño de trombocitos (plaquetas)
Todos los resultados se corroboran en el frotis sanguíneo, observando a través del microscopio óptico.
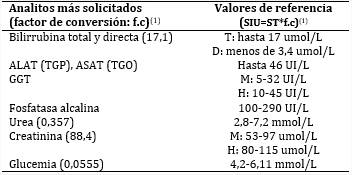
En la sección de química especial se emplea el autoanalizador químico Cobas 311® (cuadro 3). (9,16
En investigaciones internacionales publicadas, solo por citar un ejemplo,17 analitos como la glucemia se expresan todavía en el Sistema Tradicional de Unidades (ST); en el Laboratorio del Hospital Provincial Clínico-Quirúrgico Docente Saturnino Lora se informan en el Sistema Internacional de Unidades (SIU), por lo que es válido incluir el f.c de las determinaciones más solicitadas, para que los investigadores de dicho hospital realicen la conversión y así sus resultados puedan compararse con los de otros autores.
En la sección de hemostasia9 se cuenta con los coagulómetros Stago STAR 4®, Coagulometer 2®, Coagucheck XS pro® para la realización del tiempo de protrombina, tiempo de tromboplastina parcial activado y la razón normalizada internacional (INR).
Otras pruebas solicitadas son los marcadores cardiacos de infarto realizados en el analizador Cobas H232 POC® y la ionogasometría, para lo cual se emplean los gasómetros disponibles: Cobas B121® y ABL-X800®.
Para las pruebas que no van a ser procesadas de inmediato, se guarda el plasma o suero en tubos apropiados (viales de plástico, rotulados de forma correcta, con un cierre hermético y se conservan a una temperatura de 8 0C (7 días), -20 0C (2-3 meses) y -80 0C (hasta un año); en dependencia del tiempo, se almacenan en congelación1 y son enviados a los distintos destinos según correspondan, para su posterior procesamiento.9
Fase posanalítica
La atención y el cuidado en las fases preanalítica y analítica no garantizan la calidad de las mediciones; por tanto, se tienen en cuenta varios pasos importantes durante la fase posanalítica, entre ellos figuran los siguientes: (1,10
Confirmación de los resultados (los inesperados que así lo requieran).
Puntualidad (tan corto como sea posible).
Informe de los resultados (claro y legible, firmado y acuñado, sin tachaduras).
Confidencialidad (la información pertenece solo al paciente y a su médico. Uno de los principios rectores del trabajo; por ende, es el comportamiento ético y moral del personal del laboratorio).
Archivo adecuado de resultados.
Política aprobada para almacenar y conservar las muestras después de su análisis.
Desecho seguro de muestras biológicas.
Al finalizar las distintas secciones, el mismo día que se realizó la extracción de las muestras, el licenciado o médico de laboratorio, coinvestigador y responsable del EC, se encarga de recoger, junto con la secretaria, los resultados de los estudios complementarios de las distintas secciones y de transcribirlos; así cumple con todos los requisitos de la fase posanalítica en el registro de resultados del EC, ubicado en la sección de inmunología, elaborado al efecto, para los resultados hematológicos, de hemostasia y química sanguínea, archivados y entregados al final del proceder al investigador responsable o coordinador del ensayo clínico correspondiente.9
Importancia de brindar un resultado de buena calidad.
La información que aporta el especialistas del laboratorio al clínico es de gran importancia, puesto que la decisión tomada por este último respecto a la actuación sobre un elevado porcentaje de los pacientes está basada en dicha información.3
Además, los resultados que se presentan al investigador principal sobre cada uno de los pacientes atendidos se utilizarán en los distintos ensayos. Entre estos resultados se destacan: criterios de inclusión de laboratorio, variables de control o seguimiento y de respuesta, así como contraindicaciones de administración del producto registrado a emplear en el ensayo clínico.7
Por este motivo, la calidad de los resultados del informe del laboratorio clínico es esencial. Todo el proceso debe ser controlado, desde la solicitud de las determinaciones hasta la interpretación de los resultados, puesto que cualquier error podría llevar a consecuencias negativas para los pacientes.
Conclusiones
Los ensayos clínicos no solo mejoran los indicadores de salud de la población, al modificarse con la introducción de nuevos productos terapéuticos y tecnologías sanitarias, sino que, además, exigen los mejores estándares de diagnóstico y evaluación del tratamiento a través de la introducción de novedosas tecnologías donde se incluye el laboratorio clínico.