El consumo crónico de alcohol o alcoholismo afecta a numerosas personas a nivel mundial, y se considera una de la causas de las complicaciones neuropsiquiátricas más frecuentes, entre ellas, la polineuropatía, el síndrome de deprivación, la encefalopatía de Wernicke (EW), la psicosis de Korsakoff y la enfermedad de Marchiafava-Bignami (EMB) (estas últimas, menos frecuentes y poco conocidas). El mecanismo de producción de la toxicidad por alcohol puede ser directo sobre la membrana celular, indirecto por déficit nutricional o por trastornos hidroelectrolíticos.1
La encefalopatía de Wernicke es una enfermedad de consecuencias muy graves, se distingue por la tríada: confusión, ataxia y oftalmoplejía; cuando hay déficit de memoria o del aprendizaje, se denomina síndrome de Wernicke-Korsakoff. 2) Fue descrita por primera vez en 1881 por Karl Wernicke, en su fisiopatología interviene el metabolismo de la glucosa y la tiamina. El informe de Wernicke correspondió a tres pacientes con antecedentes de alcoholismo, de ahí que la enfermedad se relacione con el consumo crónico de bebidas alcohólicas.2
Las anormalidades oculares consisten en nistagmo horizontal y/o vertical, parálisis y/o paresia de los músculos rectos externos y de la mirada conjugada, además, le es común, la diplopía y estrabismo convergente. En etapas avanzadas de la enfermedad puede ocurrir miosis y no reactividad pupilar, así como discreta hemorragia retiniana; es raro el papiledema.
Aunque la EW es el resultado de la deficiencia de vitamina B1, en su relación con el alcoholismo, también se vincula con otras causas ajenas a este, que no permiten la adecuada absorción de la tiamina, por ejemplo: la cirugía gastrointestinal, los vómitos prolongados, la quimioterapia, las infecciones sistémicas, tumores malignos, sida, inflamación crónica, malabsorción y malnutrición.2
En cualquiera de las formas de presentación de la EW, la falta de diagnóstico precoz conduce a la psicosis de Korsakoff e incluso, a la muerte; la detección de esta enfermedad debe considerarse una emergencia médica, de ahí la urgencia de iniciar el tratamiento.2
Por otra parte, la enfermedad de Marchiafava-Bignami es un padecimiento raro, sin predilección racial o étnica, y con una distribución mundial. Afecta con mayor incidencia a varones alcohólicos de mediana edad (de 40 a 60 años), pero también se ha descrito en sujetos no alcohólicos y en mujeres. 3,4,5,6,7) Ha sido reconocida como un síndrome caracterizado por necrosis y desmielinización focal del cuerpo calloso. Fue descrita por primera vez en 1903 por los patólogos Marchiafava y Bignami, en tres pacientes alcohólicos italianos bebedores de vino tinto.3,6
Por esta causa, su presencia se observa en pacientes con déficit nutricional severo, que consumen bebidas alcohólicas, entre ellas, el vino tinto, y raramente, en pacientes no consumidores; aunque inicialmente, se consideró exclusiva de la población italiana, se han descrito casos en todo el mundo.1) Presenta en su conjunto, una variedad de manifestaciones clínicas; las más frecuentes son: síndrome de desconexión interhemisférica, trastornos de la marcha, deficiencia motora, deterioro cognitivo e incluso, coma y muerte.3,5
Según la literatura revisada, los primeros casos diagnosticados se hicieron a través de necropsias de pacientes. En la actualidad, el uso de resonancia magnética ha permitido realizar el diagnóstico de forma temprana en pacientes vivos, mediante la detección de lesiones sugerentes de EMB, incluyendo ausencia de manifestaciones clínicas típicas, para poder llevar a cabo una atención anticipada.3
Existen dos subtipos clínicos y radiológicos de EMB. El Tipo A muestra mayor deterioro del nivel de conciencia y compromete el cuerpo calloso de forma completa, con pobres resultados; el Tipo B, se caracteriza por un leve deterioro del nivel de conciencia, compromiso parcial del cuerpo calloso y resultados favorables.3
A pesar de ser dos entidades que pueden ser causadas por consumo de alcohol y déficit vitamínico, no encontramos estudios donde existiera la combinación de hallazgos radiológicos de las mismas, razón que justificó este trabajo.
Presentación del paciente
Paciente masculino de 29 años de edad, con antecedentes de ingesta habitual de bebidas alcohólicas; acude a consulta de Oftalmología por presentar disminución de la visión del ojo derecho desde un año atrás.
En el examen físico neuroftalmológico realizado, se constató disminución marcada de la función visual del ojo derecho y discreta palidez de ambos discos ópticos. Se le indicó tomografía axial (TAC) de cráneo simple. En los cortes tomográficos practicados a 3 mm, sin la administración de contraste endovenoso, se observa atrofia cortical bifrontoparietal, y en valles y cisuras de Silvio; imagen hipodensa entre 16 y 21 UH a nivel del cuerpo calloso, más evidente hacia el esplenio y la rodilla, que provoca discreto efecto de masa, desplazando posteriormente, el cuerno frontal del ventrículo lateral izquierdo. (Figura 1)
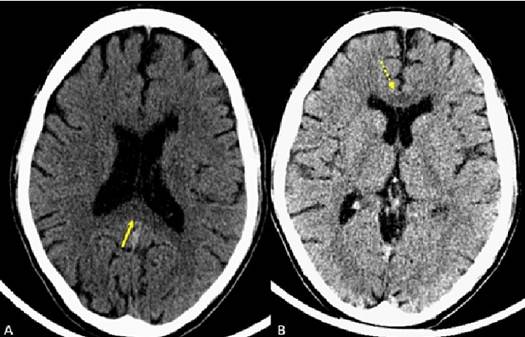
Figura 1 TAC simple de cráneo, cortes axiales. A. Hipodensidad del esplenio del cuerpo calloso (Flecha continua). B. Hipodensidad de la rodilla del cuerpo calloso (Flecha discontinua).
Se plantea, la posibilidad de estar en presencia de la enfermedad de Marchiafava Bignami y se sugiere, realizar resonancia magnética (RM) de cráneo para confirmar el diagnóstico. Se le realizaron secuencias de Spin Eco (SE) con técnicas de contraste T1 axial, T2 axial y sagital, y secuencia de Invertion Recovery (IR), técnica Fluid-atenuatted Invetion Recovery (FLAIR) axial, sagital y coronal.
En las secuencia y técnicas practicadas, simple y con la administración de contraste (gadolíneo) endovenoso, se observan: Imágenes hiperintensas en T2 FLAIR sagital a nivel de la rodilla, cuerpo y esplenio del cuerpo calloso. (Figura 2)
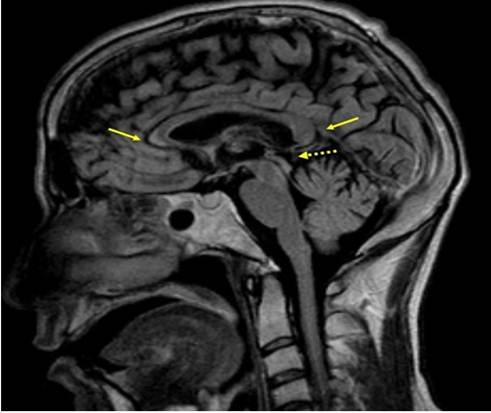
Figura 2 RMN de Cráneo, FLAIR sagital. Señal hiperintensa a nivel de la rodilla y esplenio del cuerpo calloso (Flecha continua. Hiperintensidad periacueductal (Flecha discontinua).
También se visualizan hiperintensidades periacueductales en FLAIR, y a nivel de la cara mesial de ambos tálamos, y en ambos lóbulos temporales. (Figura 3)

Figura 3 RMN de cráneo, FLAIR axial. A. Hiperintensidad periacueductal (Flecha continua) y de cara mesial de ambos tálamos (Flecha discontinua). B> Hiperintensidad periacueductal (Flecha continua) y a nivel de los pedúnculos mesencefálicos (Flecha discontinua).
Se observan imágenes hiperintensas en FLAIR localizadas a nivel de la sustancia blanca periventricular izquierda, de aspecto puntiforme, asociado a hiperintensidades que se disponen a nivel de la cabeza y cuerpo de los núcleos caudados, más evidente en el derecho. (Figura 4)
Ante estos hallazgos imagenológicos, unido a los datos clínicos del paciente, se plantea la presencia de un síndrome de Wernicke Korsakoff con estigmas de Marchiafava-Bignami. Al paciente se le proscribe el consumo de alcohol, comenzando el tratamiento con vitaminoterapia, específicamente, del complejo B. Se mantiene en seguimiento por consulta de Neuroftalmología, sin progresión de los síntomas.
Comentario
El síndrome de Wernicke se origina por déficit de vitamina B1 (tiamina). Esta vitamina pertenece al complejo de vitaminas del grupo B, es hidrosoluble e insoluble en el alcohol, se absorbe en el intestino delgado porque el etanol impide su absorción; es una coenzima esencial en el metabolismo de los hidratos de carbono y de aproximadamente, 24 enzimas cruciales en la producción de energía, utilización de la glucosa en el ciclo de las pentosas fosfato, metabolismo de los lípidos, producción de aminoácidos de cadena ramificada y mantenimiento de la vaina de mielina.
Cuando existe un déficit de tiamina, se produce de forma concomitante, déficit de la actividad de enzimas como la transcetolasa, alfaglutaratodeshidrogenasa y 2-oxoglutarato deshidrogenasa, que resultan en aumento del glutamato intracelular con muerte celular apoptótica secundaria a citotoxicidad o incluso, por sobreexpresión del oncogenFos, como lo muestran algunos modelos de animales; en periodos de deficiencia, cortos (como dos semanas), se ha descrito muerte de neuronas talámica.2
Existen situaciones especiales que aumentan la predisposición a padecer encefalopatía de Wernicke; sus causas convergen en la deficiencia sistémica de tiamina, toda vez que se han agotado las reservas.2) Es una pirimidina hidrosoluble presente en el encéfalo, el hígado, y dentro de sus funciones, actúa como cofactor de importantes enzimas, entre ellas, la tiamina difosfotransferasa dependiente de ATP, encargada de su conversión a su forma activa, el pirofosfato o difosfato de tiamina. Su deficiencia bloquea la conversión del ácido pirúvico a acetil-CoA, la descarboxilación del ácido alfacetoglutarato y la formación de hexosas en pentosas, influyendo directamente en el metabolismo energético de carbohidratos, lípidos y proteínas.4
Para la identificación de la enfermedad, la Revista Médica Sanitas, 41. Wernicke, propone tener en cuenta los criterios de Caine que tienen una sensibilidad del 85 %: 1. La deficiencia de tiamina. 2. Alteración del estado mental. 3. Alteraciones oculares. 4. Alteraciones cerebelosas.4
La EW es un diagnóstico fundamentalmente clínico; este puede ser confirmado con los niveles de tiamina en sangre y orina; como prueba de imagen, la más específica es la RNM. No obstante, se debe realizar un diagnóstico diferencial con otras posibles causas de encefalopatía aguda como encefalitis para neoplásica, encefalitis límbica, accidente cerebrovascular, estados hiposmolares, hipofosfatemia severa, hiponatremia, entre otras.8
Se describe también, una fase aguda. En la primera fase, tras la exploración física, pueden detectarse una serie de síntomas y signos que podrían corresponderse con el citado síndrome; ello son:
Engrosamiento de la lengua
Piel anormalmente rojiza por hipervascularización
Nistagmo
Síndrome confusional
Ataxia
Parestesias
Tras una analítica de sangre, en la que se compruebe el nivel de ciertos parámetros, como, recuentos celulares, electrolíticos y pruebas de la función hepática, entre otros, se aprecia como, la deficiencia de vitamina B1 puede provocar importantes problemas de salud, como el citado síndrome de Wernicke-Korsakoff.
En su fase crónica, los pacientes presentan cuadros de ataxias severas, síndrome confusional que afecta la expresión y la comprensión, pérdidas de memoria (tanto la memoria reciente como la incapacidad de formar recuerdos nuevos); son propensos a inventar recuerdos nuevos para compensar su amnesia (confabulación); así como, sufrir de alucinaciones.
Si se trata en etapas iniciales de la enfermedad, pueden revertirse algunos de sus trastornos e incluso, con internamiento y privación de alcohol, lograrse buena calidad de vida; en dependencia del estado del paciente y de su afectación, es posible que su memoria quede dañada, con la presencia de ciertas secuelas cognitivas y físicas; esto dependerá de las lesiones irreversibles que tenga en el cerebro; aun así, la tasa de muerte por el síndrome de Wernicke-Korsakoff (SWK) se eleva a 10 %, llegando incluso al 20 % de los pacientes diagnosticados.9
En la encefalopatía de Wernicke, la TAC -usualmente- es normal.2 No obstante, este paciente presentó hipodensidades a nivel del cuerpo calloso, al tener una asociación de EW con EMB, lo que alertó al médico de asistencia y por ello, se le indicó una RM. La resonancia magnética es el método de elección para el estudio de la encefalopatía de Wernicke; entre los hallazgos generales en esta encefalopatía se encuentran: el realce intenso en la sustancia gris periacueductal, los cuerpos mamilares, el tálamo medial (adyacente al tercer ventrículo) y el hipotálamo.
En la RM cerebral se pueden observar en secuencia TSE en técnica de T1 hipointensidades en sustancia gris periacueductal, cuerpos mamilares, hipotálamo y tálamo medial.2,10 En el caso clínico que se presenta, no se observaron estas hipointensidades.
En técnica de T2 se puede visualizar hiperintensidades alrededor del tercer ventrículo, cuerpos mamilares, hipotálamo y tálamo medial y sustancia gris periacueductal. En FLAIR los hallazgos son similares a los de la secuencia T2.2,10 Estos hallazgos coinciden con el caso en estudio. Usualmente, las áreas afectadas presentan restricción de la difusión.2 Sin embargo, al paciente no se le realizó esta técnica.
Si el déficit de tiamina se corrige oportunamente, mediante su administración endovenosa, no se genera déficit neurológico significativo; aunque pueden persistir trastornos en la memoria conocidos como psicosis de Korsakoff.2
La mayoría de los casos de Wernicke no pueden ser tratados, probablemente porque los pacientes no presentan los signos clásicos de esta enfermedad.2 Pero en este caso, hubo sospechas de la presencia de esta encefalopatía desde que se le realizó la TAC, de ahí que se pudo comenzar el tratamiento.2) El mismo consistió en la administración de 100 a 500 mg de tiamina diluidos en 100 ml de solución salina en un lapso de 30 minutos, dos o tres veces al día, por tres a cinco días; si existe mejoría, se continúa con 100 a 250 mg al día, por cinco días o hasta que se observe una mayor recuperación. Posteriormente, se indican 60 mg al día por varios meses o indefinidamente, en dependencia de la condición del paciente.2
Los síntomas suelen revertirse en las primeras horas o días posteriores a la administración de tiamina; en el 53,9 % de los casos, puede ocurrir durante los primeros tres meses, quedando como clínica residual con mayor frecuencia, el nistagmo, ataxia, alteraciones en la memoria, dificultades para la coordinación, vértigo y parestesias.2
La enfermedad de Marchiafava-Bignami (EMB) presenta varios cursos clínicos de aparición; en su forma aguda, los principales síntomas son: disminución del nivel de conciencia, crisis epilépticas y coma; mientras, en los pacientes que aparece de forma subaguda y crónica, predomina la confusión, trastornos emocionales y del comportamiento, además de psicosis; también se han reportado trastornos de la marcha, disartria y signos de desconexión interhemisférica.3
La etiología de la enfermedad aún no se ha esclarecido, pero presumiblemente, se atribuye a la combinación de neurotoxicidad inducida por el alcohol (de naturaleza incierta) y la deficiencia de vitaminas del complejo B.5,6) Otras causas pueden ser:
- Fluctuación repentina en la osmolalidad sérica, conocida como mielinolisis callosa, complicación de la cetoacidosis causada por diabetes mellitus o alcoholismo.
- Desnutrición no alcohólica después de la cirugía de by-pass gástrico.
- Se ha relacionado con otras afecciones no alcohólicas, como intoxicación por monóxido de carbono, sepsis, paludismo cerebral, enfermedad de células falciformes y cirugía de carcinoma cardíaco.5
Como se ha indicado, este paciente presentaba historia de ingestión habitual de bebidas alcohólicas, lo que concuerda con los estudios revisados.
Aunque suele considerarse una enfermedad irreversible, se han descrito algunos casos de evolución favorable y desaparición de las lesiones en RM con un diagnóstico y tratamiento oportunos.3) En correspondencia con su diagnóstico y tratamiento adecuado y pertinente, este paciente ha evolucionado sin progresión de los síntomas. Aún no se le ha realizado RM evolutiva, porque el diagnóstico es reciente.
Las alteraciones metabólicas, como la deficiencia de vitamina B12 o las deficiencias nutricionales e hidroelectrolíticas suelen acompañar a los estados de alcoholismo severo.1) El principal daño patológico es una degeneración del cuerpo calloso con diferentes grados de desmielinización y necrosis. La necrosis produce lesiones quísticas con paredes formadas por células gliales y macrófagos espumosos. La desmielinización se acompaña de la infiltración de macrófagos cargados de lípidos. El cuerpo calloso se vuelve más delgado por la pérdida axonal, que pueden extenderse a otras estructuras.1
En RM de cráneo se pueden observar señales hipointensas en T1 e hiperintensas en T2 y Flair en el cuerpo calloso. Estas lesiones pueden captar contraste en la periferia en las fases agudas. Estudios recientes de RM enfatizan, en que las lesiones pueden ser encontradas en la sustancia blanca hemisférica, en los pedúnculos cerebelosos y en la sustancia gris de la corteza.3 Estos hallazgos concuerdan con nuestro caso de estudio.
No existe tratamiento específico para la combinación de estas enfermedades, en la actualidad, son usados: la tiamina y vitaminas del complejo B, ácido fólico y altas dosis de esteroides; estos deben indicarse, una vez que se sospecha y confirma la enfermedad;3 por ello, al paciente en estudio se le ha indicado la vitaminoterapia, sin observarse progresión de los síntomas.