Introducción
Los paragangliomas son tumores neuroendocrinos hipervascularizados derivados de las células cromafines o del sistema paragangliónico. Representan el 0,5 % de los tumores de cabeza y cuello siendo la localización carotidea la más frecuente de estas neoplasias. Se presentan predominantemente entre los 40-50 años, principalmente en el sexo femenino. La mayoría son benignas; sin embargo, se informa una transformación de malignidad en un 5-6 % de los casos. Los síntomas pueden ser variados: asintomáticos o manifestarse como tumores cervicales de crecimiento lento con o sin déficit neurológico regional.1,2
Los autores han obtenido los permisos institucionales pertinentes y el consentimiento informado del paciente al que se hace referencia en este manuscrito. El objetivo del artículo fue presentar el caso de una paciente con tumoración cervical pulsátil de 10 años de evolución que requirió tratamiento quirúrgico.
Presentación de caso
Paciente de sexo femenino de 42 años de edad procedente del Cusco, Perú, sin antecedentes médicos personales ni familiares de importancia. Acudió a la consulta por tumoración cervical derecha de crecimiento lento, asintomático de aproximadamente 10 años de evolución, evaluada y manejada de forma expectante en el Hospital Regional del Cusco. Hace 2 años la tumoración cervical aumentó progresivamente de tamaño, lo que le provocó dolor cervical, cefalea y disfagia progresiva, por lo que es referida al Servicio de Cirugía de Cabeza y Cuello del Hospital Nacional Guillermo Almenara Irigoyen.
Al examen clínico se encontró una tumoración de aproximadamente 6 x 5 cm a la altura del borde superior del cartílago tiroides, anterior al músculo esternocleidomastoideo (ECM) derecho, bordes definidos, pulsátil a la palpación profunda y con mayor movilidad transversal que vertical. Resto del examen físico se encontró sin alteraciones.
La ultrasonografía Doppler mostró una masa sólida hipoecoica de bordes regulares a nivel de la bifurcación de arteria carótida común derecha con vascularidad incrementada. La angiotomografía evidenció una masa sólida ovoide de 63 x 45 mm, bordes circunscritos a nivel de la bifurcación de la arteria carótida común derecha y que comprometía tramos proximales de la arteria carótida externa (ACE) y la arteria carótida interna (ACI), lo que produjo un efecto de masa sobre estructuras adyacentes sin llegar a infiltrarlas (fig. 1).
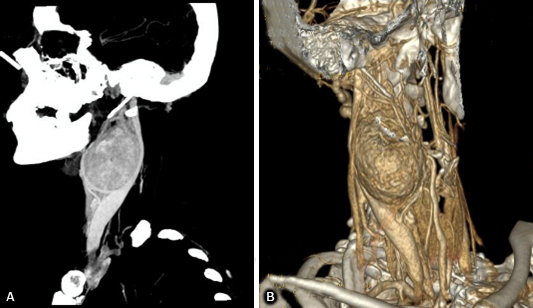
Fig. 1 - A) Angiotomografía donde se evidencia tumoración a nivel de la bifurcación de la arteria carótida común derecha, envolviendo parcialmente y desplazando tramos proximales de las arterias carótidas interna y externa. B) Reconstrucción vascular.
Basado en examen clínico y radiológico se planteó el diagnóstico de neoplasia de cuerpo carotideo. La paciente fue sometida a embolización transarterial y percutánea prequirúrgica con escisión amplia del tumor y preservación del paquete neurovascular. La exploración se realizó a través de una incisión cervical a lo largo del borde anterior del músculo ECM y elevando los planos subplatismales para la exposición del área de la neoplasia donde se realizó una incisión en la vaina carotidea. Se encontró que la tumoración dependía de la bifurcación carotidea, las ramas de la ACE y ACI que irrigaban el tumor se ligaron con seda y cauterizaron usando diatermia bipolar. Se clasificó como un tumor de grado II según el sistema de clasificación de Shamblin. Cuando se logró la hemostasia y el plano de disección, se extirpó el tumor (fig. 2).
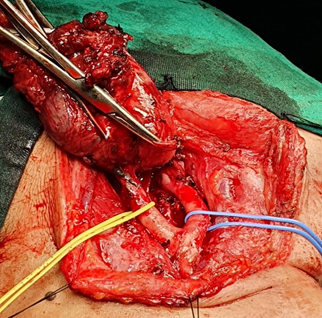
Fig. 2 - Imagen intraoperatoria de tumoración dependiente de la bifurcación de arteria carótida común derecha que envuelve parcialmente tramos proximales de las arterias carótida interna (cinta amarilla) y externa (cinta azul).
El período operatorio y posoperatorio transcurrió sin incidencias, no hubo déficits neurológicos.
El espécimen obtenido se envió para estudio anatomopatológico, el cual reveló una masa tumoral encapsulada en cuyo interior se visualizaban células redondas y poligonales con citoplasma eosinófilo granular y núcleos centrales dispuestos en nidos separados por estroma fibrovascular. Para el análisis inmunohistoquímico se utilizó sinaptofisina y proteína ácida fibrilar glial; el diagnóstico fue paraganglioma del cuerpo carotideo (fig. 3).
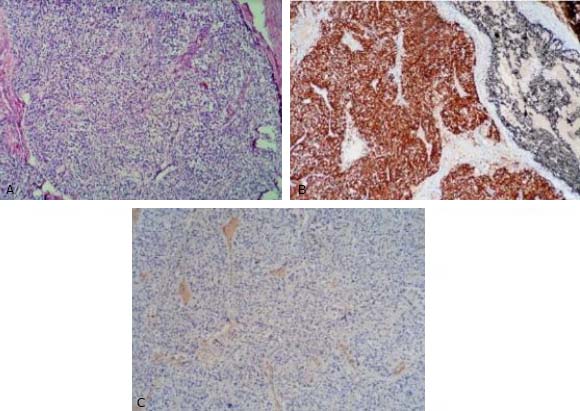
Fig. 3 - A) Microfotografía de sección de tejido blando que muestra una masa tumoral encapsulada compuesta de células redondas y poligonales agrupadas en nidos. (H y E, x100). B) Microfotografía que muestra inmunorreactividad de sinaptofisina para las células principales en la tumoración (x100). C) Microfotografía que muestra inmunoreactividad a la proteína ácida fibrilar glial para las células sustentaculares en la tumoración (x100).
La paciente fue dada de alta y durante el seguimiento posterior no se evidenciaron nuevas tumoraciones cervicales ni alteraciones neurológicas regionales.
Discusión
Los paragangliomas de cabeza y cuello son tumores bastante raros, su incidencia exacta no es clara, pero son considerados aproximadamente el 0,5 % de todos los tumores de esta localización. Los paragangliomas pueden aparecer en el tejido paragangliónico del cuerpo carotideo (PCC), timpánico-yugular y vagal. El paraganglioma del cuerpo carotideo es la neoplasia paragangliónica más frecuente distribuida en la región de cabeza y cuello.3
Se desconoce la causa exacta del PCC; sin embargo, se ha sugerido que la hipoxia crónica y la predisposición genética podrían ser uno de los factores etiológicos. La estimulación hipóxica crónica hace que las células quimiorreceptoras del cuerpo carotideo trabajen en exceso y compensen los niveles de oxígeno, iniciando así la hipertrofia de las células, seguida de una adaptación fisiológica y por último una hiperplasia patológica y posterior desarrollo neoplásico.4 Saldaña y otros5 reportaron que los tumores de cuerpo carotideo en los nativos de gran altitud representan el grado extremo a la respuesta hiperplásica del tejido quimiorreceptor por hipoxia prolongada y severa. Cabe destacar que nuestra paciente procede la ciudad de Cusco, una ciudad altoandina peruana ubicada a una altitud por encima de los 3000 metros sobre el nivel del mar.
Existen dos variedades de presentación: la esporádica y la familiar. Los tipos familiares se observan entre un 10-30 % de los casos, son bilaterales y multicéntricos y están asociados a pacientes con neoplasia endocrina tipo 2, Von Hippel-Lindau o neurofibromatosis tipo 1; sin embargo, las formas esporádicas son las más frecuentes (70-80 %) y usualmente son unilaterales.6 Los PCC se presentan como una masa cervical de crecimiento lento, no dolorosos, situados en la parte anterior al ECM a nivel del hueso hioides. Rara vez este tipo de tumor transmite un pulso carotideo o presenta un soplo/frémito. A medida que el tumor aumenta de tamaño puede extenderse y englobar las ACI y ACE. La mayoría de los PCC permanecen asintomáticos; sin embargo, debido a la proximidad de los nervios adyacentes pueden presentar síntomas como disfagia, odinofagia, ronquera o cualquier otro déficit neurológico.7 Nuestra paciente refirió una historia de 10 años por una tumoración cervical de crecimiento lento y progresivo con mayor movilidad lateral que vertical y pulsátil a la palpación, además de producir efecto de masa cursando con disfagia. Estos síntomas mejoraron cuando se extirpó la tumoración.
Para el diagnóstico del PCC se pueden realizar estudios de imágenes como ecografía, tomografía computarizada, resonancia magnética, arteriografía carotidea junto con la evaluación de catecolaminas en suero y en orina. En el presente caso, después de un examen clínico, se realizó una ultrasonografía Doppler y angiotomografía donde mostraron una masa hipervascularizada de bordes regulares a nivel de la bifurcación de arteria carótida común derecha y que comprometía tramos proximales de la ACE y ACI.
Para predecir la morbilidad quirúrgica, Shamblin8 propuso un sistema de clasificación que correlacionaba la relación entre el tumor con los vasos carotideos en tres grupos: Shamblin I: lesiones mínimamente adheridas a los vasos y fácil de resecar, Shamblin II: las lesiones rodean parcialmente los vasos y son más adherentes a la adventicia y Shamblin III: lesiones adherentes a toda la superficie de la bifurcación carotidea que requiere resección de los vasos carotideos.
Las opciones de tratamiento incluyen observación, cirugía y radioterapia. El tratamiento de elección es quirúrgico, el cual es considerado como el único curativo y preferible en etapas tempranas, lo que evita la posibilidad de una eventual transformación maligna con invasión local y metástasis regional y/o a distancia hasta llegar al punto de ser irresecable. La complejidad de la cirugía está dada por el tamaño de la neoplasia, su vascularidad, su adherencia a las paredes arteriales y compromiso de estructuras nerviosas como los pares craneales.6,9
La cirugía más recomendada es la descrita por Gordon-Taylor, que consiste en una resección subadventicial por el espacio avascular entre los vasos carotideos y la neoplasia. Mediante esta intervención quirúrgica se realiza una adecuada exposición de la bifurcación carotidea, del control y la preservación de los vasos carotideos y de los nervios adyacentes.10 En el caso descrito se logró la resección completa de la tumoración con preservación de los vasos carotideos y sin déficits neurológicos de los pares craneales.
Conclusiones
El paraganglioma del cuerpo carotideo es una tumoración rara, de presentación clínica frecuentemente asintomática debido a su lento crecimiento; sin embargo, con el tiempo puede desarrollar síntomas por efecto de masa y déficits neurológicos regionales. Se debe hacer una evaluación minuciosa del paciente y una adecuada evaluación imagenológica antes de la operación con el fin de realizar un procedimiento quirúrgico en condiciones óptimas.














