Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Medicina
versión On-line ISSN 1561-302X
Rev cubana med v.45 n.4 Ciudad de la Habana oct.-dic. 2006
Trabajos originales
Facultad Miguel Enríquez
Control ambulatorio de la presión arterial en diabéticos y no diabéticos con cardiopatía isquémica asociada
Dr. Ernesto Groning Roque,1 Dr. Raymid García Fernández,2 Dr. Ernesto Javier García Pérez-Velazco,2 Dra. Ariadna Concepción Millán2 y Dr. Sc. David García Barreto3
Resumen
Cuando la diabetes y la cardiopatía isquémica se asocian a la hipertensión arterial, la atención de ésta se torna compleja. Se realizó este trabajo para determinar el efecto de una estrategia de tratamiento antihipertensivo basada en un betabloqueador (atenolol) en un estudio de cohorte de sujetos diabéticos y otros no diabéticos mayores de 50 años con cardiopatía isquémica asociada. Se incluyeron 651 pacientes hipertensos no controlados mayores de 50 años, con cardiopatía isquémica estable crónica que fueron evaluados al inicio y a las 6, 24 y 52 sem. A las 6 sem estaban controlados 46,87 % de los no diabéticos y 28,05 % de los diabéticos (p < 0,001); a los 6 meses, 68,94 % en el grupo de los no diabéticos y 44,60 % del grupo de diabéticos controlaron su presión arterial (p < 0,001). Al año estaba controlado 73,43 % de los pacientes no diabéticos y 47,48 % de los diabéticos (p < 0,001). Se demostró lo difícil que resulta lograr el control de la presión arterial en pacientes con diabetes.
Palabras clave: Hipertensión, diabetes, cardiopatía isquémica, betabloqueador.
La hipertensión arterial es una enfermedad que afecta a todos los países del mundo (se estima que en Cuba 25 % de la población mayor de 15 años y casi el doble de los mayores de 60 años son hipertensos.1
La hipertensión arterial constituye un indicador subrogado de riesgo2 importante para la cardiopatía isquémica, el infarto del miocardio, el accidente vascular encefálico, la muerte súbita, la insuficiencia cardíaca, la enfermedad vascular periférica y la insuficiencia renal. Cuando la diabetes y la cardiopatía isquémica se asocian a la hipertensión arterial, la atención de ésta se torna una tarea compleja. La prevalencia de la hipertensión es 1,5 veces mayor en grupos de sujetos diabéticos que en no diabéticos (aún después de ajustar los grupos en relación con la edad y el peso). Se calcula que en dependencia de la edad, la obesidad y la etnia, aproximadamente entre 20 y 60 % de pacientes con diabetes tipo 2 desarrollarán hipertensión. Esta asociación trae aparejado un riesgo incrementado de enfermedad cardiovascular, insuficiencia renal y retinopatía diabética. La disminución de las cifras de presión arterial produce disminución en la frecuencia y/o progresión de estas enfermedades.3 Evidencias actuales sugieren que un número creciente de pacientes pueden beneficiarse con reducciones adicionales de presión arterial (menos de 130/85 mmHg o menos de 130/80), particularmente, los diabéticos y los que padecen de disfunción renal para prevenir o retardar el daño a órganos diana.3-5
El objetivo de este trabajo fue determinar el efecto de una estrategia de tratamiento antihipertensivo basada en un betabloqueador (atenolol), en un estudio de cohorte de diabéticos y no diabéticos mayores de 50 años con cardiopatía isquémica asociada.
Métodos
Se incluyeron 651 pacientes (n=139 diabéticos [ glucemia > 8 mmol/dL o que reciben tratamiento con dieta e hipoglucemiantes orles o insulina ]; n= 512 no diabéticos) que fueron captados en 11 provincias del país y en otros 3 centros de Ciudad de La Habana.
En una primera visita a los sujetos que cumplían con criterios de elegibilidad (hipertensos no controlados mayores de 50 años con cardiopatía isquémica estable crónica) se les solicitó que firmaran un documento de consentimiento informado. Posteriormente, se obtuvo información sobre la anamnesis y el examen físico. Si el paciente era anginoso, se registró el número de episodios semanales de angina de pecho. Se midió además la presión arterial (PA) con un esfigmomanómetro estándar de mercurio y la frecuencia cardíaca (FC). Las mediciones se realizaron en ambos brazos. Si se encontraba una diferencia de más de 5 mmHg en la presión arterial sistólica (PAS) o en la diastólica (PAD), se consideraron las presiones del brazo donde las lecturas resultaron más altas. Se realizaron 2 mediciones de la PA y de la FC con un intervalo de al menos 2 min, y se promediaron sus resultados. Para lograr el control de la presión arterial se administró inicialmente el betabloqueador cardioselectivo, atenolol de 50 mg una vez al día. Alternativamente, podía iniciarse el tratamiento con una dosis baja de hidroclorotiazida (de 25 mg una vez al día). Se proporcionaron además instrucciones sobre modificaciones del estilo de vida (dieta, ejercicios, abstinencia de tabaco, bebidas cafeinazas y alcohol).
Las visitas 2, 3 y 4 se programaron a las 6, 24 y 52 sem. Su propósito fue evaluar la respuesta del paciente al betabloqueador y, si era necesario, ajustar la dosis del medicamento. Se formularon preguntas acerca de los síntomas y de cualquier medicamento(s) concurrente. Las preguntas incluyeron la frecuencia y los síntomas de angina que pudieran estar relacionados con los resultados clínicos o con experiencias adversas. También se determinó la presión arterial y la frecuencia del puso. Si la presión arterial no cumplía con el objetivo deseado (presión arterial sistólica / presión arterial diastólica promedio en posición sentada menor de 140/<80 mmHg para los no diabéticos; menor de 130/85 para los diabéticos), se añadió el siguiente paso de la estrategia de atención de la hipertensión: si el tratamiento se inició con un betabloqueador y la presión arterial permanecía por encima de los niveles deseados, se añadía hidroclorotiazida de 25 mg una vez al día. Si esta combinación era insuficiente para controlar la presión arterial, el atenolol de 50 mg y la hidroclorotiazida de 25 mg se administraban 2 veces al día. Este tratamiento combinado se complementaba con el inhibidor de la enzima convertidora de angiotensina: trandolapril, 2 mg una vez al día, si era necesario para lograr el control de la presión arterial.
Si el tratamiento se iniciaba con la hidroclorotiazida una vez al día y no se alcanzaba un control adecuado de la presión arterial, la dosis de hidroclorotiazida se duplicaba a 25 mg 2 veces al día. Si la presión arterial permanecía por encima de los niveles considerados como adecuados, se añadía trandolapril, 2 mg una vez al día.
La aparición de efectos secundarios intolerables con cualquiera de los medicamentos era criterio para reducir la dosis hasta que los efectos se hicieran tolerables y, si era necesario, añadir medicamentos antihipertensivos adicionales.
Todas las variables se introdujeron en una base de datos empleando el paquete de programas Access Microsoft Office para su estudio. Los datos, cuando era pertinente, fueron expresados en porcentajes o por la media ± la desviación estándar.
Consideraciones éticas y legales
El estudio se ajustó a los postulados de la Declaración de Helsinki y fueron aceptados por el Consejo Científico del Instituto de Cardiología y Cirugía Cardiovascular, así como por el Comité de Ética Médica.
Confidencialidad
A todos los sujetos se les informó que los hallazgos serían almacenados en una computadora y que se tratarían como estrictamente confidenciales.
Resultados
En la tabla se muestran las características generales de los pacientes diabéticos y los no diabéticos al inicio del estudio. Al año de tratamiento, el índice de masa corporal (IMC) fue de 28,32 ± 4,41 k/m2 vs. 27,33 ± 4,63 k/m 2 (control) (p= 0,76).
Tabla. Características demográficas y cardiovasculares de los hipertensos diabéticos y los no diabéticos al inicio del estudio
| Características | No diabéticos | Diabéticos | p* |
| Edad promedio (DE) | 61,36 (9.00) | 62,66 (8,32) | 0,11 |
| Mujeres (%) | 54,10 | 68,34 | 0,054 |
| Hombres (%) | 45,89 | 31,65 | 0,054 |
| IMC promedio kg/m2 (DE) | 27,33 (4,63) | 28,27 (4,41) | 0,028 |
| IMC 23-25 kg/m2 (%) | 15,39 | 15,10 | 0,88 |
| IMC 26-30 kg/m2 (%) | 44,24 | 37,41 | 0,40 |
| IMC > 30 kg/m2 (%) | 27,74 | 39,97 | 0,03 |
| Presencia CIEC: | |||
| - Infarto previo (%) | 31,44 | 32,37 | 0,99 |
| - Coronografía anormal (%) | 8,39 | 7,91 | 0,89 |
| 27,92 | 25,17 | 0,77 |
| 86,13 | 86,33 | 0,86 |
| Cirugía de revascularización (%) | 0,78 | 2,87 | 0,56 |
| Angioplastia (%) | 1,56 | 2,15 | 0,82 |
| AVE previo (%) | 1,95 | 6,47 | 0,21 |
| HVI (%) | 33,78 | 50,35 | 0,025 |
| Enfermedad vascular periférica (%) | 3,9 | 7,19 | 0,47 |
| Dislipidemia (%) | 31,25 | 43,88 | 0,08 |
| Medicamentos | |||
| Hipolipemiantes (%) | 6,05 | 12,94 | 0,15 |
| IECA | 33,39 | 38,24 | 0,51 |
| Diuréticos | 59,76 | 55,39 | 0,63 |
| Nitratos (%) | 56,83 | 64,74 | 0,31 |
| Aspirina/antiagregantes (%) | 65,62 | 63,3 | 0,90 |
DE: Desviación estándar. IMC: Índice de masa corporal. CIEC: Cardiopatía isquémica estable crónica. AVE: Accidente vascular encefálico. HVI: Hipertrofia ventricular izquierda. IECA: Inhibidores de la enzima convertidora de angiotensina.
*Valores de significación estadística resultantes de la comparación de las diferentes características entre diabéticos y no diabéticos. Los valores de p resultaron de la aplicación del test t de Student para variables cuantitativas y el de X2 para variables cualitativas.
La presión arterial sistólica y diastólica se comportó a lo largo del tratamiento de la siguiente forma:
Diabéticos. PAS control: 163,99 ± 14,0 mmHg; PAS 6 sem: 137,69 ± 18,04 mmHg; PAS 6 meses: 129,47 ± 16,05 mmHg; PAS 1 año: 128,16 ± 14,54 mmHg. PAD control: 98,37 ± 8,76 mmHg; PAD 6 sem: 83,06 ± 8,98 mmHg; PAD 6 meses: 78,3 ± 7,36 mmHg; PAD 1 año: 80 ± 8,9 mmHg.
No diabéticos: PAS control: 162,67 ± 17,86 mmHg; PAS 6 sem: 136,35 ± 19,87 mmHg; PAS 6 meses: 130,11 ± 17,06 mmHg; PAS 1 año: 128,04 ± 14,12 mmHg. PAD control: 98,85 ± 9,89 mmHg; PAD 6 sem: 82,97 ± 10,6 mmHg; PAD 6 meses: 79,77 ± 8,58 mm Hg; PAD 1 año: 79,09 ± 7,9 mmHg.
La disminución promedio ± (DE) de la presión arterial sistólica al año de tratamiento fue de 35,82 mmHg ± 18,15 para los diabéticos comparada con 34,62 mmHg ± 18,01 para los no diabéticos (p= 0,50).
Para la presión arterial diastólica al año de tratamiento, la disminución promedio fue de 18,37 ± 10,46 mmHg en los diabéticos y de 18,96 ± 11,96 en los no diabéticos (p= 0,56).
En la figura 1 se observan los efectos del tratamiento sobre la frecuencia cardíaca.
Fig. 1. Efectos del tratamiento sobre la frecuencia cardíaca.
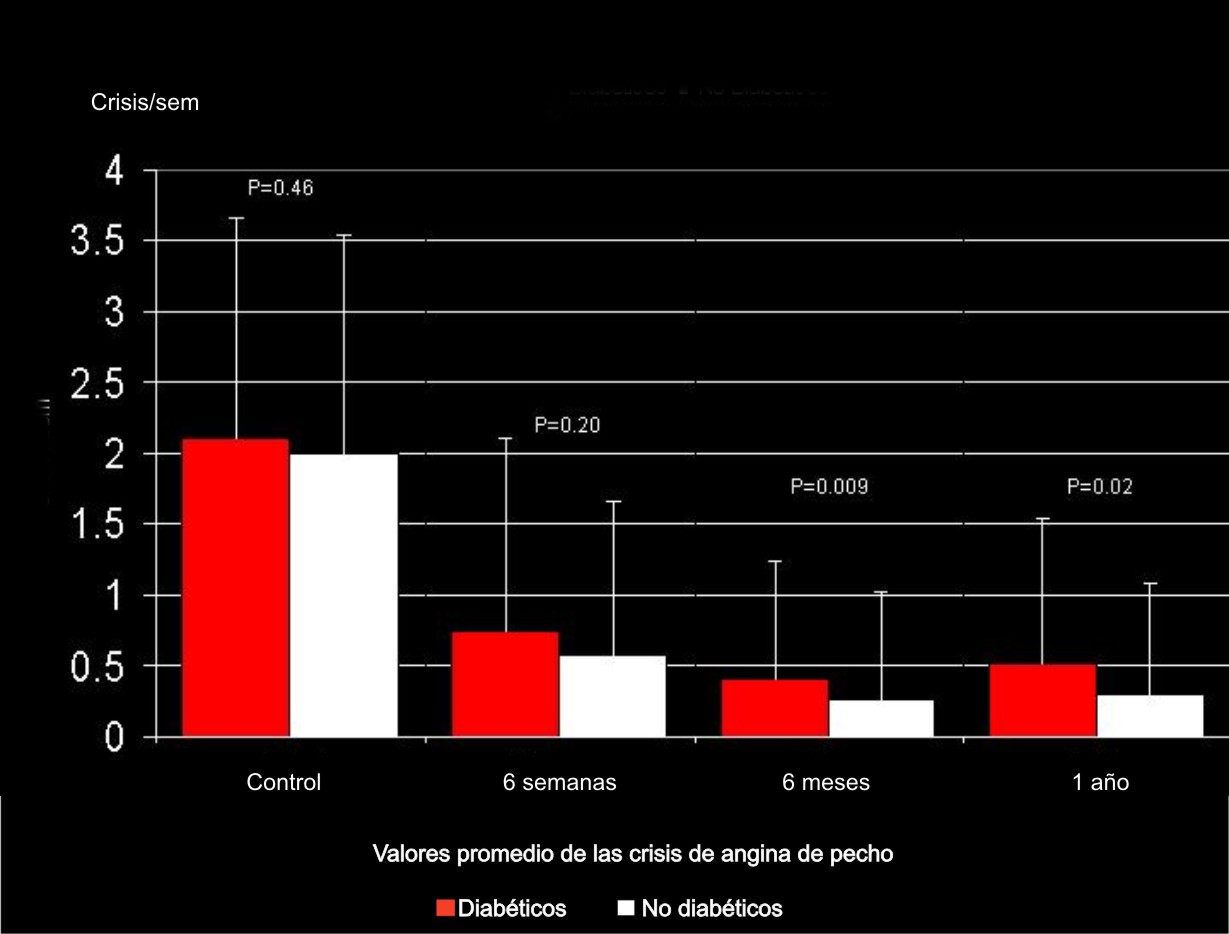
Las modificaciones de las crisis de angina de pecho producidas en ambos grupos de pacientes se presentan en la figura 2. No se observaron diferencias significativas en el número crisis de angina por semana entre diabéticos y no diabéticos en las mediciones control y a las 6 sem (2,11 ± 1,54 vs . 2,00 ± 1,53 [ p= 0,46 ] ; 0,73 ± 1,37 vs 0,57 ± 1,09 [ p= 0,20 ] . A los 6 meses y al año de tratamiento se observaron, sin embargo, diferencias significativas entre ambos grupos (0,41 ± 0,83 vs. 0,25 ± 0,78 [ p= 0,009 ] ; 0,51 ± 1,03 vs. 0,30 ± 0,79 [ p= 0,02 ] ).
Fig. 2. Modificaciones de la crisis de angina de pecho durante el tratamiento.
Control de la presión arterial
La figura 3 muestra los efectos del tratamiento sobre el control de la presión arterial en pacientes diabéticos y no diabéticos. A las 6 sem estaban controlados 46,87 % de los no diabéticos y 28,05 % de los diabéticos (p< 0,001); a los 6 meses, 68,94 % en el grupo de los no diabéticos y 44,60 % del grupo de diabéticos controlaron su presión arterial (p> 0,001). Al año estaba controlado 73,43 % de los pacientes no diabéticos y 47,48 % de los diabéticos (p< 0,001).
Fig. 3. Efectos del tratamiento sobre el control de la presión arterial.
Discusión
Cuando la diabetes mellitas se asocia a la hipertensión arterial, incrementa la morbilidad y la mortalidad de esta, y aunque cada enfermedad es independiente de la otra, tienen la característica de exacerbarse mutuamente.6,7
Como puede apreciarse en la tabla, al comparar el porcentaje de pacientes con índice de masa corporal > 30, los diabéticos obesos superan en más de 10 % a los no diabéticos (39,97 % vs. 24,75 %). Se ha señalado que la obesidad puede promover la diabetes. La mayoría de los obesos poseen resistencia a la insulina. Los adipositos secretan sustancias como ácidos grasos libres y diversos polipéptidos que pueden producir resistencia a la insulina, lo que provoca incremento en la secreción de insulina en un intento por mantener la euglucemia. La hiperinsulinemia puede afectar la vasodilatación mediada por insulina y la producción de óxido nítrico. También puede incrementar la actividad simpática, la retención de sodio y la hipertrofia vascular, factores que pueden desencadenar o agravar la HTA.8 A pesar de haber recomendado al inicio del estudio cambios en el estilo de vida, al año de tratamiento, el IMC no tuvo variación alguna.
Los diabéticos superaron, además, a los no diabéticos en accidente vascular encefálico previo, hipertrofia ventricular izquierda, enfermedad vascular periférica y dislipidemia. Estos resultados tienen relación con los del estudio Framingham, en el cual los diabéticos que participaron, durante un período de seguimiento de 16 años, tuvieron casi el doble de accidentes vasculares encefálicos, el triple de enfermedad vascular periférica y el doble de procesos coronarios, cuando se compararon con los no diabéticos.9 Estas cifras se incrementaron cuando la diabetes se acompañaba de HTA.10 Los diabéticos estaban consumiendo al inicio del estudio más hipolipemiantes y más inhibidores de la enzima convertidora de angiotensina que los no diabéticos, lo cual se explica porque los diabéticos presentaban más dislipidemia. Los inhibidores de la enzima convertidora de angiotensina son componente integral de cualquier régimen terapéutico antihipertensivo en pacientes con diabetes10 ya que protegen de la complicación renal, tan frecuente en esta enfermedad.
Al año de tratamiento, la presión arterial sistólica y la diastólica disminuyeron de manera similar en este tipo de pacientes, lo que indica la efectividad de una estrategia basada en un betabloqueador, en concordancia con el U.K. Prospective Study11 para proteger a estos pacientes de alto riesgo.
Los pacientes tuvieron una frecuencia cardíaca más baja por el efecto cronotropo negativo del atenolol. Al completar el año de tratamiento, se redujo el promedio de crisis de angina de pecho/semana, así como el porcentaje de pacientes con angina de pecho. Esto se explica porque los betabloqueadores (por su acción inotropa y cronotropa negativa) disminuyen el consumo de oxígeno del corazón.
En este estudio, 47,48 % de los diabéticos tenían controlada la presión arterial al año de tratamiento según lo establecido por el VI Reporte de l JNC (< 130/85). Estos resultados coinciden con los de Bakris et al.12 que lograron cifras de control ligeramente superiores al 40 % con una estrategia de tratamiento similar y excede con mucho las cifras de control de la población diabética norteamericana que es de 25 %.13,14 Lo reportado aquí demuestra lo difícil que resulta lograr el control de la presión arterial en pacientes con diabetes.
Summary
Outpatient control of high blood pressure in diabetics and non-diabetics with associated ischemic heart disease.
When diabetes and ischemic heart disease are associated with high blood pressure, its treatment is complex. This paper was conceived to determine the effect of a strategy of antihypertensive treatment based on ß-blocker (atenolol) in a cohort study of diabetic and non-diabetic subjects aged over 50 with associated ischemic heart disease. 651 non-controlled hypertensive patients over 50 with chronic stable ischemic heart disease were included. They were evaluated initially and at 6, 24, and 52 weeks. After 6 weeks, 46.87 % of the non-diabetic patients, and 28.05 % of the diabetic (p < 0.001) were controlled. At 6 months, 68.94 % of the non-diabetic group, and 44.60 % of the diabetic group had controlled their blood pressure (p < 0.001). After a year, 73.43 % of the non-diabetic patients and 47.48 % of the diabetic (p< 0.001) were controlled. It was proved how difficult it is to control blood pressure in the diabetic patients.
Key words: Hypertension, diabetes, ischemic heart disease, ß-blocker.
Referencias bibliográficas
1. República de Cuba. Ministerio de Salud Pública. Programa nacional de Prevención, Diagnóstico, Evaluación y Control de la Hipertensión Arterial. La Habana. MINSAP. 1998. Disponible en: http://aps.sld.cu/E/prohta.html
2. García Barreto D, Hernández Cañero A, Amoedo Mons M, de Acosta O, Groning Roque E. La hipertensión arterial ¿Factor de riesgo o un signo más del síndrome de aterotrombosis? Rev Cubana Med. 2006;45(2).
3. Joint Nacional Comité on Detection, Evaluation and Treatment. The VI report of the Joint National Committee on detection, Evaluation and Treatment of High Blood Pressure (JNC VI). Arch Int Med. 1997;157:2413-46.
4. Arauz-Pacheco C, Parrot M, Raskin P. The treatment of hypertension in adult patients with diabetes. Diabetes Care. 2002;25:134-47.
5. Smith SC, Biair SN, Bonow RO, Brss LM, Cerqueira MD, Drcup K et al. AHA/AA guidelines for preventing heart attack and death in patients with atherosclerotic cardiovascular disease: 2001 update. Circulation. 2001;104:1577-9.
6. The National High Blood Pressure Education Program working Group. National high blood pressure education program working group report on hypertension in diabetes. Hypertensión. 1994;23:145-58.
7. Sowers Jr, Epstein M. Diabetes mellitus and associated hypertension, vascular disease, and nephropthy: an uptade. Hypertensión. 1995;26(pt 1):869-79.
8. Kaplan NM . Primary hypertension: Pathogenesis. En: Kaplan's Clinical Hypertension. 8 ed. Philadelphia: Lippincott Williams & Wilkins; 2002. pp.105-6.
9. Kannel WB, D'gostino RB, Wilson PWF, Belanger AJ. Diabetes, fibrinogen and risk of cardiovascular disease: the Framingham experience. Am Heart J. 1990;120:672-6.
10. Sowers JR, Epstein M, Frohlich ED. Diabetes, hypertension and cardiovascular disease. Hypertension 2001;37:1053-9.
11. U.K. Prospective Diabetes Study (UKPDS) Group. Efficacy of atenolol and captopril in reducing risk of macovascular and microvascular complications in type 2 diabetes: UKPDS 39. BMJ 1998b;317:713-20.
12. Bakris GL, Gaxiola E, Messerll FH, Mancia G, Erdine S, Cooper-DoNoff N, et al. Clinical Outcomes in the Diabetes Cohort of the International Verapail SR-Trandolapril Study. Hypertension. 2004;44:637-42.
13. Hajjar I, Kotchen TA. Trends in prevalence, awareness, treatment, and control of hypertension in the Unites States, 1988-2000. J Am Med Assoc. 2003;290:199-206.
14. Singer GM, Izhar M, Black KR. Guidelines for hypertension: Are Cuality-Assurance Measures on Target? Hypertension: Are Quality-Assurance Measures on Target? Hypertension. 2004;43:198-202.
Recibido: 2 de noviembre de 2005. Aprobado: 6 de enero de 2006.
Dr. Ernesto Groning Roque. Facultad Miguel Enríquez Ave. Ramón Pintó No. 107, Ciudad de La Habana, Cuba. Correo electrónico: groning@infomed.sld.cu
1Profesor Titular de Farmacología. Facultad Miguel Enríquez.
2Especialista de I Grado en Cardiología. Instituto de Cardiología.
3Doctor en Ciencias. Profesor Titular de Farmacología. Instituto de Cardiología.