Introducción
Debido al aumento de la esperanza de vida y la disminución de la tasa de fecundidad, la proporción de personas mayores de 60 años ha aumentado en casi todos los países. El envejecimiento de la población puede considerarse un éxito de las políticas de salud pública y el desarrollo socioeconómico, pero también constituye un reto para la sociedad.
La aparición del asma a lo largo de la vida parece ser relativamente igual de frecuente en las distintas décadas. En adultos mayores de 60 años reduce sustancialmente la calidad de vida física y psíquica.1
El asma en adultos de edad avanzada ha recibido poca atención por la comunidad científica hasta ahora, comparado con otros fenotipos como el asma infantil, el asma ocupacional o el asma grave. Presenta además una serie de dificultades diagnósticas y terapéuticas específicas que suelen llevar al infra diagnóstico e infra tratamiento.1,2
En la actualidad, la prevalencia de asma en esta etapa de la vida se considera similar a la de otros grupos de edad.2,3
En el año 2020, Cuba mostró una tasa de prevalencia para todas las edades de 90,9 x cada 1000 habitantes, es superior en el paciente de 60 o más años con una tasa de 110,1 x 1 000 habitantes.4
Su prevalencia varía de un país a otro, 18 % en Europa Occidental, 19 % en Estados Unidos y 32 % en Europa central. Se estima que un 50 % de estos pacientes graves tienen un mal control de su enfermedad. En términos globales, la prevalencia de asma grave se ha estimado que corresponde al 5-10 % de la población total asmática.5
En el asma grave se han podido identificar al menos cuatro fenotipos razonablemente bien definidos: asma alérgica grave, asma eosinofílica de inicio tardío, asma neutrofílica y asma asociada a obesidad.6
El asma grave no controlada es la que requiere múltiples fármacos y en altas dosis para mantener el control (escalones 5 y 6 de la Guía Española para el Manejo del Asma [GEMA]7) y 5 de la Global Initiative for Asthma [GINA]8, o la que permanece mal controlada a pesar de estos escalones de tratamiento. Una vez confirmado el diagnóstico y abordadas las comorbilidades, el asma que requiere altas dosis de corticosteroides inhalados además de un segundo tratamiento controlador (y/o glucocorticoides sistémicos) para evitar su “descontrol”, o que permanece “no controlada” a pesar de esta estrategia terapéutica
El adulto mayor con diagnóstico de asma, tiene posibilidad de desarrollar complicaciones por su enfermedad y por la terapéutica necesaria para lograr el control, esto genera ansiedad familiar y personal, afectación de las labores habituales, dependencia, frecuentes consultas médicas y a urgencias, gastos elevados al sistema de salud y familiar. Además, presentan múltiples comorbilidades que empeoran el pronóstico, algunos no cumplen con el tratamiento adecuado y desconocen aspectos básicos y educativos de la enfermedad.
Lo expresado anteriormente constituye un serio problema de salud que pudiera disminuirse a partir del conocimiento de las características del asma grave en los adultos mayores de 60 años.
Esta investigación tuvo el objetivo de caracterizar desde el punto de vista clínico y funcional por espirometría a los pacientes mayores de 60 años con asma grave no controlada
Métodos
Se realizó un estudio observacional descriptivo, prospectivo y transversal en adultos mayores con diagnóstico de asma grave no controlada (AGNC), atendidos en la consulta externa del Hospital Neumológico “Benéfico Jurídico” en el período comprendido entre enero de 2020 y enero de 2021. La muestra fue no probabilística y por conveniencia, quedó constituida por 34 pacientes con diagnóstico de AGNC.
Se incluyeron los pacientes con 60 o más años, con registro de pruebas espirométrico e historia clínica completa.
Las variables utilizadas en el estudio:
Edad: edad del paciente en años cumplidos.
Sexo: sexo biológico del paciente.
APF de asma o alergia: familiar que padece o padecía de asma o alergia.
Comorbilidades asociadas a mal control del asma grave: comorbilidades que pudieron influir en el mal control del asma.
Clasificación del asma según tiempo de evolución: de larga evolución o de inicio tardío.
Fenotipos de asma grave: según características clínicas, pruebas funcionales respiratorias y biomarcadores. Alérgica, eosinofílica de inicio tardío, asociada a obesidad, neutrofílica de inicio tardío.
Función pulmonar: Según valores del VEF1 inicial y posbroncodilatador < 60 %, 60 - 80 %, > 80 %.
Reversibilidad: si los valores del volumen espiratorio forzado en el primer segundo (VEF1) posbroncodilatador fueron ≥ 12 % y 200 mL (significativa).
Adherencia al tratamiento: según si lo cumplía: buena, mala involuntaria, mala voluntaria.
Riesgo futuro de resultados adversos: según puntuación alcanzada de acuerdo a la presencia de cada factor señalado por GINA,8 a los efectos de la investigación se clasificó en: sin riesgo, riesgo bajo, riesgo moderado, riesgo alto.
Se utilizaron como fuentes de información la historia clínica y la entrevista médica. La información fue clasificada para ser sometida a las etapas de análisis estadísticos.
Para el análisis de la información se confeccionó una base de datos formato Excel de la Microsoft Office versión Windows 10, y se utilizó el paquete estadístico Statistical Package Social Science (Spss) versión 25,0.
En el análisis estadístico para las variables cuantitativas se estimaron medidas de tendencia central como la media y de dispersión, la desviación estándar, además del mínimo y máximo. Para las variables cualitativas se calcularon las frecuencias absolutas y relativas. Los resultados se expusieron en forma de tabla y/o gráficos.
Se expusieron los resultados y se procedió a compararlos con la literatura existente: ensayos clínicos, estudios descriptivos o de otro tipo publicados. Se discutieron los hallazgos en base a los objetivos planteados. Finalmente se verificaron las coincidencias y las contradicciones entre el presente estudio y otros revisados y se arribó a las conclusiones en la evaluación final determinar el riesgo futuro de los resultados adversos, se le asignó 1 punto a cada uno de los factores de riesgo de resultados adversos (según GINA)8 y se consideró a los efectos de la investigación:
Sin riesgo: 0 puntos.
Riesgo bajo: entre 1 y 4 puntos.
Riesgo moderado: entre 5 y 8 puntos.
Riesgo alto: entre 9 y 12 puntos.
En cuanto a las consideraciones éticas el proyecto de investigación fue revisado y evaluado desde el punto de vista metodológico, científico y ético por el Comité Científico y de Ética del Hospital Neumológico “Benéfico Jurídico” (HNBJ). Se cumplieron los pormenores éticos que exigía la investigación.
Resultados
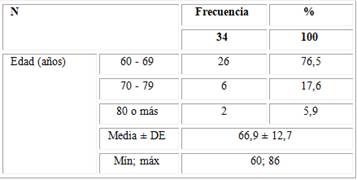
La edad de los casos estudiados osciló entre los 60 y 86 años con una media de 66,9 ± 12,7 años y predominio de los casos entre 60 - 69 años con 26 (76,5 %). (Tabla 1).
La distribución por sexos, mostró mayoría de mujeres con el 61,8 % (n = 21). Por 38,2 % en hombres (n = 13). En cuanto a los antecedentes familiares de asma o alergia, 22 (64,7 %) de los pacientes tenía, por 12 (35,3 %) que no tenían. Según la edad de inicio, el 85,3 % (n = 29) tenía un asma de larga evolución, mientras 5 pacientes para un 14,7 % fue de inicio tardío.
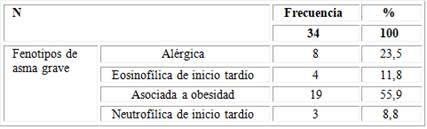
De acuerdo al fenotipo de asma grave la más frecuente fue la asociada a la obesidad en 19 (55,9 %) pacientes, seguida de la alérgica en 8 (23,5 %), la eosinofílica de inicio tardío en 4 (11,8 %) y la neutrofílica de inicio tardío en 3 (8,8 %) (Tabla 2).
Las comorbilidades con más frecuencia se asociaron a mal control, fueron la obesidad en 19 (55,9 %) casos, seguida del tabaquismo en 13 (38,2 %), la rinosinusitis en 6 (17,6 %) y la ERGE (enfermedad por reflujo gastroesofágico) en 4 (11,8 %) (Tabla 3).
Tabla 3 - Comorbilidades asociadas al mal control en el asma grave
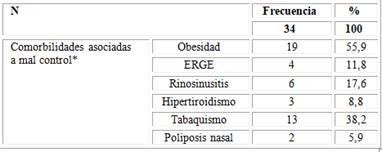
Fuente: Base de datos.*Un mismo paciente tenía más de una comorbilidad.
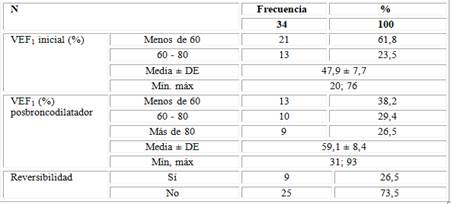
El valor del VEF1 inicial osciló entre 20-76 %, con una media de 47,9 ± 7,7 % y predominio de los casos con menos de 60 % con 21 (61,8 %), el posbroncodilatador osciló entre 21-93 % con una media de 59,1 ± 8,4 % y prevalencia de los pacientes con menos de 60 % con 13 (38,2 %). Solo se alcanzó reversibilidad posbroncodilatador en el 26,5 % (n = 9) de los caso (Tabla 4.).
La adherencia al tratamiento de los 34 pacientes se consideró de la siguiente forma: mala en 61,8 % (n = 21) pacientes, en 15 pacientes (44,1 %) intencional y en los otros 6 pacientes (17,6 %) no intencional, mientras en el 38,2 % (n = 13) se consideró buena.
Según la clasificación utilizada a los efectos del presente estudio, el riesgo futuro de resultados adversos en pacientes con AGNC fue bajo en el 58,8 % (n = 20) y moderado en el 41,2 % (n = 14), de un total de 34 pacientes.
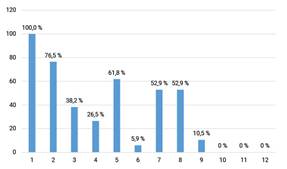
En la Figura se aprecia la frecuencia de factores de riesgo de resultados adversos, son los más frecuentes, el mal control actual en el 100 % (n = 34), seguido del uso excesivo de β2 agonista de acción corta (SABA) (más de 200 dosis en un mes) en el 76,5 % (n = 26), VEF1 basal bajo en el 61,8 % (n = 21) y la exposición al humo del tabaco o sustancias laborales y las comorbilidades en el 52,9 % (n = 18) (Fig.).
Discusión
La edad de adultos mayores con asma grave no controlada, se encuentra fundamentalmente entre los 60-69 años7 esto se asemeja a lo encontrado en esta y otras investigaciones, la explicación es por el mayor validismo en el adulto mayor en estas edades, que le permite al paciente mantenerse vinculado a la atención médica especializada, además, es en estas edades las que se observa mayor comorbilidad, lo que les hace requerir de asistencia especializada.
En un estudio realizado por Pérez Pacareu y otros9 se observó que en el grupo de los adultos mayores con diagnóstico de asma, el promedio de edad fue de 67,26 ± 7,43 años y el predominio entre 60-64 años con 32 (64,0 %) pacientes.
En el grupo estudiado predominaron las mujeres, estos resultados están en consonancia con los datos publicados por otros autores y en relación con la mayor incidencia y prevalencia de asma en el sexo femenino en la edad adulta.
Jackson y otros8,10 señalan que en un grupo de adultos mayores con diagnóstico de asma grave, el 62,4 % (n = 1389) eran mujeres.
En la niñez, el sexo masculino es el más propenso a desarrollar asma,11 posteriormente, inicia una disminución gradual conforme el paso de los años, hasta invertir la estadística en la edad adulta, debido a que este cuenta con la testosterona que actúa como un factor protector,12 a esto, se le suma la mayor longevidad de las mujeres, lo que hace que la población mayor de 60 años esté compuesta en mayor proporción por mujeres.
En el grupo estudiado, más de la mitad de los enfermos presentaban antecedentes familiares de asma o alergia, resultados que concuerdan con lo publicado en las últimas dos décadas, alcanzó el 70 - 80 % en algunas series.13
En otras investigaciones como el de Milasene y otros14 en una población italiana mayor de 65 años con asma el 50 % de los pacientes tenía antecedentes familiares de asma o alergia.
El asma en el adulto mayor, se suele dividir en 2 categorías, pacientes adultos cuyos síntomas comenzaron en la infancia o inicio de la juventud y persisten desde entonces (asma de larga evolución) o pacientes adultos que presentan por primera vez síntomas de asma en edades avanzadas (asma de inicio tardío). Generalmente, el asma que aparece después de los 65 años se considera de inicio tardío, aunque en algunos trabajos la edad que utilizan para clasificar los grupos en asma de reciente o inicio tardío puede ser inferior.
Según Liu QH,15 la mayoría de los asmáticos de edad avanzada comienzan con la enfermedad en la edad media de la vida o en años posteriores. La muestra estudiada se ajusta a esta descripción ya que está formada fundamentalmente por pacientes con asma de larga duración.
En un trabajo realizado por Csoma y otros16 se constató que el 87,6 % (n = 388) de los enfermos presentaba un asma de larga duración con un tiempo promedio de evolución de 22,2 ± 12,5 años.
La obesidad fue factor de riesgo con mayor influencia sobre el mal control en asma grave en la tercera edad en este trabajo. Esto concuerda con un estudio de Taylor B17 en National Asthma Survey llevado a cabo en Estados Unidos, donde se encontró que los individuos con mayor índice de masa corporal, tenían una persistencia de síntomas, mayor absentismo laboral, mayor uso de β2-agonistas inhalados y disminución en el control del asma, comparados con los asmáticos con normo peso. De forma similar, la prevalencia de obesidad en un estudio europeo18 fue de 18,0 % entre los pacientes con asma no grave, pero del 39,0 % entre los pacientes con asma grave.
Cómo la obesidad contribuye al desarrollo del asma es complejo y varios mecanismos han sido implicados; por un lado factores mecánicos y por otro lado la producción de leptina y otras adipokinas que tendrían efectos directos sobre la vía aérea.19 La obesidad tiene efectos sobre la función respiratoria (menor capacidad funcional residual, que se asocia con riesgo de limitación al flujo aéreo e hiperreactividad bronquial) incluso en ausencia de enfermedad respiratoria.20
El vínculo que une el asma y el tabaquismo, ha requerido estudios para identificar tanto las raíces de este como las repercusiones en los diferentes niveles fisiopatológicos de esta enfermedad. Westerhof21 plantea que en individuos asmáticos fumadores el ingreso a urgencias por exacerbaciones, hospitalizaciones, se corresponden directamente con una resistencia a los corticoesteroides en esta clase de pacientes con asma, y lo relaciona con el aumento de los fallecimientos. Dicha resistencia se explica por un incremento en la respuesta inflamatoria con aumento de activación de neutrófilos, en donde se involucran mecanismos epigenéticos como el mencionado anteriormente, al igual que procesos específicos como por ejemplo la aceleración de la metabolización de la teofilina22 La rinitis alérgica y la rinosinusitis crónica son factores de riesgo para el desarrollo de asma durante la edad adulta claramente reconocidos y pueden empeorar la gravedad y el control del asma.23
La presencia de rinitis impacta en el estado general de la salud y la calidad de vida, puede exacerbar el asma, puede favorecer la infección de senos paranasales y otitis media e inducir la formación de poliposis nasosinusal. Entre asmáticos ancianos la presencia de rinitis puede llegar hasta el 80 %.
En un estudio de Fernández de Córdova-Aguirre24 se observó que 169 (84,5 %) de los pacientes con asma grave presentaban rinitis alérgica, con una frecuencia de 85 (42,5 %) sujetos entre los casos (asma no controlada) y 84 (42 %) entre los controles (asma controlada). Igualmente, en la serie de Lin y otros (25) se encontró que la rinitis alérgica se asoció a la presencia de asma severa en un 60,3 % (n = 355).
Otro factor que influyó en el mal control de los enfermos con asma grave en este estudio, fue la presencia de ERGE, entidad que según el procedimiento empleado para su diagnóstico, se presenta entre 15 - 72 % de los asmáticos y se asocia a un peor control del asma.26
El asma podría aumentar el incremento de la enfermedad por reflujo por cambios en las presiones intratorácicas y esta aumenta el asma al promover la broncoconstricción y por la aspiración de fluidos gástricos a la vía aérea. Puede producir mal control del asma. Además, los broncodilatadores pueden reducir el tono del esfínter esofágico, los corticoides sistémicos pueden aumentar la producción de ácidos gástricos.27
De forma general en el asmático se describe una pérdida acelerada de la función pulmonar cuya causa no está clara, pero se atribuye generalmente a la inflamación y el remodelado de la vía aérea, de forma que los individuos con asma van a tener una disminución más severa de la función pulmonar a lo largo del tiempo, no obstante, esta pérdida acelerada en la función pulmonar no es invariable y muchos asmáticos mantienen la función pulmonar normal o casi normal a lo largo de la vida, muestran reversibilidad tras empeoramientos agudos y regresando a la función previa.28
En la función pulmonar, se encontró que en menos de la mitad de los pacientes se logró reversibilidad después de la aplicación del broncodilatador, estos resultados se asemejan a los realizados en estudios longitudinales29 en poblaciones de adultos mayores asmáticos, donde se informa que tanto en el asma de inicio tardío como en el de larga evolución, la reversibilidad de la función pulmonar en los adultos mayores es infrecuente, tienen lugar en menos del 25 % de los pacientes.
Con la edad, disminuye la respuesta broncodilatadora a agonistas β-adrenérgicos debido a la disminución de la afinidad por el receptor β-adrenérgicos del músculo liso, así como a la disminución de la función de las terminaciones nerviosas de los sistemas simpático y parasimpático,30 disminuye esta reversibilidad.
La adherencia al tratamiento prescrito es esencial para que este tenga efecto. Según la bibliografía revisada, entre el 30 - 70 % de los pacientes con asma grave no controlada, tienen una mala adherencia al tratamiento, rango dentro del que se encuentran los resultados de este y otros estudios. Según Sato y otros31 el 70 % (n = 248) de los casos con asma grave tenía una mala adherencia al tratamiento.
La falta de adherencia intencional, que fue la predominante en esta serie, resulta de la decisión personal tras valorar riesgos y beneficios de realizar el tratamiento y de la aceptación del diagnóstico de asma. Una de las posibles causas de la mala adherencia al tratamiento tiene que ver con la aparición de efectos secundarios de la medicación antiasmática, que en este grupo de edad parecen ser más frecuentes.32Al tratar de minimizar la expresión clínica del asma se debe tener en cuenta dos aspectos fundamentales por un lado, las manifestaciones de la enfermedad presentes en el día a día del paciente (control actual), y por otro lado, sus consecuencias futuras (riesgo futuro), que incluye la ausencia de exacerbaciones graves, evitan las visitas a urgencias y las hospitalizaciones, la prevención de la aparición de una pérdida progresiva de función pulmonar, y por último, prescribir medicamentos con mínimos efectos adversos. Se consideró como riesgo bajo en más de la mitad de los pacientes incluidos en esta investigación.
Se concluye que el asma grave no controlada en mayores de 60 años es más frecuente en el sexo femenino, los pacientes suelen tener antecedentes familiares de asma o alergia, presentan asma de larga evolución, obesidad asociada al mal control, disminución de la reversibilidad del VEF1 con la aplicación del broncodilatador, mala adherencia al tratamiento y como riesgo futuro el mal control actual de la enfermedad.